ОСТРАЯ АНАЭРОБНАЯ ХИРУРГИЧЕСКАЯ ИНФЕКЦИЯ. ГАЗОВАЯ ГАНГРЕНА.
«5» (отлично) –отсутствие ошибок в технике выполнения манипуляции и полное, развернутое обоснование последовательности ее выполнения
«4» (хорошо) –в технике выполнения манипуляции допущено не более 2-х несущественных ошибок. Дает полное, развернутое обоснование последовательности ее выполнения. Допущенные ошибки не приводят к осложнениям и не угрожают жизнедеятельности организма пациента
«3» (удовлетворительно) –при выполнении техники манипуляции допущено более 2-х несущественных ошибок (нарушение техники), которые могут привести к осложнениям. Учащийся устраняет их с помощью преподавателя
«2» (неудовлетворительно) –при выполнении техники манипуляции допущены грубые (более 2) ошибки. Учащийся не может исправить их с помощью преподавателя.
ОБЩИЕ ВОПРОСЫ ХИРУРГИЧЕСКОЙ ИНФЕКЦИИ, ОСТЕОМИЕЛИТ. ОБЩАЯ ГНОЙНАЯ ИНФЕКЦИЯ
К хирургической инфекции относят заболевания, вызываемые внедрением в организм гноеродных микробов , сопровождающиеся гнойно-воспалительными и гнойно-некротическими процессами в органах и тканях, требующих хирургического лечения. Развитие гнойно-воспалительных заболеваний зависит от 3 причин: 1. От состояния макроорганизма (защитные силы организма, иммунитет); 2. От вирулентности, т.е. способности организма вызывать гнойно-воспалительные заболевания; 3. От своевременно проведенных профилактических мероприятий (асептика и антисептика), отсутствие входных ворот инфекции.
Основные возбудители гнойной хирургической инфекции - стафилококки, стрептококки, синегнойная палочка, различные виды протея и кишечная палочка. Микробы, проникающие в организм, вызывают гнойное воспаление, которое имеет местные и общие проявления: местные симптомы воспаления - отёк или плотное образование- инфильтрат, покраснение, местное повышение температуры тела, боль и нарушение функции пораженного органа. Основным компонентом в очаге воспаления является гной, составными компонентами которой является лейкоциты, разрушенные ткани и бактерии. При стафилококковой инфекции гной - жёлтого цвета, густой, без запаха, при стафилококковой – жидкий, слизистого вида, светлого оттенка. Синегнойная палочка даёт различные оттенки – от синеватого до зеленоватого со сладковатым запахом. Кишечная палочка - коричневый гной с запахом фекалий.
Общие симптомы:
1.Общая реакция клинически проявляется повышением температуры тела, которой зависит от общей реактивности, с другой от тяжести проявления гнойного воспаления.
2. Общая интоксикация: слабость, головная боль, озноб, учащение пульса.
3. В исследованиях крови: лейкоцитоз (повышение палочкоядерных форм) и нейтрофилов, со сдвигом крови влево, уменьшение эритроцитов , ускоренное СОЭ. В анализе мочи - белок.
Принципы лечения: 1.Местное лечение: 1. Создание функционального покоя пораженной области. 2. Вскрытие гнойника. 3.Дренирование раны. 4.Промывание раны антисептическими растворами и гипертоническая повязка на рану. После появления грануляций - мазевые повязки.
Общее лечение:1.Антибиотикотерапия и химиотерапия. 2. Инфузионная терапия и дезинтоксикационная терапия (гемодез, неокомпенсан, поливинилпиррамидон и др.)
3.Стимуляция иммунитета( гемостимулин, вит. В12, АТФ, стекловидное тело, алоэ, антистафилококковый гамма-глобулин, лейкоцитарная масса, тимозин, Т-активин, левомизол, декарис по 1 таб. в день в течении 3 дней, тималин в/м 5-10 мг в течении 5-10 дней, ультрофиолетовое облучение крови.
ОТДЕЛЬНЫЕ ВИДЫ МЕСТНЫХ ГНОЙНЫХ ЗАБОЛЕВАНИЙ:
ФУРУНКУЛ - это острое гнойно-некротическое воспаление волосяной луковицы и окружающей ткани. Локализация- задняя поверхность шеи , предплечья, тыл кисти, ягодицы, лицо и др. Возбудитель- стафилококк. Фурункул, багрового цвета , болезненный, конусовидный узелок с инфильтрацией ткани вокруг него. На верхушке участок гнойного некроза (размер от 0,5 -1,5-2). Фурункулёз - появление нескольких фурункулов одновременно или последовательно. Лечение: амбулаторно в начальных стадиях, кожу вокруг фурункула обрабатывают спиртом, эфиром, 2% салициловым спиртом. Сухое тепло, УВЧ, УФО, новокаиновые блокады 0,25% р-ром вокруг очага и под ним. Общее лечение - витаминотерапия, аутовакцина, аутогемотерапия, физио-, УФО.
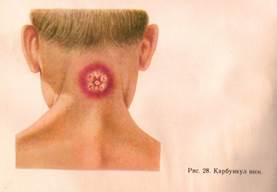
КАРБУНКУЛ - это острое гнойно-некротическое воспаление нескольких волосяных луковиц и прилегающих к ним сальных желёз, распространяющиеся на всю толщу кожи и подлежащие ткани. Воспалительный процесс распространяется на лимфатические сосуды и узлы. Некротические стержни в течение 3-5 суток, объединяются в единый гнойно-некротический конгломерат, который отторгается. Образуется рана, которая гранулируется, в течение 3-4 недель рубцуется. Общие симптомы интоксикации: повышение температуры тела, озноб,
ГИДРАДЕНИТ - это гнойное воспаление апокриновых , потовых желёз. Инфекция проникает через выводные протоки потовых желёз (подмышечные впадины, паховые складки, молочные железы, перианально). Клиника: появление плотного, болезненного, конусовидного образования красноватого, багрового цвета, размером 1-3 см. На 2-3 сутки появляется абсцесс - расплавление потовых желёз. Лечение: местное – повязки с левомиколем. При абсцессе – вскрытие. Антибиотикотерапия, сульфаниламиды, иммунотерапия.
АБСЦЕСС - это ограниченная форма гнойного воспаления, для которого характерно образование полости , заполненное гноем.( Возбудители – стафилококк, стрептококк, кишечная палочка и др.) Причины –осложнения фурункула , карбункула , ранения ,микротравмы, инородные тела, после инъекций, инфицирование гематомы. Метастатические абсцессы, при общей гнойной инфекции через кровь попадают в органы и ткани. Абсцессы м.б. не специфическими гнойными, гнилостными, специфическими и анаэробными. Диагностика – при диагностической пункции по игле можно ввести воздух – пневмоабсцессография или рентгеноконтрастное вещество – рентгеноконтрастная абсцессография. Лечение – оперативное, вскрытие абсцесса. Антибиотикотерапия.
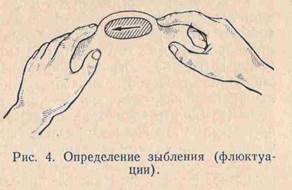
ФЛЕГМОНА - это острое неограниченное , разлитое воспаление клетчаточных пространств. М.б. флегмона поверхностной ( эпифасциальная), глубокая ( субфасциальная), чаще гнилостная и анаэробная флора . Клиника- начало острое, местные и общие с-мы воспаления. При поверхностном расположении . резко нарастающая болезненность, припухлость , гиперемия, повышение т-ры тела , ознобы с потом , нарушение ф-ции пораженной области. При пальпации – инфильтрат, + с-м «флюктуации». Лечение – операция под общим обезболиванием, вскрытие полостей , дренирование. Антибиотикотерапия, сульфаниламиды, инфузионная терапия.
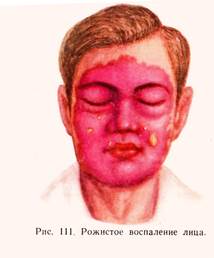
РОЖА – это острое серозно-гнойное воспаление кожи, слизистых оболочек( возбудитель- стрептококк). Входные ворота – нарушение целостности кожных покровов, контактный путь передачи ч/з инструменты, материал ,руки; вторично инфекция проникает если есть стрептококковая инфекция. Локализация- на нижних конечностях, лице , туловище, волосистой части головы. Различают 4 формы рожи: 1. эритематозная, 2. буллёзная , 3. некротическая, 4.флегмонозная. Клиника: общие с-мы интоксикации: повышение т-ры до 38-40, тошнота, рвота, спутанное сознание, учащенный пульс, на этом фоне появляется резко ограниченное покраснение кожи в виде «языков пламени» с отёчными краями. Регионарные л/у увеличены, болезненны, чаще видны полосы гиперемированных узлов( лимфангит)- эритематозная форма. Буллёзная ф-ма – появляются пузыри, заполненные серозным, серозно-геморрагическим экссудатом. Некротическая – отмечаются участки омертвления на фоне измененной кожи. Флегмонозная – ( к стрептококку присоединяется гноеродная флора), неограниченная форма гнойного воспаления кожи и подкожной клетчатки. Лечение : стационарное , местно- 2-3 раза обрабатывают кожу р-рами антисептиков ( 96% этилов.спирт + 20% нашатырный спирт 2:1). Антибиотики в/в. При флегмонозной ф-ме – вскрытие гнойников, при некротической – иссечение участков омертвевшей кожи- некрэктомия, антисептические мазевые повязки 10% гипертоническим р-ром хлорида натрия, левомиколь.
ЭРИЗИПЕЛОИД –это рожеподобное заболевание , вызываемое палочкой свиной рожи , поражающее кожу пальцев и реже отделы кисти ( контингент – мясники , повара, хозяйки, кожевники), инфекция проникает ч/з кожу, микротравмы. Клиника – серозное воспаление всех слоёв кожи с отёком, покраснением. Инкубационный период от 2-5 дней. Кожный зуд, гиперемия с одного пальца переходит на соседние участки, отмечаются явление лимфоаденита, лимфангита. Т-ра в норме. Лечение : а/б (пенициллин 250 тыс. ЕД – 4-5 раз) , новокаиновая блокада 0,25 % р-ром новокаина, УФО.
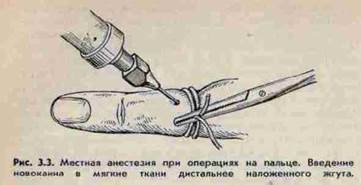
ПАНАРИЦИЙ- гнойное воспаление пальцев( при ссадине, уколе, царапине, занозе). Особенности строения кожи, подкожной клетчатки пальцев, имеющих большое кол-во соединительнотканных перегородок, обуславливают специфику. 1.Кожный панариций- скопление гноя под эпидермисом, легкосмещаемый при надавливании, боли умеренные. Лечение : ножницами срезают отслоенный эпидермис. На рану мазевую повязку с антибиотиками. 2. Подкожный панариций – усилены болевые ощущения в результате сдавления нервных окончаний. Лечение: вначале консервативное теплые ванны, спиртовые компрессы, новокаиновые блокады. Операция под местным обезболиванием по Оберст-Лукашевичу, с двух сторон у основания пальца с предварительно наложенным жгутом, обезболивают 1% 10 мl р-ром новокаина ( или в/в наркозом- барбитураты) проводят два параллельных разреза по краю фаланги. Для лучшего оттока гноя разрезы соединяют, ставят дренаж.3. Подногтевой панариций – причина –травма околоногтевого ложа , маникюр. Клиника : боли, гной под ногтевой пластинкой. Операция- под анестезией удаляют ноготь, мазевая повязка. 4. Паранихия- гнойник под корнем ногтя . Клиника- боль , отёк , гиперемия кожного валика у основания ногтя. Операция – делают два параллельных разреза у основания ногтя на тыле концевой фаланги по краям околоногтевого валика, о отсепаровывают и оттягивают. 5. Сухожильный панариций ( гнойный тендовагинит), осложнение остальных форм, при ранениях. Палец согнут , утолщён, боли при движении, с-мы интоксикации. Гной скапливается в сухожильных синовиальных влагалищах, откуда прорывается в мягкие ткани, с образованием глубоких флегмон кисти и предплечья.
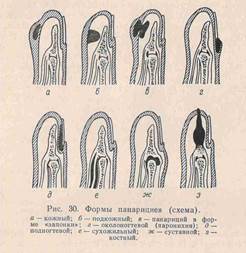
Лечение: операция при сухожильных панарициях 2-4 пальцев, производят два параллельных разреза на боковой пов-сти основной и средней фаланг, дренаж. При 1-5 пальце- разрезы на ладонной пов-сти в области возвышения. Иммобилизация тыльной гипсовой лонгетой: кисти придают полусогнутое положение. Антибиотики. 6. Костный панариций- первично при проникновении инфекции глубоко под надкостницу, вторично- запущенный подкожный панариций . Наступает омертвление участка кости – секвестра.Клиника – сильные боли , гнойные свищи , некроз всей фаланги пальца. Секвестры отделяются на 8-10 день.Лечение: под анестезией делают широкий боковой или дугообразный разрез мягких тканей до кости. Удаляют секвестры, рану промывают Н2О2 , дренаж, тампон с мазью Вишневского. Иммобилизация пальца и кисти гипсовой лонгетой. При некрозе ампутация пальцев. 7. Суставной панариций – полусогнутое положение пальца, болезненность в суставе, патологическая подвижность, в результате разрушения связок и капсулы сустава. Лечение: вскрывают двумя боковыми разрезами, промывают р-рами антисептиков , антибиотиков, иммобилизация гипсовой повязкой. Инвалидность при нарушении ф-ции 1 пальца.
ТРОМБОФЛЕБИТ- острое воспаление стенки вены с образованием в просвете её тромба( сгустка крови). Причины- нарушение целости внутренней оболочки вены , замедление тока крови , повышение свёртываемости крови. Клиника : тромбофлебит поверхностных вен нижних конечностей , причина –варикозное расширение вен н/к. острое начало , появление интенсивных болей , гиперемия по ходу вен, резко болезненные тяжи под кожей. Отёк конечности, затруднения движения, повышение т-ры тела. При гнойном тромбофлебите , с-мы общей интоксикации, плотный инфильтрат по ходу вены, нагноение, абсцессы, флегмоны. Тромбофлебиты глубоких вен тяжёлое заболевание, внезапные сильные боли, отёк всей конечности. Осложнение – эмболия( закупорка) легочных артерий, что может привести к смерти. Опасен септический тромбофлебит, сепсис. Лечение: консервативное – а/б и противовоспалительная терапия, госпитализация в стационар.
ОСТЕОМИЕЛИТ- гнойное воспаление костного мозга , обычно распространяется на компактном , губчатом в-ве кости и надкостнице. Возбудители – гноеродные микробы ( золотистый стафилококк 80%). Различают 2 пути распространения: 1. Инфекция попадает в кость ч/з поврежденную кожу и слизистые (экзогенный путь); 2. Инфекция заносится в кость с током крови из другого гнойного источника ( эндогенный путь); Предрасполагающий момент, снижение общих , защитных сил организма, травмы, местное и общее охлаждение, авитаминозы, инфекции. Поражаются трубчатые кости, метафиз. инфекция попав в кость вызывает воспаление костного мозга, с развитием серозного , а затем гнойного экссудата. Омертвевший участок кости носит название секвестр, инородное тело, вокруг ктр образуется демаркационный вал, он отделяет живую ткань от мёртвой. Гной прорывается в мягкие ткани (гнойные затёки) наружу, образуя гнойные свищи. Секвестры также поддерживают существование свища. постепенно грануляционная ткань вокруг секвестра замещается костной и секвестр отграничивается. Свищи могут закрываться, при обострении вновь открываются( заболевание приобретает хронический процесс). Клиника- внезапное начало , повышение т-ры тела, боли в пораженной конечности . состояние ухудшается , дыхание учащается, тахикардия 100-120 уд. в мин. Боли распирающие, при пальпации , активном, пассивном движении усиливаются. Появляется отёк мягких тканей, л/у увеличены, гиперемия кожи и местное повышение т-ры тела. Появление отёка конечности говорит о формировании поднадкостничного абсцесса. В центре гиперемия, флюктуация. При прорыве гноя состояние улучшается. М.б. гнойные метастазы.
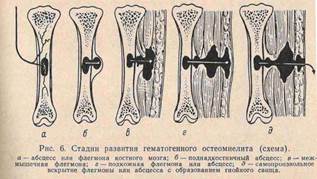
На рентгенограмме ч/з 2-3 недели наблюдаются изменения в кости . госпитализация и лечение в стационаре: транспортировка с иммобилизацией конечности и введением анальгетиков. Операция : вскрытие поднадкостничных абсцессов с трепанацией кости.
СЕПСИС – тяжёлое патологическое состояние, ктр вызывается разнообразными микроорганизмами, их токсинами ( 0,1 % - 0,15%). Причина –патогенные, условно-патогенные бактерии: стафилококк, стрептококк, синегнойная , кишечная палочка, вульгарный протей, анаэробы и т. д. механизм развития( 3 фактора): 1. Микробный ( моноинфекция, полиинфекция, смешанная, вирулентность; 2. Вид входных ворот( характер разрушенных тканей, величина гнойного очага, его расположение, состояние кровообращения); 3. Реактивность организма( состояние иммунитета). Септицемия – массивное поступление в кровь токсинов ( интоксикация
Классификация сепсиса : 1. По виду возбудителя- стафилококковый, стрептококковый, коли-бациллярный, неклостридиальный, клостридиальный, смешанный; 2. По расположению входных ворот инфекции- хирургический, урологический, гинекологический, отогенный и т. д.; 3. По наличию или отсутствию видимого очага инфекции- первичный( криптогенный- сепсис, при ктр первичный очаг гнойного воспаления распознать в силу причин не удаётся), вторичный; 4. По наличию или отсутствию гнойных метастазов- септицемия, септикопиемия; 5. По клинической картине – молниеносный, острый , подострый, хронический.
Клиника : для септицемии, характерно резкое ухудшение состояния, озноб, Т-ра 40-41С ; гемодинамические расс-ва- тахикардия, учащённый Рs, падение АД , тоны сердца глухие, Рs – мягкий, не сосчитывается, учащённое дыхание 25-30 в мин., цианоз, акроцианоз. Со стороны НС – возбуждение, торможение, галлюцинации, беспокойство. Кожные покровы и склеры желтушны, на коже высыпания( васкулит) . селезёнка увеличена, болезненна при пальпации, подкожные кровоизлияния , т-ра в терминальном состоянии снижается до нормы, пульс – 120-140 уд. в мин.(«эффект ножниц» , между тем-рой и пульсом , имеются расхождения, то это плохой прогностический признак). Длится сепсис 1-2 дня , отмечается высокая летальность. Для септикопиемии , характерно острое и подострое течение: бактериоемия, гнойные метастазы, высокая т-тура тела , с периодической ремиссией( в течении дня т-ра падает в пределах 2-4 С, при измерении т-ры каждые 2 часа- кривая ремитирующего типа). Длительность течения от нескольких недель до нескольких месяцев. Симптомы интоксикации , боли в мышцах, суставах, головные боли, тахикардия, частота пульса соответствует тем-ре. ОАК- анемия, лейкоцитоз( 15,0 – 25,0 х 109 /л , сдвиг влево, палочки, ускоренное СОЭ. ОАМ –анурия, уменьшение кол-ва мочи, белок, почечный эпителий, цилиндры. Селезёнка увеличена, на коже высыпания. Кожа и слизистые желтушны. Метастазы в печень, почки, легкие, головной мозг- смерть( подострый -2-3 недели, хронический- месяцы). Септический шок – это осложнение сепсиса : гемодинамические и дыхательные рас-ва, нарушение ф-ции печени, почек, головного мозга( мозговая кома).Развивается почечная и печёночная недостаточность, с нарушением тромбобразования и внутрисосудистого свёртывания( гипер- и гипокоагуляция). Лечение : в реанимации и интенсивной терапии. Принципы лечения: 1. Активное хирургическое лечение первичных и вторичных гнойных очагов; 2. Общая интенсивная терапия: антибиотики, дезинтоксикационная терапия, иммунокоррекция, специфическая иммунизация, коррекция свёртываемости крови, поддержание ССС , дыхания, печени, почек.
ОСТРАЯ АНАЭРОБНАЯ ХИРУРГИЧЕСКАЯ ИНФЕКЦИЯ. ГАЗОВАЯ ГАНГРЕНА.
Анаэробы- микроорганизмы, которые могут размножаться при отсутствии кислорода.
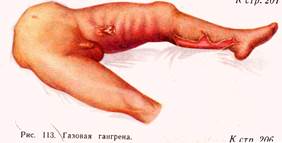
Газовая гангрена- возбудители Cljstridium perfringens, Cl. Septicus, Cl. Oedematiens, Cl. Histolyticum. Газовая гангрена развивается при обширных размозженных тканей( огнестрельные, рваные, рвано-ушибленные раны), загрязнённые землёй, чем больше разрушены ткани( особенно мышцы), тем более благоприятные условия. Клинические особенности зависят от вида бактерий: Clostridium perfringens- токсико-гемолитическим, фибринолитическим, некротическим действием. Clostridium septicum-вызывает кровянисто-серозный отёк тканей, гемолиз эритроцитов. Clostridium oedematiens-быстро-нарастающий отёк с выделением большого количества газа. Clostridium hystoliticum-растворяет живые ткани, расплавляет мышцы, соединительную ткань.
Клиника:
Местными симптомами газовой гангрены является отёчность, наличие газа в тканях, распад мышц и отсутствие симптомов, характерных для воспаления.
Общие симптомы: инкубационный период(2-3 дня), тахикардия, низкое АД, возбуждение больного, говорливость, подавленное настроение, бессонница. Тем-ра- 38-39С, интоксикация, обезвоживание, дыхание учащено, Р-120-140 уд в мин, в крови –гемолиз эритроцитов, анемия, гемоглобин-70-100 г/л, эритроциты-1-1,5х1012/л, лейкоцитоз-15-20х109/л, сдвиг лейкоцитарной формулы влево, п/я и юные формы, в моче –олигоурия, анурия, гематурия. Если в течении 2-3 суток не начать лечение, наступает смерть.
Профилактика: первичная хирургическая обработка раны- иссечение нежизнеспособных тканей под наркозом и местной анестезии.
Лечение: хирургическое-ПХО: иссекают нежизнеспособные ткани, широкими параллельными(лампасными) разрезами, рассекают фасции и мягкие ткани на всю глубину, раны дренируют и оставляют открытыми. Вводят в рану антибиотики. Назначают гипербарическую оксигенацию(3 атм) , помещают пациента в камеру с высоким атмосферным давлением : в 1 сутки- 3 раза на 2-2,5 часа, затем 1 раз в день. Если гангрена распространяется- то ампутация или экзартикуляция конечности. Назначают интенсивную инфузионную терапию: альбумин, плазма, электролиты, белки, переливание свежеприготовленной цельной крови, эритроцитарной массы. Противогангренозную сыворотку назначают(при выявленном возбудителе-моновалентную, при неустановленном-поливалентную) в/в в дозе 150 тысяч АЕ(активных единиц). Сыворотку растворяют в изотоническом растворе хлорида натрия и подогревают до 36-37С. Уход за больными: больные должны быть изолированы, бельё, инструменты обрабатывают в сухожаровом шкафу при Т-ре-150С, в паровом стерилизаторе-2 атм. Перевязки делают в перчатках, перевязочный материал сжигают.
СТОЛБНЯК- острая специфическая анаэробная инфекция , вызываемая внедрением в организм вирулентной столбнячной палочки(Clostridium tetani) . Палочка распространена в природе, на поверхности тела(споры), почве, в уличной пыли, одежде , земле, в кишечнике человека, животных. Входные ворота – рот, инородные тела. Возбудители столбняка выделяют токсины, которые характеризуются нейротропным действием, действуют на ЦНС, вызывая судорожные сокращения поперечно-полосатых мышц.
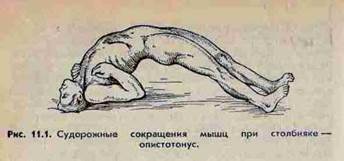
Клиника: инкубационный период от 2 суток и до 3 недель и более. Головная боль, потливость, повышение температуры тела, светобоязнь, затем быстро появляются напряжение и регидность жевательной мускулатуры(тризм), не позволяющие открыть рот, не произвольное судорожное сокращение лицевой мускулатуры «сардоническая улыбка». В процесс вовлекаются и затылочные мышцы, спины и брюшной стенки, появляются клонические судороги всей скелетной мускулатуры. Приступы сопровождаются сильными болями. Световые, звуковые,, механические раздражения приводят к приступу судорог. Голова больного запрокидывается назад, позвоночник изгибается кпереди, больной опирается на затылок и на пятки (опистотонус). Мышцы брюшной стенки напряжены. Сознание полностью сохранено, длительность приступа 1-2 мин( при тяжёлом состоянии приступ повторяется через 30 мин. – 1 час). Переход судорог на мышцы гортани создаёт угрозу удушья, опасны судороги межрёберных мышц, что затрудняет выдох. Распространение судорог на диафрагму ведёт к остановке дыхания. Сильные приступы . ведут к переломам рёбер, разрывам мышц.
Профилактика- обработка раны, иммунизация(пассивная): введение антитоксичной сыворотки. Всем пациентам с повреждением проводят по Безредко 3000 АЕ(активных единиц) противостолбнячной сыворотки. Перед введением всей дозы ставят внутрикожную пробу 1:100 сывороткой в область предплечья и наблюдают за больным в течении 20 мин. При «отрицательной» реакции неразведённую сыворотку вводят п/к в количестве 0,1 мл, при отсутствии реакции через 30 мин-1 час вводят всю дозу сыворотки. Для активной иммунизации применяют столбнячный анатоксин п/к ( 1мл; через 3 недели- 1,5 мл; ещё через 3 недели -1,5 мл анатоксина). Раннее иммунизированным лицам , имеющим соответствующую справку, вводят 0,5 мл анатоксина. Сыворотку нужно вводить отдельно от анатоксина.
Лечение. Необходимо введение больших доз противостолбнячной сыворотки- 100-150 тысяч АЕ для взрослых, 20-80 тысяч АЕ для детей старшего возраста, для нейтрализации токсинов вводят в/м, в/в, в спинномозговой канал.
Одновременно проводится активная иммунизация: За 2-3 часа до начала вливания сыворотки, под кожу вводят 2мл анатоксина. Через неделю введение анатоксина повторяют. В 3 раз вводят анатоксин(через неделю) в дозе 4мл. Больные находятся в отделении реанимации. Исключают звуковые, световые, механические раздражители. Регидность мышц, судорожные приступы снимают введением веществ, снижающих возбудимость НС: 10 мл 20% р-ра сульфата магния, снотворные, бромиды; в/в капельно препараты барбитуровой кислоты: тиопентал натрия, гексенал, пентотал; мышечные релаксанты.
Дата добавления: 2015-02-05; просмотров: 5864;
