Какие бывают острые респираторные заболевания
...
Говорить о клинической картине ОРЗ и трудно, и просто, так как, несмотря на множество различных возбудителей, вызывающих эти заболевания, жалобы больных и симптомы болезни мало отличаются друг от друга.
Чаще всего это слабость, недомогание, снижение аппетита, иногда его полное отсутствие, сонливость, повышение температуры. Нередко отмечается головная боль. Как правило, больной страдает от насморка и кашля. Однако степень выраженности этих явлений может быть различной. Расстройство носового дыхания, которым почти всегда сопровождается насморк, особенно сильно беспокоит детей раннего возраста, получающих грудное вскармливание (из‑за невозможности сосать и дышать одновременно). При ОРВИ обычны обильные выделения из носа: бесцветные, прозрачные, водянистые; при присоединении микробного воспаления характер выделений меняется, приобретая гнойный компонент. Они становятся более густыми, иногда зеленоватой или желтоватой окраски. В некоторых случаях выделения из носа почти отсутствуют, но наблюдается заложенность носа, так что больной вынужден дышать ртом (Сорокина, Смирнихина, 2004).
Инкубационный период ОРВИ может длиться 1–3 дня. Заболевание начинается почти всегда остро. Некоторые больные в первые часы болезни замечают появление легкого недомогания, снижение работоспособности, слабость, сонливость, разбитость, ухудшение аппетита. Иногда начало болезни сопровождается сильным ознобом или легким «познабливанием». Эти предвестники болезни длятся от нескольких часов до 1 суток. Они особенно характерны для гриппа и чаще наблюдаются у детей.
2.1.1. Грипп
...
Свое название вирус и болезнь, вызываемая им, получили от французского слова «grippe» – хватать, схватывать. Начало болезни действительно напоминает схватку. Иммунная система человека включается в борьбу сразу же после атаки вирусов.
Сначала иммунная система должна распознать поврежденную врагом, собственную клетку, а затем включиться в борьбу, а отличить маленький и примитивный вирус от более заметных и неосторожных бактерий очень непросто.
Во‑первых, борются сами клетки, на которые было совершено нападение: они начинают вырабатывать интерферон, который ограничивает распространение вируса.
Во‑вторых, как только иммунная система обнаруживает в нашем организме измененные вирусом клетки, она посылает на «поле боя» специальные иммунные «войска». Один род «войск» уничтожает клетки, пораженные вирусом, не давая выйти паразиту наружу. А другой – элитный – запоминает стратегию борьбы, чтобы облегчить уничтожение такого же вируса, если он вновь попадет в организм. Воспалительная реакция, отек в области верхних дыхательных путей – так проявляется иммунный ответ организма на разрушительную работу вируса.
Как только вирус побежден, иммунная система прекращает боевые действия: специальные вещества сначала замедляют, а затем вовсе останавливают работу всех иммунных клеток. Однако программа борьбы именно с этим вирусом остается в памяти системы на много лет в виде специфического, или приобретенного, иммунитета.
Определение гриппа звучит следующим образом.
...
Грипп – это острое заболевание дыхательных путей, вызываемое вирусами типа А, В, С, передающееся от человека человеку воздушно‑капельным путем, характеризующееся изменчивостью возбудителя и, в связи с этим, нередко принимающее эпидемическое или даже панэпидемическое распространение.
Грипп А – заболевание средней и сильной тяжести. Страдают все возрастные группы. Вирус может поражать человека и некоторых животных, например, свиней. Грипп В, как правило, более легкая болезнь. Заболевают чаще всего дети. Вирус гриппа В более устойчив, чем вирус гриппа А. Поражает только человека. Грипп С, в большинстве случаев, протекает со слабовыраженными симптомами. Не вызывает эпидемий.
Начало болезни острое, иногда внезапное. Как правило, ухудшается общее состояние, температура тела повышается до 38,0° и выше. Появляется головная боль, а затем насморк и кашель. Кроме того, к характерным начальным симптомам относятся: ломота во всем теле, боль в мышцах, болезненные ощущения в глазах, дети иногда жалуются на боли в животе. Заболевание может начаться ознобом, рвотой, повышением температуры тела до 40° и выше, носовыми кровотечениями. Ни кашля, ни насморка в начале болезни нет, они появляются позже, к концу первых или на вторые сутки болезни; могут наблюдаться слезотечение, светобоязнь, затруднение носового дыхания, но сильнее всего при гриппе поражается трахея.
При гладком течении болезни и отсутствии осложнений симптомы постепенно ослабевают и проходят через 6–7 дней, однако после тяжелой формы окончательное выздоровление наступает только через 2 недели.
Симптомы гриппа очень похожи на симптомы других простудных заболеваний. Ниже, в таблице, приведены основные отличия. Однако стоит особо подчеркнуть, что окончательный диагноз грипп может поставить только врач.
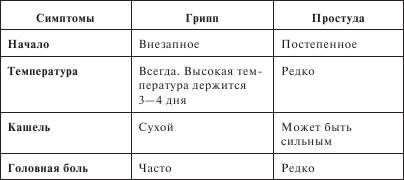
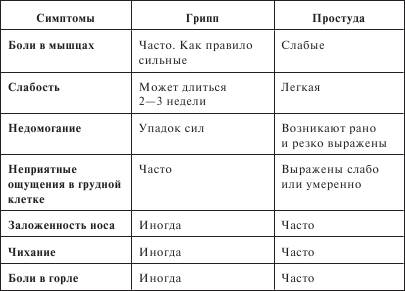
2.1.2. Аденовирусная инфекция
Для аденовирусной (гр. aden – железа) инфекции, протекающей в классическом варианте, характерно постепенное начало, температура повышается до 38°, с первых дней болезни наиболее выражено воспаление слизистых оболочек носа, глотки и глаз.
Вирус проникает в организм различными путями: через слизистую носа, ротоглотки, глаз; способен интенсивно размножаться в кишечнике и может распространяться путем, свойственным кишечным инфекциям. Аденовирусные заболевания широко распространены во всех странах, заболеваемость повышается в холодное время года.
Лицо больного изменяется: бледнеет, отекают веки, глазные щели суживаются, при поражении глаз (слизистой оболочки век и глазных яблок) появляются выделения из конъюнктив (лат. conjunctivus – соединительная оболочка глаза), слезотечение, светобоязнь, чувство жжения и рези в глазах. Конъюнктивиты – один из ведущих симптомов аденовирусного заболевания (чувство «песка» и «резь» в глазах). Носовое дыхание значительно затрудняется, наблюдаются обильные слизистые выделения из носа. Больной вынужден дышать через рот. Губы сохнут. Язык густо обложен, суховат. Нередко отмечаются ощущение саднения в глотке и боль в горле. Голос гнусавый.
Кашель возникает не всегда, у некоторых в виде покашливания, поперхивания. Кроме того, заметно увеличиваются все группы лимфатических узлов шеи. Иногда на миндалинах больного аденовирусной инфекцией обнаруживаются белесоватые пленки. Поражение глотки сопровождается болью в горле и напоминает ангину.
Течение болезни более длительное, чем других ОРВИ. Симптомы могут сохраняться на протяжении двух недель и более. Возможно волнообразное течение, периодическое ослабление симптомов болезни и вновь ухудшение.
Помимо обычных клинических проявлений, у некоторых больных определяется увеличение печени и селезенки. Сам больной, естественно, обычно не замечает этого, иногда ощущая боль или тяжесть в правом подреберье; при осмотре врачом может обнаружиться увеличение печени, что влечет за собой необходимость дополнительного обследования на гепатит.
2.1.3. Риновирусная инфекция
Риновирусная (гр. rhinos – нос) инфекция обычно протекает без повышения температуры тела, но сопровождается недомоганием и сильным насморком, «из носа течет». Длительность болезни – 4–7 дней. Новорожденные дети и дети раннего возраста очень восприимчивы к риновирусам, заболевание у них протекает тяжело, возможны осложнения – воспаление легких и среднего уха.
Инкубационный период – до двух дней. Патологические изменения при риновирусном заболевании выражены в слизистой оболочке носа. Начало чаще острое, реже – постепенное. Явления в виде общего недомогания, познабливания, «тяжести» в голове могут быть слабыми или отсутствовать. С первых часов заболевания появляются чиханье, ощущение першения, царапания в горле, затруднения носового дыхания, а через несколько часов – обильные водянисто‑слизистые выделения из носа.
Объективно отмечаются покраснение крыльев носа, отек глаз, обильное слезотечение, которое наряду с обильными выделениями из носа является характерным симптомом риновирусной инфекции.
Больных беспокоит покашливание, возникающее в результате чувства «саднения» в горле, появляется охриплость голоса.
Изменений со стороны других органов и систем нет.
2.1.4. Парагрипп
Парагриппозная инфекция имеет сходные проявления с гриппом, однако обычно нарушения носят более слабый характер, а температура тела не превышает 38–39°. Заболевание начинается с недомогания, небольшого кашля, насморка, температура иногда остается нормальной или слегка повышается. Голос становится сиплым, охрипшим, иногда пропадает совсем, в горле першит. Кашель появляется с начала болезни и может иметь типичные черты для поражения гортани: он громкий, грубый, «лающий». Воспаление слизистой оболочки гортани опасно из‑за возможного развития крупа – стеноза (сужения просвета гортани), чреватого удушьем.
Парагриппозные вирусы, попадая на слизистую оболочку верхних дыхательных путей, проникают в клетку и там размножаются, вызывая деструкцию и воспалительный процесс, который протекает вяло; его особенностью является склонность к отеку слизистой оболочки, что приводит (часто у детей, редко – у взрослых) к развитию ложного крупа.
В целом, парагрипп у взрослых больных протекает как доброкачественное острое респираторное вирусное заболевание, которое клинически отличить от гриппа трудно. Для постановки диагноза обязательно необходимо лабораторное подтверждение.
Развитие крупа при ОРВИ опасно для детей раннего возраста (от 1 до 3 лет). Он возникает, как правило, ночью и, как правило, в начале заболевания. Первый признак начинающегося крупа – появление одышки. Дыхание учащается и становится шумным (вдох), позднее в акт дыхания постепенно вовлекаются дополнительные мышцы. Ребенок просыпается в страхе от ощущения удушья и начинает метаться в кровати. В дальнейшем появляются признаки дыхательной недостаточности: беспокойство может смениться апатией; кожные покровы, которые в начале болезни были нормального цвета или немного покрасневшими, становятся бледными; губы, кончик носа, пальцы рук и ног синеют, выступает холодный пот. Это состояние очень опасно, больному ребенку необходима срочная госпитализация в специализированное отделение, иначе ему грозит гибель.
Стеноз гортани может либо прогрессировать в течение нескольких часов, а затем проходит, либо сохраняется 2–3 дня в слабой степени, у некоторых больных наблюдаются рецидивы. Поражение гортани вызывается практически любыми респираторными вирусами. Кроме выраженных дыхательных расстройств, связанных с крупом, у больных отмечаются высокая температура, сильная головная боль и другие признаки, присущие гриппу.
2.1.5. Реовирусная инфекция
Реовирусная инфекция – это острое инфекционное заболевание, сопровождающееся поражением верхних дыхательных путей и желудочно‑кишечного тракта. Название этого семейства вирусов произошло от аббревиатуры их названия на английском (respiratory enteric orphan viruses – респираторные, кишечные вирусы‑«сиротки»).
Инкубационный период составляет 2–5 дней. Заболевание сопровождается умеренной интоксикацией, больные отмечают слабость, познабливание, умеренную головную боль, насморк и кашель. У некоторых больных (чаще у детей) появляются рвота и диарея, боли в животе. Температура невысокая, реже достигает 38–39°. При осмотре определяются лопнувшие сосуды белков глаз, покраснение горла. В легких выслушивается жесткое дыхание, сухие хрипы. При пальпации (лат. palpatio – ощупывание) живота отмечаются урчание, иногда болезненность в правой подвздошной области. Нередко наблюдается увеличение печени.
2.1.6. Респираторно‑синцитиальная инфекция
При респираторно‑синцитиальной инфекции также отмечаются обычные для ОРВИ симптомы. Заболевание начинается постепенно. Появляется недомогание, незначительно повышается температура тела, снижается аппетит. Кашель и насморк появляются с первых часов заболевания. Голос не изменяется. Кашель влажный, глубокий, с трудно отходящей мокротой, часто имеющий особые признаки, связанные с поражением глубоких отделов дыхательных путей – бронхов, бронхиол, альвеол.
Из‑за нарушения проходимости воздуха в мелких бронхах возможна одышка. Дыхание учащается, выдох затруднен. Свистящие хрипы иногда слышны на расстоянии. Это патологическое состояние называют обструктивным, или астматическим, бронхитом.
Длительность респираторно‑синцитиальной инфекции при отсутствии осложнений – 1,5–2 недели. Нередко это заболевание осложняется пневмонией, и тогда его длительность зависит от течения осложнения. Наиболее опасна респираторно‑синцитиальная инфекция для детей первых лет жизни.
Одной из особенностей респираторно‑синцитиальной инфекции является вовлечение в процесс печени. Больные жалуются на боли, неприятные ощущения в эпигастрии и правом подреберье, отрыжку желчью, отмечается увеличение и болезненность печени.
Общее течение респираторно‑синцитиальной инфекции длительное, вялое, с периодами ухудшения и улучшения самочувствия. Развитие ее на фоне сопутствующих заболеваний приводит к их обострению. Наиболее тяжело, с выраженными явлениями интоксикации, длительной лихорадкой, частыми осложнениями пневмонией протекает это заболевание у лиц старше 60 лет.
2.1.7. Микоплазменная инфекция
Для микоплазменной (гр. mykes – гриб) инфекции характерно поражение преимущественно глубоких отделов дыхательных путей. Однако, как и при рассмотренных выше вирусных инфекциях, возможно вовлечение слизистых оболочек носа, глотки, трахеи и т. д.
Возбудитель занимает промежуточное положение между вирусами и бактериями, с вирусом его сближает способность проникать через фильтры, с бактериями – возможность культивироваться на бесклеточных средах. В настоящее время известно около 40 видов микоплазм, выделенных от человека и животных.
Источником инфекции является только человек, больной микоплазмозом, или здоровый носитель микоплазм. Заражение происходит преимущественно воздушно‑капельным путем, но нельзя исключить и энтеральный путь заражения. Воротами инфекции чаще служат слизистые оболочки респираторного тракта.
Начало болезни постепенное, температура тела незначительно повышается или остается в пределах нормы. По прошествии нескольких дней температура может подняться до высоких показателей – 38° и выше. Самочувствие больного ухудшается, отмечаются головная боль, потливость, боли в суставах, мышцах, грудной клетке, появляется частый мучительный кашель, который является постоянным признаком заболевания. Легкое и редкое покашливание наблюдается уже в первые дни заболевания. В дальнейшем, к 3‑5‑му дню, кашель усиливается, появляется скудная, слизистая, трудно отделяемая мокрота. У большинства больных кашель носит непостоянный характер и выражен слабо. У отдельных лиц мокрота из слизистой превращается в слизисто‑гнойную массу. В некоторых случаях кашель бывает приступообразный, болезненный. Мокрота отходит плохо, в ней может быть примесь крови.
Общее состояние, несмотря на высокую и длительную температуру, у большинства больных страдает мало. Вместе с тем часто наблюдаются общая слабость, недомогание, потливость: появляясь с первых дней болезни, они усиливаются в разгар заболевания и остаются дольше других симптомов интоксикации.
Головная боль является одним из частых симптомов при микоплазменной инфекции, однако, несмотря на сильную лихорадку, редко бывает выраженной. У некоторых больных, особенно у детей, головная боль постепенно нарастает и может стать мучительной. Она чаще носит распространенный характер, без четкой локализации и, в отличие от гриппа, не сопровождается болями в глазных яблоках. Иногда сопровождается головокружением. Длительность головной боли примерно совпадает с лихорадочным периодом. У некоторых больных она держится несколько дней после снижения температуры тела.
Характерным для микоплазмоза легких является ощущение жара, которое наблюдается уже первые 2–4 дня от начала болезни более чем у 2/3 больных, чередуясь с познабливанием. Одновременно с усилением остальных симптомов интоксикации отмечаются общая разбитость, ломота в теле, суставах, мышечная боль. В остром периоде заболевания нередко бывает повышенная потливость, которая не всегда связана с лихорадкой и ознобом. У некоторых больных она длительное время наблюдается при нормальной температуре тела и скорее всего является показателем нарушения функций вегетативной нервной системы.
Из других симптомов присутствуют тошнота, рвота и снижение аппетита. Особенно часто эти симптомы наблюдаются у детей, в некоторых случаях сочетаясь с сильной головной болью. С нормализацией температуры эти симптомы, как правило, исчезают. Однако у некоторых больных они остаются еще длительное время. В единичных случаях могут наблюдаться адинамия и заторможенность.
Помимо поражения дыхательной системы, возможны нарушения в работе других органов и систем, например, крови (гемолитическая анемия), желудочно‑кишечного тракта (поражение кишечника, печени и поджелудочной железы), суставов, сердца, нервной системы. Нередко заболевание имеет затяжной характер.
Клинические признаки исчезают постепенно, через 3–4 недели, но иногда сохраняются и более длительное время. Микоплазменная инфекция часто сочетается с другими вирусными заболеваниями, что приводит к еще более тяжелым нарушениям.
2.1.8. Ангина
...
Ангина (острый тонзиллит) – острое инфекционно‑аллергическое заболевание, связанное с воспалением небных миндалин в результате действия патологической флоры. Воспалительный процесс может локализоваться и в других скоплениях лимфоидной ткани глотки: язычной и глоточной миндалинах, боковых валиках. Соответственно, язычная ангина, ретроназальная ангина, ангина боковых валиков, а также ангина гортани.
Воспаление нёбных миндалин подразделяется на острое и хроническое, и большое количество предложенных классификаций учитывают этот факт. Базовая классификация тонзиллитов (Плужников и др., 2005).
1. Острые тонзиллиты.
Первичные: катаральная, фолликулярная, лакунарная, язвенно‑пленчатая ангина. Вторичные:
а) при острых инфекционных заболеваниях – дифтерии, скарлатине, туляремии, брюшном тифе;
б) при заболеваниях системы крови: лейкозах, агранулоцитозах, алиментарно‑токсической алейкии;
2. Хронические тонзиллиты.
Неспецифические:
а) компенсированная форма;
б) декомпенсированная форма;
Специфические:
при инфекционных гранулемах – туберкулезе, склероме, сифилисе.
Инкубационный период при ангине достаточно короткий и составляет 1–2 дня.
Заболевание начинается остро, с появления озноба, боли в горле, ломоты в суставах и головной боли. Ознобы продолжаются в течение непродолжительного времени, сменяясь чувством жара. Головные боли не имеют четкой локализации и сохраняются в течение первых двух суток. Температура тела повышается до 38–39 °C и колеблется вверх‑вниз утром и вечером в пределах 1–2 °C. Продолжительность лихорадки определяется тяжестью течения ангины: при тяжелом течении 5–7 суток, при среднетяжелом – 4–5 суток и при легком 2–4 суток. В период лихорадки отмечается покраснение кожи лица, при тяжелой форме ангины появляется бледность кожных покровов (кожных высыпаний при ангине, как правило, не бывает). В начальном периоде ангины на первое место среди жалоб могут выступать как общие симптомы интоксикации (лат. in – в, внутрь + гр. toxikon – яд – отравление организма ядовитыми веществами), так и боли в горле. Несомненно, что изменения в ротоглотке являются ведущими в клинике ангины.
Катаральная(гр. katarrhoos – стекание, течь) ангинапротекает в наиболее легкой форме. Она характеризуется преимущественно поверхностным поражением ткани небных миндалин. Начинается катаральная ангина с ощущения сухости, першения в горле, появления головных болей, недомогания. Затем к указанным жалобам присоединяется боль в горле, усиливающаяся при глотательных движениях. Температура тела обычно невысокая.
Небные миндалины увеличены в размерах, налетов нет. Язык обложен белым налетом, сухой. Заболевание продолжается 3–5 дней. Однако следует отметить, что катаральная ангина может переходить в другие формы (лакунарная, фолликулярная) или быть симптомом инфекционного заболевания (скарлатина, корь, грипп).
Следует учитывать, что у детей катаральная ангина протекает более тяжело, нередко с высокой температурой, ознобами и интоксикацией.
Фолликулярная(лат. folliculus – мешочки, пузырьки) ангиназначительно более тяжелое заболевание по сравнению с катаральной ангиной. Нередко она начинается с тяжелого озноба, повышения температуры до 39–40 °C, ломоты в суставах, головной боли и боли в горле. Основные симптомы: небные миндалины увеличены в объеме, на их поверхности видны желтоватые точки округлой формы, напоминающие просяные зерна. Это нагноившиеся фолликулы. Наблюдается покраснение горла.
Регионарные (собирающие лимфу из этой зоны) лимфатические узлы увеличены и болезненны при пальпации. Язык покрыт белым налетом. У детей, вследствие интоксикации, могут появляться сонливость, рвота, расстройство желудка, судороги. Течение заболевания бурное. Первые 2–3 суток симптомы заболевания резко нарастают, а затем быстро исчезают. С 3–4 дня заболевания поверхность миндалин начинает очищаться от налетов, однако температурная реакция сохраняется до тех пор, пока не исчезнет болезненность при пальпации регионарных лимфатических узлов.
Продолжительность заболевания 7–8 дней, прогноз.
Лакунарная(лат. lacuna – углубление, впадина) ангинапротекает с той же клинической симптоматикой, что и фолликулярная ангина. Некоторые авторы считают ненужным подразделение этих двух форм, полагая, что это внешние проявления единого воспалительного процесса в миндалинах, при котором в одном случае воспаление начинается в лимфаденоидной ткани, в другом – в лакунах. В клинической практике встречаются ангины, когда на одной миндалине имеется картина лакунарной ангины, на другой – фолликулярной.
При лакунарной ангине на фоне воспаленной поверхности небной миндалины образуются белесоватые налеты, располагающиеся в устьях лакун, которые могут сливаться и покрывать поверхность миндалины. Эти налеты не выходят за поверхность небных миндалин и легко снимаются шпателем. Нередко в воспалительный процесс вовлекаются боковые валики глотки, при этом они становятся покрасневшими и отечными.
Продолжительность заболевания 7–8 дней.
Флегмонозная(гр. phlegmone – воспаление) ангина– острое гнойное воспаление околоминдаликовой клетчатки. Развивается чаще на фоне одной из описанных форм заболевания, обычно у лиц, страдающих хроническим тонзиллитом. При флегмонозной ангине процесс обычно односторонний. Отмечаются резкие боли в горле при глотании, которые порой вынуждают больного отказываться от приема даже жидкой пищи, резкая головная боль, озноб, ощущение разбитости, слабости, появляется гнусавость, повышается температура тела до 39 °C и выше, характерны неприятный запах изо рта, обильное выделение слюны. Регионарные лимфатические узлы значительно увеличены и болезненны при пальпации.
Выделяют три формы течения ангины – легкую, среднетяжелую и тяжелую.
При легкой форме субфебрильная температура (до 38 °C) держится в течение первых 3 суток с последующей нормализацией. Общие явления: головная боль, слабость, недомогание выражены умеренно. Регионарные лимфатические узлы увеличены незначительно (до 1 см), при пальпации умеренно болезненны. Эта форма течения характерна для катаральной ангины.
При среднетяжелой форме температура держится в пределах от 38 до 39 °C, выражены симптомы интоксикации: озноб, головная боль, боли в мышцах и суставах. Боль в горле острая и интенсивная. Регионарные лимфатические узлы резко болезненны и увеличены до 1,5‑2 см. Среднетяжелая форма течения характерна для фолликулярной и лакунарной ангин.
При тяжелой форме течения температура тела превышает 39 °C. Симптомы интоксикации выражены еще сильнее: появляются общая слабость, бледность кожных покровов, нарушение сна и аппетита, ознобы. Регионарные лимфатические узлы значительно увеличиваются в размерах и при пальпации становятся резко болезненными. Тяжелая форма наблюдается также при фолликулярной и лакунарной ангинах. Флегмонозная ангина, как упоминалось выше, характеризуется тяжелой формой течения с развитием осложнений в виде абсцессов и флегмон.
Дата добавления: 2015-01-29; просмотров: 1772;
