КИСТЫ ЧЕЛЮСТЕЙ
Кисты челюстей (herniae maxillae et mandibulae) относят к опухолеподобным новообразованиям, которые на амбулаторном приеме у детского стоматолога встречаются наиболее часто.
Среди одонтогенных кист челюстей у детей чаще развиваются радикулярные и фолликулярные. По статистическим данным, преобладают радикулярные кисты, составляющие 94-96 % всего количества челюстных кист. Фолликулярные развиваются у 4—6 % детей. Чаще всего кисты наблюдаются у детей 7-12 лет в период смены временных зубов, но могут развиваться и в младшем (4-5 лет) возрасте на нижней челюсти, преимущественно в участке премоляров. Радикулярные кисты от временных зубов преобладают над кистами от постоянных. Они чаще встречаются на нижней челюсти, причиной их развития является периодонтит временных моляров.
Неодонтогенные кисты — пороки развития, к которым относят фиссуральные (кисты резцового или носо-нёбного канала, глобуломаксиллярная или интермак-силлярная и носогубная), а также травматические кисты (солитарная костная, геморрагическая и безоболочечная), у детей встречаются очень редко (рис. 198).
В клинической практике используют такую классификацию кист челюстей:
1. Одонтогенные кисты воспалительного происхождения:
а)радикулярная;
б) радикулярная зубосодержащая;
в) резидуальная (остаточная, которая остается после удаления "причин
ного" зуба).
2. Одонтогенные кисты невоспалительного происхождения:
а) фолликулярная;
б) киста прорезывания.
3. Неодонтогенные кисты — пороки развития:
а) фиссуральная (резцового или носо-нёбного канала; глобуломакси
ллярная или интермаксиллярная; носогубная);
б) травматическая (солитарная, геморрагическая, безоболочечная).
Патогенез. Развитие одонтогенной кисты воспалительного происхождения
(радикулярной) обычно начинается с хронического воспалительного процесса (гранулематозный или гранулирующий периодонтит), вызывающего разрастание грануляционной ткани вокруг верхушки корня. В последующем, под воздействием частых обострений воспалительного процесса и нарушения питания центральных отделов гранулемы, происходит некроз некоторых участков ее, расположенных между эпителиальными тяжами. В результате этого в толще гранулемы образуются полости, окруженные эпителием, который является оболочкой будущей кисты (рис. 199). Таким образом, кисты образуются из эпителиальных элементов под воздействием раздражающего воздействия воспалительного хронического процесса в периодонте. "Рост" кисты происходит за счет внутрикистозно-го давления, возникающего в результате накопления транссудата, постоянно продуцирующегося оболочкой образования.
Возникновение кист невоспалительного происхождения связано с влиянием , кзо- и эндогенных факторов на эпителиальную ткань, оставшуюся в кости в результате нарушения закладки. Но развитие кист может быть и следствием метаплазии эндотелиальных клеток и вегетации эпителия через маргинальный пери-одонт. Можно провести аналогию с развитием кистозных форм других эпителиальных образований, например амелобластом. Наиболее вероятно, что нетипичное место закладки эпителиальной ткани и является общей причиной кистозных
образований.
Маляссе, Н.А. Астахов, А.В. Рывкпнд. В.Р. Брайцев считают, что находящийся в гранулеме эпителий является остатком зубообразовательного эпителия. Это так называемые клетки Маляссе-Астахова-Брайцева (debrix epiihelialisparaden-taries). Schuster, И.Г. Лукомский утверждают, что эпителиальные клетки в периодонте и костной ткани челюсти являются результатом проникновения в кость слоев эпителия десен.
Жалобы. В начале формирования радикулярных или фолликулярных кист жалоб нет. Когда киста достигает больших размеров и появляется деформация челюсти, ребенок или его родители указывают на это, а также на неудобство при жевании, подвижность нескольких зубов; при фолликулярной кисте — на отсутствие в зубной дуге соответствующего зуба, который по срокам должен был бы
прорезаться.
При нагноении кист жалобы такие же, как и при воспалительных заболеваниях (периостите или остеомиелите).
Клиника. Общее состояние ребенка не изменено, лишь при нагноении кисты повышается температура тела, появляются признаки интоксикации.
Местный статус при радикулярной или фолликулярной кисте имеет такие общие признаки:
—деформация альвеолярного отростка и тела челюсти (рис. 200) происходит постепенно,безболезненно;
—пальпация деформированного участка челюсти выявляет новообразование плотной консистенции;
—при больших размерах кисты стенка ее (обычно наружная) становится тонкой и при надавливании на нее прогибается, это симптом Рунге-Дюпюитрена — податливость кортикальной пластинки;
—слизистая оболочка над кистой не изменена в цвете.
Отличительными клиническими признаками радикулярной и фолликулярной кист являются: в первом случае — наличие "причинного" (временного или постоянного) зуба в зубном ряду, пораженного кариесом; он изменен в цвете, подвижен, перкусия его может быть болезненной; во втором — отсутствие в альвеолярной дуге постоянного зуба при наличии всех прорезавшихся.
Клиническая картина одонтогенных кист изменяется при их нагноении и напоминает острый периостит челюсти, а именно: появляются жалобы на болезненную при пальпации припухлость мягких тканей лица и боль в зубах при накусывании. При осмотре: лицо асимметрично в связи с отеком мягких тканей в зоне поражения, открывание рта может быть ограниченным и болезненным. Слизистая оболочка возле "причинного" и нескольких рядом расположенных зубов
г сидел /
ДООрокачественные новоиирсионанин киыеи челкл-ши-лицевии uujiolih

 отечная, гиперемирована, переходная складка сглажена, болезненна при пальпации. "Причинный" зуб обычно разрушен, перкусия его болезненна.
отечная, гиперемирована, переходная складка сглажена, болезненна при пальпации. "Причинный" зуб обычно разрушен, перкусия его болезненна.
Для подтверждения диагноза (определения, что это именно одонтогенная киста) и последующей лечебной тактики проводят рентгенологическое исследование челюсти в необходимой укладке (на нижней челюсти - по Генишу, на верхней — прицельный снимок и в аксиальной проекции) или выполняют ортопанто-мограмму. Характерным общим рентгенологическим признаком кист челюстей является гомогенное просветление округлой формы с четкими границами. При радикулярной кисте в ее полости находятся корни "причинного" зуба (рис. 201); при радикулярной от временного зуба — зубосодержащей — кроме корней временного (обычно разрушенного или леченого зуба) находят фолликул постоянного зуба (рис. 202, 203). На верхней челюсти кисты могут прорастать в верхнечелюстную пазуху, тогда на рентгенограмме в ней появляется тень "купола" с четкими границами (рис. 204).
Резидуальные кисты, которые остаются после удаления "причинного" зуба, рентгенологически выглядят как гомогенное просветление с четкими границами в теле челюсти в участке отсутствующего зуба.
При фолликулярной кисте в ее полости на рентгенограмме виден фолликул постоянного зуба. Иногда могут образовываться и множественные фолликулярные кисты челюстей (рис. 205).
Трудности при рентгенодиагностике могут возникать при дифференциации радикулярной кисты от временного зуба и фолликулярной кисты от постоянного зуба. При радикулярной кисте от временного зуба фолликул постоянного прикрыт ее оболочкой, а при фолликулярной часть коронки зуба обращена в полость и оболочка кисты фиксирована к его шейке (рис. 206, 207). Если тень кисты проекцпонно накладывается на фолликул постоянного зуба, диагноз может быть уточнен лишь во время операции.
Дополнительным методом исследования кист челюстей является проведение пункции с определением характера пунктата. Последний прозрачный, желтого цвета н всегда содержит кристаллы холестерина (продукт клеток эпителия оболочки кисты), мерцающие под лучом света. Следует отметить, что наличие кристаллов холестерина не является патогномоничным признаком воспалительных кист челюстей. Иногда они встречаются и в пунктате амелобластомы.
Для более точной диагностики кист челюстей у детей в последнее время используют УЗИ. Полученные эхограммы помогают определить размеры новообразования и его локализацию.
Дифференциальная диагностика по клиническим признакам должна проводиться со всеми опухолями и опухолевидными новообразованиями челюстей, сопровождающимися уменьшением или отсутствием костной ткани. Клини-ко-рентгенологическая дифференциальная диагностика сужает круг таких новообразований. К ним принадлежат:
— амелобластома, остеобластокластома (их кистозные формы), радикулярные
и фолликулярные кисты (между собой);
— парадентальные (периодонтальные, ретромолярные) кисты у детей не
встречаются, поскольку возникновение их связано с затрудненным прорезывани
ем нижнего зуба мудрости, которое происходит в старшем возрасте.
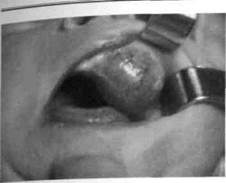
Рис. 198.Врожденная киста левой верхней челюсти
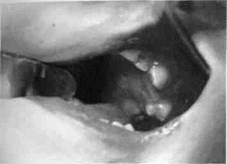
Рис. 200.Фолликулярная киста верхней челюсти
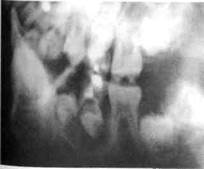
Рис. 202.Рентгенограмма левой половины нижней челюсти в боковой проекции ребенка с радикулярной кистой от 75 зуба, зубосодержащей
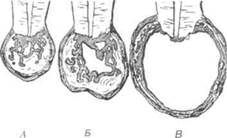
Рис. 199.Схема образования воспалительной одонтогенной кисты челюсти: А — гранулема; Б — кистогранулема; В — киста
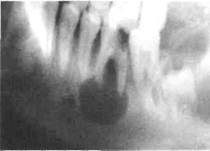
Рис. 201. Рентгенограмма левой половины нижней челюсти ребенка с радикулярной кистой от 36 зуба
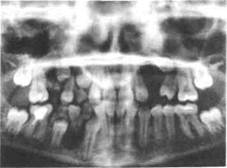
Рис. 203.Ортопантомограмма ребенка с радикулярной кистой правой половины нижней челюсти от 85 зуба, зубосодержащей
Раздел 7
Доброкачественные новообразования костей челюстно-лицевой области

|
|
|
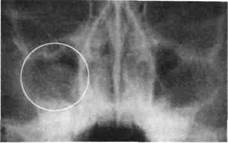
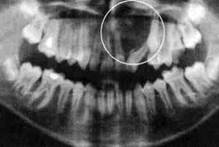
| Рис.204. Рентгенограмма верхней челюсти ребенка с фолликулярной кистой, вросшей в правую верхнечелюстную пазуху |
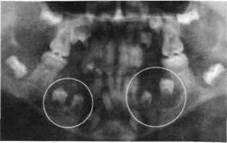
| Рис. 205.Ортопантомограмма ребенка с поликистозом нижней челюсти. Определяются множественные фолликулярные кисты |
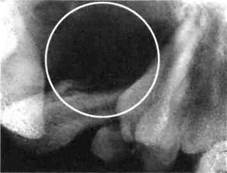
| Рис. 206.Ортопантомограмма ребенка с фолликулярной кистой верхней челюсти |
Рис. 207.Прицельная рентгенограмма 21, 22, 23 зубов того же больного
Лечение. Для лечения кист челюстей у детей используют два вида хирургических вмешательств: цистотомию и цистэктомию; чаще применяют цистотомию.
Цистотомия— операция, предусматривающая устранение внутрикистозного давления, в результате чего наблюдается постепенное уплощение и уменьшение кистозной полости вплоть до полного ее исчезновения.
Показаниями к цистотомии являются:
— фолликулярные кисты челюстей;
— радикулярные кисты от временных зубов (зубосодержащие), в полости которых находится фолликул постоянного зуба;
— радикулярные кисты верхней челюсти с нарушением костного дна носовой полости и нёбной пластинки;
— большие радикулярные кисты нижней челюсти с резким истончением основания челюсти (толщина кости меньше 0,5 см). В таком случае частичное сохранение кистозной оболочки является одним из мероприятий профилактики патологических переломов.
Классическая первичная методика цистотомии челюсти включает удаление слизистой оболочки вместе с деформированной костью и передней стенкой оболочки кисты в пределах выпячивания. Затем сглаживаются острые края кости и
полость тампонируется. В послеоперационный период проходит краевое сращение слизистой оболочки над краем кости с оболочкой кисты. Постепенная деформация — западение, обусловленное костным дефектом, нивелируется, и со временем поверхность вестибулярной стенки становится ровной.
Вполне понятно, что такая методика постепенно модифицировалась разными авторами, после чего цистотомия челюсти сегодня предусматривает: выкраивание трапециевидного слизисто-надкостничного лоскута с основанием к переходной складке, удаление деформированной кости и передней части кистозной оболочки с последующим укладыванием трапециевидного слизисто-надкостничного лоскута в полость кисты и придавливанием его йодоформной марлей. Недостатком приведенной модификации является относительно часто встречающееся осложнение, связанное с невыполнением правила важного этапа кистотомии. Во время последнего — размещения трапециевидного лоскута в полости кисты — он не всегда по всей плоскости прилегает к оболочке оставшейся кисты, поэтому в послеоперационный период возможен рецидив. Этот недостаток существенный и никогда не наблюдается при выполнении данной операции классическим методом.
При цистотомии, которая проводится при радикулярных кистах от временных зубов (зубосодержащих), удаляется временный зуб, корни которого расположены в полости кисты, последняя опорожняется через это отверстие в альвеолярном отростке. То есть "окно" в полость кисты мы делаем не через преддвер-ную стенку, а через лунку удаленного зуба. Это позволяет обеспечить прорезывание постоянного зуба. После опорожнения кисты ее полость тампонируют йодоформной марлей. Сначала ее меняют через 3 сут, а затем — 1 раз в неделю, пока полость кисты не эпителизируется и не прорежется постоянный зуб. Преимуществами такого вмешательства является его минимальная травматичность и создание оптимальных условий для прорезывания постоянного зуба в правильном положении, то есть в зубной дуге.
Цистэктомия— операция, предусматривающая радикальное удаление оболочки кисты и ее содержимого. Она показана при:
— небольших радикулярных кистах, расположенных в пределах 1-2 зубов;
— сохраненной костной стенке дна верхнечелюстной пазухи и слизистой оболочки последней;
— фолликулярных кистах, когда погиб фолликул постоянного зуба (изменился цвет, отсутствует естественный блеск части коронки, зуб мягкий, что определяется при операция); чаще это бывает при нагноении кисты.
Классической первичной методикой кистэктомии является операция Брамана, предусматривающая выкраивание слизисто-надкостничного лоскута, ножка которого обращена к переходной складке, удаление деформированной и истонченной кости и всей оболочки кисты и размещение выкроенного лоскута в костной полости. При такой методике нет риска рецидива, ибо надкостница лоскута прилегает не к оболочке кисты, как в модифицированной методике кистотомии, а к кости.
Со временем эту классическую методику кистэктомии также изменили. Такая операция названа операцией Партч II. Она выполняется так: выкраивается сли-зисто-надкостничный лоскут в проекции наибольшего выпячивания кости, отслаивается на верхней челюсти кверху, а на нижней — книзу; удаляются деформированная кость, оболочка кисты (рис. 208-210). Затем выкроенный слизисто-
Раздел 7
Доброкачественные новообразования костей челюстно-лицевой области
|
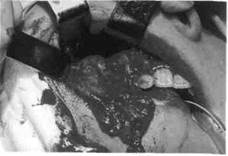
| Рис. 209.Этап оперативного вмешательства (кистозная оболочка отделена от боковых, задней и верхней стенок верхнечелюстной пазухи) |
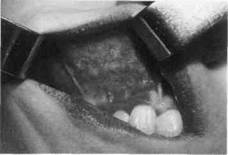
Рис.208. Радикулярная киста верхней челюсти от 54 зуба, вросшая в верхнечелюстную пазуху (выпячивание передней стенки верхнечелюстной пазухи)
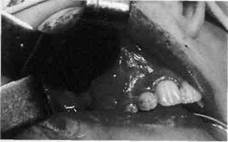
Рис. 210.Полость после удаления кисты
надкостничный лоскут не укладывается в костную полость, а фиксируется швами на прежнее место. Однако то, что полость кисты заполняется кровяным сгустком или пломбируется разными остеотропными веществами, является неплохим условием для нагноения раны. Поэтому такое завершение операции не является оптимальным. Чтобы предотвратить воспалительные осложнения, в постоперационный период назначается антибактериальная терапия.
При радикулярной кисте верхней челюсти, вросшей в верхнечелюстную пазуху, выполняют гайморотомию. При измененной слизистой оболочке пазухи или невозможности проведения вмешательства без нарушения целостности ее делают цистоназогаймороанастомоз с последующей тампонадой верхнечелюстной пазухи и выведением конца йодоформного тампона в нижний носовой ход.
Дата добавления: 2015-01-29; просмотров: 3010;
