Ларингеальная маска (ЛМ) и другие воздуховоды
В настоящее время во многих странах широкое распространение получил новый метод оптимизации проходимости дыхательных путей во время общей анестезии с помощью ларингеальной маски (рис. 206). Впервые тубус с блокирующей ротоглотку манжетой предложил в 1937 г. канадский анестезиолог Беверли Чарльз Лич (Beverly Charles Leech, 1898-1960 – рис. 207 – 209). Доктор Лич начал исследование размера и формы глотки в феврале 1935 года, в основном используя восковые отпечатки трупов. Его цель состояла в том, чтобы разработать плотно прилегающий глоточный воздуховод и расширить использование циклопропана, который в то время превосходил другие доступные анестетики, но требовал использования замкнутой системы. Он также желал избежать интубации, которую описал как “медленную и трудную, сопровождаемую риском ларингоспазма”. Лишь в начале 80-х годов прошлого века группа английских анестезиологов во главе с Арчибальдом Брэйном (A. Brain) разработала современную концепцию применения ларингеальной маски (рис. 210, 211).
А
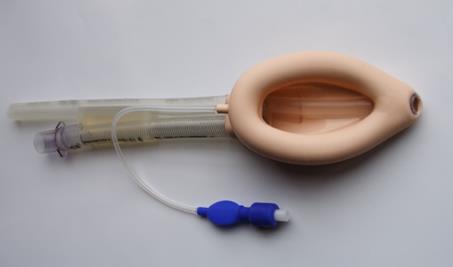
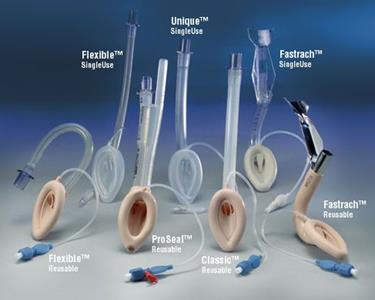
Б
Рис. 206. Ларингеальная маска: А – ЛМ с каналом для желудочного зонда (Pro Seal). Б – различные варианты современных ЛМ

Рис. 207. Беверли Чарльз Лич(1898-1960).
Ил. D.A.E.Shephard: Can. J. Anaesth. 1990, 37, 6, p. 689

Рис. 208. Глоточный воздуховод Лича (1937). [Ил. E. Zadrobilek из коллекции Института истории медицины в Вене (Австрия)]
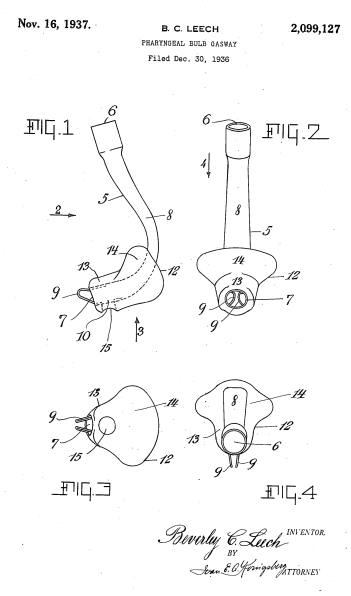
Рис. 209. Рисунки из патента на готочный воздуховод Лича
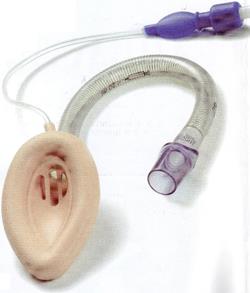
Рис. 210. Ларингеальная маска LMA Flexible™


Рис. 211. Арчибальд Брэйн (род. 1942 г.). В 1983 г. создал и внедрил ларингеальную маску для поддержания проходимости дыхательных путей
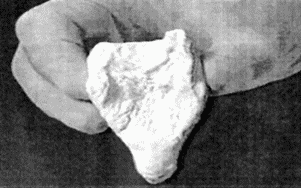
Рис. 212. Слепок ротоглотки, полученнный А. Брэйном
История создания и применения ларингеальной маски включает в себя три периода:
1. Создание образцов-предшественников типа маски Гольдмана.
2. Создание прототипов ЛМ (1981-1988 гг.):
– силиконовые;
– латексные;
– смешанные модели.
3. Повсеместное распространение ЛМ (с 1988 г.).
Работая в 1981 г. в London Hospital Anaesthetics Unit доктор Брэйн под руководством профессора Payne, изучая проблемы проходимости воздухоносных путей, сделал слепок ротоглотки трупа (рис. 212).
На слепке было обнаружено пространство, находящееся вокруг и позади глотки, куда могли попадать инородные тела и давить на гортань. В этот период доктор Брэйн работал в клинике хирургической стоматологии и для обеспечения проходимости дыхательных путей во время наркоза использовал воздуховод Мэйджила с присоединённой к нему стоматологической маской Гольдмана (Victor Goldman, риc. 213). Это была носовая маска одного размера

Рис. 213. Victor Goldman (1903-1993). Эта фотография использовалась Ассоциацией анестезиологов Великобритании и Ирландии на заседании в 2006 г., посвящённом Гольдману. Испаритель Гольдмана длительное время применяли в подразделении Виктора Гольдмана в Eastman Стоматологического института Лондона, крупнейшего стоматологического академического центра в Европе (Ил. Bull. Hist. Anesth., 2003, vol. 21, № 4, p. 12.)
с отсоединяющимся круговым надувным баллончиком. Баллончик, сформированный в форме эллипса, имел край для подсоединения ригидного компонента маски. Брэйн обратил внимание на сходство величины и формы баллончика маски Гольдмана и полученного слепка ротоглотки. Это привело его к экспериментам в нерабочие часы и открытию, что если края баллончика свести вместе по средней линии, формируя длинную ось эллипса, то получится совершенно новая форма, похожая на надувную лодку с краями, формирующими дно. В то же время искривления, вызванные сведением краёв маски Гольдмана, создавали большое сходство с фарингеальным слепком. При адаптации полученного образца и гортани трупа выявилось, что он очень хорошо сливается с грушевидной ямкой, в то время как лодкообразный нижний край баллончика плотно прилегает к треугольному контуру нижнего отдела глотки. Заключительным шагом этого рабочего этапа явилось подсоединение баллончика к трубке диаметром 10 мм и широкому краю маски с помощью акрилового клея. Баллончик опытного образца хорошо располагался в ротоглотке, и его можно было легко сдувать и раздувать, как манжетку интубационной трубки. Этот образец легко стерилизовался в хлоргексидине и использовался у больных мужчин при операции грыжесечения в William Harvey Hospital, Ashfort, Kent в 1981 г.
В феврале 1983 г. ЛМ была впервые использована в случае неудачной интубации у больного массой тела 114 кг для проведения неотложной лапаротомии. Вентиляция проводилась в течение трех часов с пиком давления в воздухоносных путях 6 кРа. Осложнений не было. Это побудило Брэйна провести в течение последующей недели 4 опыта на самом себе. ЛМ устанавливалась без медикаментозной подготовки и местной анестезии. Сохранялась хорошая проходимость дыхательных путей, болезненных ощущений не отмечалось. Так было установлено, что ЛМ может быть использована в трудных случаях и при правильной технике – атравматично.
В мае 1983 г. была проведена интубация трахеи «вслепую» через ЛМ, при этом трубка ЛМ составляла в диаметре 14 мм, а просвет интубационной трубки был 9 мм.
В связи с ростом коммерческого интереса в конце 1985 г. Dunlop по чертежам доктора Брайна сделала серию новых силиконовых масок в виде эллипса с перегородками в центральном отверстии. Этим самым предотвращалась обструкция гортани надгортанником. ЛМ стала лучше скользить, чем улучшилась её установка. Появилась возможность выпускать воздух из баллончика до получения тонких его краёв. Этим резко уменьшилась вероятность сталкивания баллончика ЛМ с надгортанником. Перестал использоваться металлический проводник, и изменилась техника введения ЛМ. Она стала устанавливаться напрямую, без поворота на 180° и использования ларингоскопа.
В апреле 1987 г. был зарегистрирован 21 случай использования ЛМ у больных с трудной интубацией. В мае 1987 г. силиконовый прототип ЛМ был успешно применён постовой медицинской сестрой отделения интенсивной терапии в госпитале святого Андрея в лондонском районе Боу для реанимации больного с остановкой сердца и дыхания. До этого сестра никогда не использовала ЛМ, но методику ей объяснили на словах.
В октябре 1987 г. Брэйном сконструирована назальная ЛМ и опробована у больного при удалении кисты языка. Идеей было сделать трубку разборной так, чтобы она могла бы быть удалена после установки.
ЛМ была введена в клиническую практику в 1988 г. и быстро получила распространение во всём мире, от госпиталей развитых стран до госпиталей Ганы, Камеруна и горного Непала. В США ЛМ применяется с 1992 г. и считается рутинной процедурой. J. Brimacombe, C. Verghese (1995) на ежегодном научном собрании австралийского анестезиологического колледжа в Тоунсвилле отразили опыт успешного использования ЛМ у 11 910 пациентов. В Германии первые предварительные исследования на 15 пациентах проведены в 1991 г. и были сдержанно оценены немецкими анестезиологами. Однако уже через 2 года ЛМ заняла прочное место во многих немецких клиниках.
В России внедрение ЛМ начато в 1995 г. (г. Новосибирск). Первый обзор по применению ЛМ опубликован в 1994 г. М.В. Лукьяновым, а краткое руководство В.П. Шевченко «Физиологические основы и проблемы использования ларингеальной маски» – в 1997 г. Авторами первых отечественных работ по применению ЛМ в челюстно-лицевой хирургии и стоматологии являются П.Ю. Столяренко (1999) и С.А. Рабинович с соавт. (1999).
Относительно недавно компанией «Intersurgical» (Великобритания) был представлен созданный на основе инновационных технологий надгортанный воздуховод принципиально новой конструкции – I-gel (рис. 214).
I-gel представляет собой изделие однократного применения, изготовленное из медицинского термопластического эластомера и представленное шестью размерами (три из них детские), применение которых обусловлено антропологическими параметрами пациентов. Созданию I-gel предшествовали многочисленные исследования и интенсивный анализ литературы, посвящённой различным воздуховодным устройствам, – этот поиск охватил период, начиная с XVIII столетия и до наших дней (Мустафаева М.Н. и соавт., 2008).
 а
а  б
б
Рис. 214. а – общий вид надгортанного воздуховода i-gel;
б – описание: 1 – коннектор диаметром 15 мм, 2 – защитное усиление,
3 – блокатор надгортанника, 4 – дистальное отверстие желудочного канала,
5 – нераздувная манжета, 6 – желудочный канал, 7 – ротовой стабилизатор
Надгортанный воздуховод идеологически близок ко всем существующим на данный момент аналогам, но в максимальной степени приближён к известному воздуховоду LMA ProSeal, поскольку имеет кроме основного – воздуховодного канала большого диаметра, второй – так называемый желудочный канал. Благодаря форме наружной поверхности нераздувной манжеты, соответствующей анатомическому строению гортаноглотки, а также свойствам мягкого и упругого, термопластического материала I-gel обеспечивает нетравматичный и герметичный контакт со структурами гортаноглотки и в то же время поддерживает необходимую жёсткость, обеспечивающую введение и установку воздуховода (рис. 215).
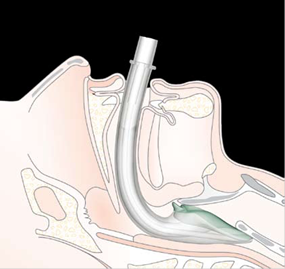
Рис. 215. Схематическое изображение положения
надгортанного воздуховода (www. I-gel.com)
Как указывалось, I-gel не имеет раздувной манжеты и обладает за счёт этого рядом преимуществ: простотой введения, стабильностью положения после установки (не происходит смещения, свойственного ЛМ после раздувания манжеты, вследствие чего сводится к минимуму риск сдавливания тканей гортаноглотки). Гелеобразная нераздувная манжета точно соответствует анатомическим структурам гортаноглотки, зеркально отражая форму надгортанника, черпалонадгортанных складок, грушевидных карманов, соответствующих фрагмонтов щитовидного и перстневидного хряща, а также задней группы хрящей гортани. Каждой из этих структур соответствует определённой формы углубление на манжете, что помогает обеспечить герметичность, при этом верхушка, на которой открывается дистальное отверстие желудочного канала, попадает во вход в пищевод, изолируя его от входа в гортань и обеспечивая точное введение зонда. Трубка воздуховода изготовлена из более плотного материала, чем чаша. Её естественная кривизна, соответствующая форме ротоглотки, позволяет легко вводить воздуховод, удерживая только его проксимальный конец. Относительная «жёсткость» конструкции не предполагает использования пальца (или специального интродьюсера) для придания направления манжете в полости рта, как это необходимо для установки ЛМ.
Рис. 216. Ориентир правильного положения воздуховода –
чёрная горизонтальная линия (www.i-gel.com)
Вся поверхность воздуховода мягкая и не имеет затрудняющих введение неровностей, что позволяет I-gel легко скользить (после предварительного смазывания) по твёрдому нёбу, вдоль задней стенки глотки и гортаноглотки. Ротовой стадилизатор представляет собой эллептическое (в разрезе), симметричное и уплощённое по бокам расшитение трубки воздуховода, обеспечивающее хорошую вертикальную устойчивость при установке. Он содержит в себе воздуховодный канал и отдельный желудочный канал, предназначенный для эвакуации желудочного содержимого посредством установки сквозь него гастрального зонда и предупреждения последствий возможной регургитации. В центре проксимального участка ротового стабилизатора, дистальнее фланцев коннектора, встроено защитное усиление, предупреждающее повреждение зубами и перекрытие каналов. Имеется и ориентир для правильной установки: воздуховод введён правильно, если чёрная горизонтальная линия располагается на уровне зубов (рис. 216). I-gel не содержит латекса и предназначен для одноразового употребления. Выбор размера воздуховода зависит от массы тела больного.
Так же как ЛМ и другие надгортанные воздуховоды, I-gel может быть использован в качестве проводника для эндотрахеальной трубки при трудной или неудавшейся интубации трахеи.
Дата добавления: 2015-01-24; просмотров: 7164;
