ХРЯЩЕОБРАЗУЮЩИЕ ОПУХОЛИ
Новообразования этой группы продуцируют патологическую хрящевую ткань. Встречается реже, чем костеобразующие опухоли. Среди них наблюдаются доброкачественные опухоли — хондрома и остеохондрома и злокачественные — хондросаркома.
Хондрома. Это доброкачественная опухоль, характеризующаяся
2,. 595
образованием зрелого хряща. Локализуется преимущественно в переднем отделе верхней челюсти в виде изолированного соли-тарного узла. Описаны единичные случаи локализации опухоли на нижней челюсти.
Различают энховдрому, расположенную центрально в глубине челюсти, и экхондрому — периферическую, периостальную или юкстакортикальную растущую за пределы челюсти.
Клиническая картина хондромы характеризуется медленным ростом. Периферическая форма проявляется в виде бугристого, плотного на ощупь, безболезненного образования, связанного с подлежащей костью. Границы обычно четкие. Постепенно увеличиваясь, опухоль не только деформирует челюсть, небо, но и лицо:
верхняя губа с перегородкой и основанием крыльев носа приподнимается. Энхондрома развивается незаметно в глубине кости, приводит к подвижности и смещению зубов в стороны. Диагностируют ее значительно позже, когда опухоль, разрушив кость, распространяется кнаружи. Слизистая оболочка обычно не изменяется. При длительном существовании отмечена возможность злокачественного превращения хондромы в хондросаркому.
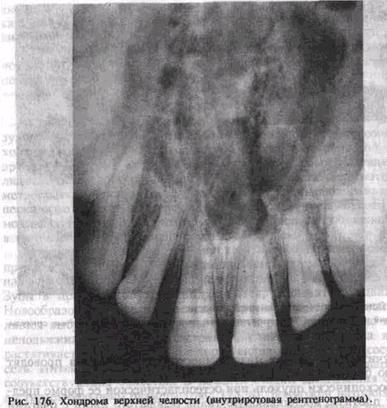
Рентгенологически хондрома не всегда имеет четкую характерную картину, что связано с ее неоднородной структурой и наложением на другие костные образования в проекции верхней челюсти. Она определяется в виде очага деструкции со сравнительно четкими границами, в котором сочетаются плотные очаги обызвествления и разрежения (рис. 176). При экхондроме границы деструкции распространяются за пределы челюсти, что бывает видно лишь на боковой рентгенограмме.
Диагноз хондромы не всегда легко установить. Однако локализация ее в переднем отделе верхней челюсти является типичной для данного поражения. Дифференцируют хондрому от остеофиб-ромы, амелобластической фибромы.
Макроскопически хондрома имеет вид дольчатого хрящевого образования плотной консистенции, серо-белого цвета, иногда с участками миксоматоза, некроза и обызвествления. Микроскопически она состоит из гиалинового хряща, в котором неравномерно располагаются хрящевые клетки. Сравнительная бедность клеточными элементами, однородность строения, отсутствие полиморфизма и митозов отличают ее от хондросаркомы.
Лечение. Ввиду частых рецидивов необходимо проводить более радикальную операцию — резекцию челюсти в пределах здоровых тканей.
Прогноз для жизни благоприятный. Своевременное удаление опухоли ведет к выздоровлению, но возможно возникновение функциональныхили косметических нарушений.
Остеохондрома (костно-хрящевон экзостоз). Это доброкачественное образование, покрытое хрящом, локализуется на суставной головке нижней челюсти. Описывают его под различными названиями: гипертрофия, гиперплазия, остеома суставной головки. Встречается редко, по нашим данным, составляет 3,4 % случаев среди костных новообразований.
В начальном периоде заболевания возникают хруст или неприятные ощущения в области одного височно-нижнечелюстного сустава. Постепенно (в течение 1—2 лет) развивается и нарастает деформацию лица за счет смещения нижней челюсти в непораженную сторону, отмечается выбухание костного характера в области пораженного сустава, не связанное с кожей, безболезненное, ограниченное. Нарушается прикус, становятся затрудненными откусы-вание и пережевывание пищи. При открывании рта смещение челюсти усугубляется.
На рентгенограмме в прямой и боковой проекциях определяют деформацию и увеличение головки нижней челюсти за счет опухоли костного характера. Она имеет четкие границы, неправильную форму, иногда образует неоартроз с окружающими костными образованиями (суставным бугорком, основанием черепа и др.) (рис. 177).
Дифференциальную диагностику проводят с остеоартрозом, вывихомнижней челюсти, другими опухолями мыщелкового отростка.

Макроскопически остеоховдрома представляет собой костное разрастание с хрящевым покрытием, интимно спаянное с одной из поверхностей суставной головки нижней челюсти. На распиле имеет губчатое строение.
Микроскопически определяются перестройка незрелой костной ткани, широкий слой гиалинового хряща, покрывающего новообразование, активно погружается в кость с формированием костно-хря-щевых структур. В глубине поражения удельный вес хряща уменьшается, а кость приобретает упорядоченный зрелый характер. Созревание костной ткани свидетельствует о костно-хрящевом экзостозе, а не об опухоли.
Лечение заключается в резекции головки нижней челюсти вместе с новообразованием. Предпочтительно проведение одномо-ментной артропластики.
Прогноз для жизни хороший. Однако при операции без артропластики нижняя челюсть смещается и нарушается прикус.
Хондросаркома. Это злокачественная опухоль, развивающаяся в глубине кости. Некоторые опухоли возникают первично, другие,
называемые вторичными хондросаркомами, являются результатом озлокачествления предшествующих доброкачественных поражений хрящевой природы — хондромы, множественного костно-хрящевого экзостоза. Встречается реже, чем остеосаркома, составляет 7% случаев первичных злокачественных костных новообразований. Опухоль обычно обнаруживается у лиц в возрасте 30—60 лет, поражает передний отдел верхней челюсти. Редко локализуется в нижней челюсти.
Первым проявлением опухоли служит боль в зубах, а затем их подвижность и смещение. При обследовании в этот период можно выявить сглаженность или выбухание переходной складки за счет бугристости кости, плотной консистенции, нередко болезненное. В течение 2—4 мес опухоль увеличивается, при прорыве надкостницы рост хондросаркомы ускоряется, вовлекаются другие зубы, становясь подвижными. Усиливается боль в челюсти. При распространенной опухоли выбухает передний отдел твердого неба, возникает деформация лица. Слизистая оболочка и кожа над опухолью растягиваются, изъязвление наступает при больших размерах опухоли. Гематогенное метастазирование в легкие наблюдается реже, чем при остеосаркоме, и в более поздних стадиях. При вторичной хондросаркоме на фоне предшествующей хондромы возникают боли и отмечается быстрое увеличение опухоли.
Рентгенологически определяют деструкцию костной ткани в виде очага разрежения с нечеткими границами, на фоне которого обнаруживаются мелкие плотные вкрапления.
Хондросаркому дифференцируют от остеосаркомы, гигантокле-точной опухоли (литической формы), оссифицирующейся фибромы, фиброзной дисплазии. Диагноз подтверждают биопсией опухоли.
Макроскопически на разрезе опухолевая ткань хрящеподобной консистенции бело-голубого цвета с петрификатами и участками ослизнения.
Гистологическая картина хондросаркомы отличается от таковой хондромы наличием более выраженной клеточной и полиморфной структуры и значительного количества пухлых клеток с крупными или двойными ядрами. Митотические клетки встречаются редко. Наличие недифференцированной веретеноклеточной ткани свидетельствует о трансформации хондросаркомы в фибросаркому.
Лечение заключается в резекции челюсти. Опухоль радио-резистентна.
Прогноз для жизни более благоприятный, чем при остеосаркоме.
ГИГАНТОКЛЕТОЧНАЯ ОПУХОЛЬ (ОСТЕОКЛАСТОМА)
Остеокластома — доброкачественная опухоль, поражающая различные кости скелета. По мере изучения сущности ее относили к группе фиброзных оститов, затем к местной фиброзной остеодист-рофии ввиду сходства морфологической картины. В настоящее время ее считают истинной опухолью. Опухолевый характер подтвержда-
ется клиническими и патологоанатомическими проявлениями (поражение солитарное, постоянно растет, дает рецидив, может озло-качествляться и метастазировагь, имеет свой злокачественный аналог)
Опухоль развивается внутрикостно (в глубине челюсти), и объединение ее некоторыми авторами с гигантоклеточным эпулисом не оправдано, так как эпулис не является истинным новообразованием, имеет другую клиническую картину, а по микроскопической структуре напоминает не только гигантоклеточную опухоль, но и «коричневую опухоль» гиперпаратиреоидизма.
В гигантоклеточной опухоли отмечается своеобразный кровоток:
в центре ее образуются кровяные «озера», где замедляется движение крови, эритроциты оседают и распадаются, гемоглобин превращается в гемосидерин, придавая опухоли бурую окраску Это обусловило ее прежнее название «бурая опухоль».
В челюстных костях встречается довольно часто, составляет около 30 % случаев всех костных новообразований. Отмечается преимущественная локализация в области малых коренных зубов нижней челюсти. Лица женского пола заболевают в 2 раза чаще
Начальные симптомы опухоли протекают незаметно. Затем происходит выбухание участка челюсти, появляется подвижность зубов в пределах опухоли. Иногда опухоль обнаруживается случайно при рентгенологическом обследовании по поводу других заболеваний. Рост медленный, безболезненный. Увеличиваясь в размерах, опухоль вызывает сглаженность переходной складки, ее выбухание, нередко обнаруживается утолщение челюсти в язычную или небную сторону. Постепенно возникает деформация лица. Слизистая оболочка и кожа над опухолью не изменяются, регионарные лимфатические узлы не реагируют. Пальпаторно определяют плотное образование, гладкое или бугристое, безболезненное, при отсутствии кости — эластичное и даже с участками зыбления Зубы в границах опухоли становятся подвижными, смещаются.
Рентгенологически различают три разновидности Ячеистая форма представленамелкими полостями, ячейками, разделенными между собой костными перегородками, напоминают амелобластому (рис. 178) При кистозной форме наблюдается очаговое разрежение в виде кисты с четкими границами. Иногда обнаруживают промежуточную картину между ячеистой и кистозной разновидностями Для литической формы, которая чаще встречается у детей и лиц молодого возраста, характерен бесструктурный очаг разрежения с разрушением кортикального слоя челюсти. На рентгенограмме она сходна с саркомой. Иногда отмечается рассасывание верхушек корней зубов в зоне опухоли.
Для морфологической верификации проводят пункцию новообразования через истонченную или отсутствующую кортикальную пластинку челюсти. Пунктат в игле представляет собой каплю кровянисто-бурой жидкости, не содержащей холестерин. Цитологическое изучение обнаруживает типичный для опухоли клеточный состав В сомнительном случае проводят открытую биопсию.

Макроскопически гигантоклеточная опухоль представлена мяг-котканным образованием красно-бурого цвета, обильно кровоточит.
Микроскопически характеризуется богато васкуляризированной тканью, состоящей из веретенообразных или овоидных клеток и многочисленных гигантских клеток типа остеокластов, которые равномерно распределены по опухолевой ткани. Отмечается небольшое
количество коллагена. Гигантские клетки имеют столько общего с нормальными остеокластами, что их можно считать опухолевым аналогом этих клеток.
Лечение заключается в удалении опухоли в пределах непораженных тканей. При показаниях резекцию сочетают с одномо-ментной костной пластикой.
Прогноз для жизни хороший. После полного удаления опухоли наступает выздоровление, но возможно возникновение фук-ционально-косметических нарушений.
Дата добавления: 2015-01-21; просмотров: 1216;
