ПРОВОДНИКОВОЕ ОБЕЗБОЛИВАНИЕ
Проводниковое обезболивание позволяет выключить болевую чувствительность на значительном участке верхней или нижней челюсти и прилежащих к ним мягких тканей. Поэтому оно имеет преимущество перед инфильтрационным обезболиванием при необходимости удаления нескольких зубов, новообразований, вскрытия поднадкостничных гнойников и других вмешательствах. При проводниковой анестезии раствор анестетика вводят около нервного ствола, а не в толщу его, т. е. не эндоневрально, а периневрально. Достаточно выраженное обезболивание достигается введением меньшего количества анестетика, чем при инфильтрационной анестезии. Место вкола иглы на коже лица или слизистой оболочке полости рта определяется по анатомическим ориентирам, которые будут рассмотрены при описании методики каждой анестезии. Нервные стволы при проводниковом обезболивании блокируют или в месте выхода их из костной ткани, или перед входом в нее. Проводниковую анестезию делают у бугра верхней челюсти, в области подглазничного, большого небного, резцового, нижнечелюстного и подбородочного отверстий. Выключают также язычный, щечный и двигательные ветви нижнечелюстного нерва. В крыловидно-небной ямке можно блокировать всю II ветвь, а у овального отверстия — всю III ветвь тройничного нерва.
Туберальная анестезия
При туберальной анестезии блокируют верхние задние альвеолярные ветви, которые располагаются в крылонебной ямке и на задненаружной поверхности бугра верхней челюсти. На 18—25 мм выше края лунки верхнего третьего большого коренного зуба, соответственно середине коронки его в области бугра верхней челюсти, имеется несколько отверстий. Через них верхние задние альвеолярные ветви входят в костную ткань.
Проводя туберальную анестезию, необходимо ввести раствор анестетика соответственно расположению этих отверстий или несколько выше их.
При полуоткрытом рте больного отводят шпателем или зеркалом Щеку кнаружи. Иглу располагают под углом 45° к гребню альвеолярного отростка. Скос ее должен быть обращен к кости. Вкол иглы производят на уровне коронки второго большого коренного зуба или между вторым и третьим большими коренными зубами в слизистую оболочку, отступя от переходной складки 0,5 см вниз (рис. 16, а).
з*67
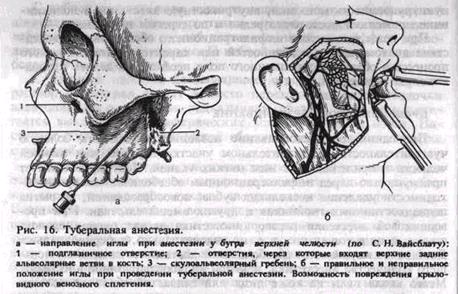
Иглу продвигают вверх, назад и внутрь на глубину 2,5 см, отводя шприц кнаружи для того, чтобы игла все время располагалась как можно ближе к кости. Это в известной мере предотвращает повреждение артерий, вен крыловидного венозного сплетения и возникновение кровоизлияния в окружающие ткани (рис. 16, б). После введения 2 мл обезболивающего раствора анестезия наступает через 7—10 мин. При отсутствии больших коренных зубов ориентируются по скулоальвеолярному гребню, идущему от скулового отростка верхней челюсти к наружной поверхности альвеолярного отростка, который расположен на уровне первого большого коренного зуба. Вкол иглы делают позади скулоальвеолярного гребня, что соответствует середине коронки отсутствующего второго большого коренного зуба.
Зона обезболивания: первый, второй, третий большие коренные зубы; надкостница альвеолярного отростка и покрывающая ее слизистая оболочка в области этих зубов с вестибулярной стороны;
слизистая оболочка и костная ткань задненаружной стенки верхнечелюстной пазухи. Задняя граница зоны обезболивания постоянна. Передняя граница может проходить по середине коронки первого большого коренного зуба или доходить до середины первого малого коренного зуба. Это объясняется различной выраженностью анастомозов со средней альеволярной ветвью, а также непостоянством отхождения ее от подглазничного нерва. Верхняя средняя альвеолярная ветвь иногда отходит от ствола верхнечелюстного нерва вместе с задними верхними альвеолярными ветвями и, следовательно, может быть выключена при туберальной анестезии. При введении большого количества раствора анестетика он может проникнуть
через нижнюю глазничную щель в нижнеглазничный желобок и блокировать среднюю верхнюю альвеолярную ветвь. "
Осложнения. При туберальнойанестезии возможны ранениекровеносных сосудови кровоизлияние в окружающие ткани, в некоторых случаях — образованиегематомы. При введении анестетякас адреналином в кровеносное русловозможны расстройства сердеч-во-сосудистойи дыхательной систем. Для профилактики осложнений необходимы соблюдение техники анестезии, постоянное впрыскивание анестетика при введении иглы в глубь тканей, что способствует отодвиганию кровеносных сосудов. В случае ранения сосудов и возникновения кровотечения следует прижать кровоточащую точку, а для профилактики образования гематомы — наложить давящую повязку на щечную область (верхнезадний отдел ее) на несколько часов. Для предупреждения введения анестетика в кровеносное русло перед впрыскиванием раствора надо потянуть поршень на себя и убедиться в отсутствии крови в шприце; при поступлении ее необходимо изменить положение иглы и только после этого вводить анестетик.
г
Инфраорбнтальная анестезия
При инфраорбитальной анестезии блокируют периферические ветви подглазничного нерва (малой гусиной лапки), передние верхние альеволярные ветви и среднюю верхнюю альеволярную ветвь. Анестетики вводят в подглазничный канал, чаще создают депо из раствора анестетика в области подглазничного отверстия.
Для отыскания подглазничного отверстия, ведущего в канал, используют анатомические ориентиры:
1) при пальпации нижнего края глазницы определяют костный выступ или желобок, соответствующий месту соединения скулового отростка верхней челюсти со скуловой костью. Находится он, как правило, на 0,5 см кнутри от середины нижнего края глазницы. На 0,5—0,75 см ниже этого ориентира расположено подглазничное отверстие;
2) подглазничное отверстие нахбдится на 0,5—0,75 см ниже точки пересечения нижнего края глазницы с вертикальной линией, проведенной через середину второго верхнего малого коренного зуба;
3) подглазничное отверстие определяется на 0,5—0,75 см ниже места пересечения нижнего края глазницы с вертикальной линией, проведенной через зрачок глаза, смотрящего строго вперед.
Следует помнить, что ось переднего отрезка канала направлена вперед, кнутри, вниз и пересекает ось канала противоположной стороны несколько выше десневого сосочка между верхними центральными резцами. Направление иглы во время анестезии будет противоположным оси канала (кзади, кнаружи и вверх) (рис. 17, а).
Инфраорбитальная анестезия может быть проведена внеротовым и внутриротовым методами.
Внеротовоиметод. По указанным ориентирам определяют проекцию подглазничного отверстия на кожу. Указательным пальцем
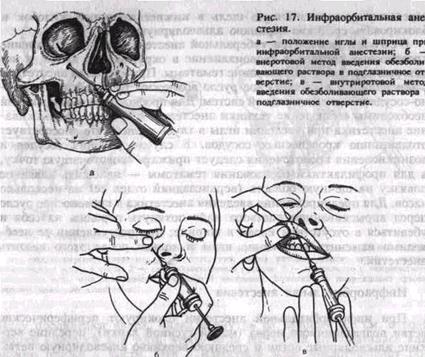
левой руки фиксируют ткани в этой точке к кости с целью профилактики случайного ранения глазного яблока. Кроме того, это помогает быстрее отыскать вход в канал. Затем, отступя от проекции отверстия на кожу вниз и кнутри на 1 см, делают вкол иглы. Придав игле правильное положение, продвигают ее вверх, кзади и кнаружи по направлению к подглазничному отверстию. При этом иглу погружают до кости. В области подглазничного отверстия выпускают 0,5—1 см анестетика и, осторожно перемещая иглу, отыскивают вход в канал, определяя это по характерному проваливанию ее или по болевой реакции. Войдя в подглазничный канал, продвигают иглу на глубину 7—10 мм и впрыскивают еще 0,5—1 мл раствора анестетика (рис. 17, б). Анестезия наступает через 3— 5 мин.
Часто войти в канал не удается, что может зависеть от различных вариантов формы, размеров и расположения подглазничного отверстия. Трудно отыскать канал при наличии глубокой клыковой ямки. В литературе приведены случаи выхода подглазничного нерва из 2—3 отверстий. Введение 2 мл раствора анестетика в области только подглазничного отверстия существенно не отражается на выраженности обезболивания в зоне иннервации верхних передних и средней альвеолярных ветвей, малой гусиной лапки.
Внутриротовой метод. Отыскав проекцию подглазничного отверстия на кожу, указательным пальцем левой руки прижимают мягкие ткани в этой точке к кости. Большим пальцем верхнюю
губу отводят вверх и вперед. При этом подвижная слизистая оболочка смешается кпереди. Поэтому вкол иглы производят на 0,5 см кпереди дт переходной складки, на уровне промежутка между центральным ц боковым резцами. Иглу продвигают кзади, вверх и кнаружи по направлению к подглазничному каналу, выпуская при этом небольшое количство аиестетика для обезболивания тканей на пути иглы (рис. 17. в). Последующие этапы проведения анестезии не отлича-,отся от таковых при внеротовом методе.
Если нельзя ввести иглу между боковым и центральным резцами, то следует вколоть ее на уровне клыка, первого или второго малого коренного зуба. Попасть иглой в канал этим методом не представляется возможным. Анестезия наступает вследствие диффузии ане-стетика из области подглазничного отверстия в одноименный канал.
Внутриротовой метод инфраорбитальной анестезии имеет существенные недостатки по сравнению с внеротовым, поэтому его редко применяют в условиях поликлиники: он сложнее для выполнения;
при нем труднее подвести иглу к подглазничному отверстию через значительную толщу тканей; его нельзя выполнить при воспалительных заболеваниях во фронтальном отделе преддверия рта.
Зона обезболивания: резцы, клыки и малые коренные зубы, костная ткань альвеолярного отростка, слизистая оболочка альвеолярного отростка с вестибулярной стороны в области этих зубов, слизистая оболочка и костная ткань передней, заднеиаружной (частично), нижней и верхней стенок верхнечелюстной пазухи, кожа подглазничной области, нижнего века, крыла носа, перегородки носа, кожа и слизистая оболочка верхней губы. Следует помнить о наличии анастомозов с противоположной стороны и с задними верхними альвеолярными ветвями. При необходимости их выключают, вводя по переходной складке 1—2 мл анестетика в области центральных резцов или второго малого коренного — первого большого коренного зубов.
Иногда зона обезболивания уменьшается от середины центрального резца до середины первого малого коренного зуба, реже — увеличивается, включая область первого большого коренного зуба.
Осложнения. При ранении иглой сосудов в подглазничном канале или вне его возникает кровоизлияние в окружающую ткань. Возможно образование гематомы. Иногда появляется ишемия ограниченного участка кожи в подглазничной области. При попадании анестетика в глазницу можно блокировать нервы, иннервирующие мышцы глазного яблока. Тогда у больного появляется диплопия. При прободении нижней стенки подглазничного канала раствор анестетика может попасть в верхнечелюстную пазуху. В случае '1'равмы иглой нервного ствола может развиться неврит подглазничного нерва. Профилактика осложнения — тщательное соблюдение '1'ехники анестезии.
Для предотвращения образования гематомы после анестезии сле-Дует прижать пальцем на 2—3 мин место выхода сосудистого пучка чз канала.
Анестезия в области большогонебного отверстия
|
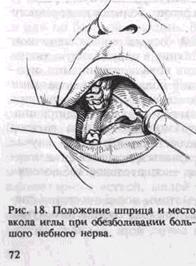
При анестезии в области большого небного отверстия блокируют большой небный нерв. Для этого местный анестетик надо ввести в область большого небного отверстия. Располагается оно на уровне середины коронки третьего большого коренного зуба, при отсутствии последнего — кзади и кнутри от второго большого коренного зуба или на 0,5 см кпереди от границы твердого и мягкого неба (рис. 18). Чтобы определить проекцию большого небного отверстия на слизистую оболочку твердого неба, надо провести две взаимопересекающиеся линии: одну из них — параллельно границе твердого и мягкого неба на уровне середины коронки третьего большого коренного зуба от десневого края до средней линии верхней челюсти соответствующей стороны (следует помнить, что верхняя челюсть — парная кость), другую — через середину первой и перпендикулярно ей (спереди назад). Точка пересечения этих двух линий будет соответствовать проекции большого небного отверстия.
При широко открытом рте больного вкол иглы производят на 1 см кпереди и кнутри (т. е. отступя к средней линии) от проекции небного отверстия на слизистую оболочку. Иглу продвигают вверх, несколько кзади и кнаружи — до соприкосновения с костью. Вводят 0,5 мл анестетика. Через 3—5 мин наступает анестезия.
Зона обезболевания: слизистая оболочка твердого неба, альвеолярного отростка с небной стороны от третьего большого коренного зуба до середины коронки клыка. Иногда зона обезболивания увеличивается до середины бокового резца и переходит на вестибулярную поверхность у третьего большого коренного зуба. Нередко граница обезболивания не распространяется кпереди дальше уровня второго малого коренного зуба.
Осложнения. При введении большого количества анестетика или в случае попадания иглы в канал, а также при инъецировании обезболивающего раствора позади большого небного отверстия выключаются нервные стволики, иннер-вирующие мягкое небо. Больным это воспринимается как инородное тело, возникают тошнота, позывы на рвоту. При ранении сосудов возникает кровоизлияние. Иногда появляются участки ишемии на коже лица вследствие рефлекторного спазма сосудов. Может наступить некроз слизистой оболочки твердого неба. Быстрое введение анестетика под значительным давлением под малоподатливую слизистую оболочку твердого неба сопровождается сдавлением сосудов или их разрывом, что и приводит к омертвению
тканей. Выраженный склероз сосудов предрасполагает к этому. Для профилактики данного осложнения анестетик следует вводить медленно без излишнего давления, особенно у лиц пожилого возраста, не более 0,5 мл раствора.
Обезболивание в области резцового отверстия
При этой анестезии блокируют носонебный нерв. Резцовое отверстие расположено между центральными резцами, на 7—8 мм кзади от десневого края (позади резцового сосочка). Носонебный нерв можно блокировать внутриротовым и внеротовым методами.
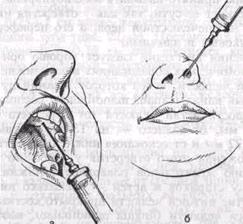
Внутриротовой метод. При максимально запрокинутой голове больного и широко открытом рте придают игле отвесное положение по отношению к переднему участку альвеолярного отростка верхней челюсти с небной стороны. Вкол иглы производят в слизистую оболочку резцового сосочка, предварительно смазав ее 1—2% раствором дикаина, несколько кпереди от устья резцового отверстия (рис. 19, а). Если иглу ввести точно над резцовым отверстием, то направление иглы не совпадает с осью резцового канала, так как невозможно соблюсти условия их параллельности (препятствует нижняя челюсть). Продвинув иглу до контакта с костью, вводят 0,3—0,5 мл раствора анестетика, откуда он диффундирует в резцовый канал и блокирует в нем носонебный нерв. Эффект анестезии более выражен, когда продвигают иглу в канал на 0,5—0,75 см и в нем выпускают обезболивающий раствор. При этом выключаются анастомозы, идущие от носонебного нерва к переднему отделу верхнего зубного сплетения. Однако войти иглой в канал не всегда возможно, особенно у больных с нижней макрогнатией или верхней микрогнатией.
^с 19 Обезболивание носонебного нерва
а ^~ внутриротовой метод обезболивания носонебного нерва в резцовом канале, б — внутриносовой метод обезболивания носонебного нерва у основания перегородки носа
Внутриносовой метод. Анестетик вводят у основания перегородки носа с обеих сторон от нее (рис. 19, б). Можно выключить иосоиебнкй нерв, смазав слизистую оболочку дна полости носа у перегородки носа с двух сторон 1—2% раствором дикаина с адреналином. Вне-ротовой метод анестезии носонебного нерва позволяет провести хорошее обезболивание в области центральных резцов в тех случаях, когда двусторонняя инфраорбитальная анестезия и выключение носонебного нерва внутриротовым методом полностью не снимают болевую чувствительность. Это объясняется тем, что носонебный нерв отдает анастомозы к переднему отделу зубного сплетения до входа в резцовый канал. Кроме того, внеротовой метод применяют при невозможности выполнения анестезии внутриротовым доступом.
Зона обезболивания: слизистая оболочка и надкостница альвеолярного отростка верхней челюсти с небной стороны и твердого неба в треугольном участке, вершина которого обращена к срединному шву, основание — к фронтальным зубам, а стороны его проходят через середину клыков. Иноща зона обезболивания распространяется до первого малого коренного зуба включительно или суживается до области центральных резцов.
Осложнения. При введении иглы в резцовый канал глубже чем на 1 см возможно кровотечение из носа вследствие травмы слизистой оболочки полости носа. Иногда появляются зоны ишемии на коже переднебоковой поверхности лица. В случае введения в нижний носовой ход тампона с дикаином на длительный период возможно развитие токсической реакции.
Обезболивание нижнего альвеолярного нерва в области отверстия нижней челюсти (мандибулярная анестезия)
Эту анестезию принято называть мандибулярной. Однако название не соответствует ее сути, так как у отверстия нижней челюсти выключают не нижнечелюстной нерв, а его периферические ветви (нижний луночковый и язычный).
Для выполнения анестезии следует хорошо ориентироваться в некоторых анатомических образованиях ветви нижней челюсти. Отверстие нижней челюсти, через которое нижний луночковый нерв входит в костный канал (canalis mandibulae), расположено на внутренней поверхности ветви челюсти (от переднего края ее — на расстоянии 15 мм, от заднего — на 13 мм, от вырезки нижней челюсти — на 22 мм и от основания нижней челюсти — на 27 мм). Высота расположения этого отверстия у взрослого человека соответствует уровню жевательной поверхности нижних больших коренных зубов, у стариков и детей — несколько ниже. Спереди и изнутри отверстие нижней челюсти прикрыто костным выступом — язычком нижней челюсти (lingula mandibulae), поэтому обезболивающий раствор надо вводить на 0,75—1 см выше уровня отверстия —над верхним полюсом костного выступа, туда, где нерв перед вхождением в канал лежит в костном желобке (sulcus colli mandibulae). Там же имеется рыхлая клетчатка, в которой хорошо
распространяется анестетик. Следовательно, вколиглы должен быть произведен на 0,75—1 см выше уровня жевательной поверхности ди*них больших коренных зубов.
Мандибулярную анестезию можно выполнитьвнутриротовым ивнеротовым доступами.
Внутриротовые способы. Анестезию проводят, пальпируя костные анатомические ориентиры, и аподактильным методом (без пальпации).
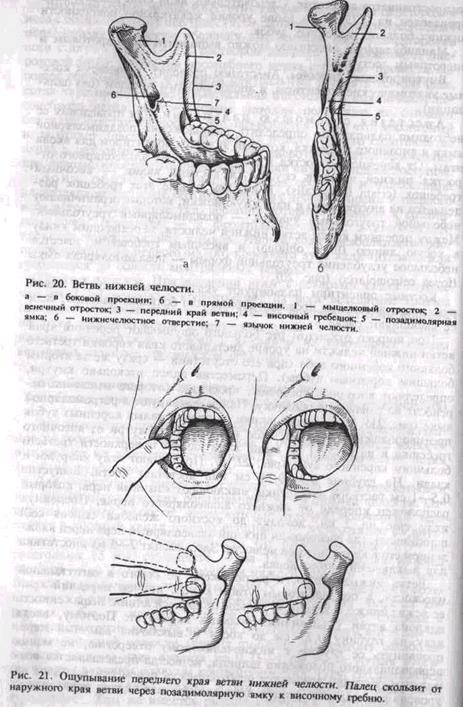
Анестезия с помощью пальпации. Для проведения ее небходимо пальпаторно определить расположение позадимолярной ямки и височного гребешка, который является ориентиром для вкола иглы. От венечного отростка к язычной стороне альвеолярного отростка нижней челюсти спускается костный валик — височный гребешок (crista temporalis). В нижнем отделе этот гребешок разделяется на внутреннюю и наружную ножки, которые ограничивают небольшой треугольный участок — позадимолярный треугольник. Между передним краем ветви нижней челюсти, переходящим книзу в косую линию (linea obliqua) и височным гребешком, имеется небольшое углубление треугольной формы — позадимолярная ямка (fovea retromolaris) (рис. 20). .
Костные ориентиры пальпируют указательным пальцем левой руки, если анестезию проводят справа, или большим пальцем, если ее выполняют слева.
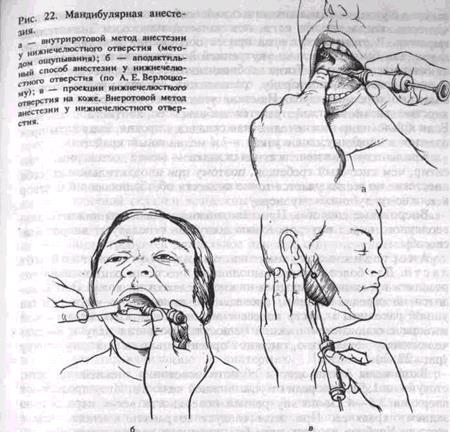
При широко открытом рте больного ощупывают передний край ветви нижней челюсти на уровне дистального края коронки третьего большого коренного зуба (при его отсутствии — сразу же за вторым большим коренным зубом). Переместив палец несколько кнутри, определяют височный гребешок, проекцию которого мысленно переносят на слизистую оболочку. Палец фиксируют в ретромолярной ямке (рис. 21). Расположив шприц на уровне малых коренных зубов противоположной стороны, вкол иглы делают кнутри от височного гребешка и на 0,75—1 см выше жевательной поверхности третьего большого коренного зуба (рис. 22, а). Продвигают иглу кнаружи и кзади. На глубине 0,5—0,75 см она достигает кости.. Выпустив 0,5—1 см раствора анестетика, выключают язычный нерв, который расположен кпереди от нижнего альвеолярного нерва. Продвинув иглу еще на 2 см, доходят до костного желобка (sulcus colli mandibulae), где расположен нижний альвеолярный нерв перед вхождением его в канал нижней челюсти. Здесь вводят 2—3 мл анестетика для выключения этого нерва.
Ветвь нижней челюсти расположена не строго в сагиттальной плоскости, а под некоторым углом к ней, причем передний край ее лежит ближе, а задний — дальше от средней линии. Выраженность наклона ветви у различных больных варьирует. Поэтому, введя иглу на глубину 0,75 см до кости и выключив язычный нерв, продвинуть ее глубже к нижнечелюстному отверстию, не меняя первоначального положения шприца, не всегда представляется возможным. Нередко возникает необходимость переместить шприц на, Уровень центральных резцов и продвинуть иглу кзади параллельно
75
внутренней поверхности ветви нижней челюсти на глубину 2 см по направлению к нижнечелюстному отверстию и sulcus colli mandibulae.
Аподактильный способ. При выполнении анестезии апо-дактильным способом основным ориентиром является крыловидно-нижнечелюстная складка (plica pterigomandibularis). Она расположена кнутри от височного гребешка и может быть широкой, узкой или иметь обычный (средний) поперечный размер.
При широко открытом рте больного шприц располагают на уровне малых коренных или первого большого коренного зуба противоположной стороны. Вкол иглы производят в наружный скат крыло-видно-нижнечелюстной складки на середине расстояния между жевательными поверхностями верхних и нижних больших коренных зубов (при отсутствии их — на середине расстояния между гребнями Зльвеолярных отростков). Иглу продвигают кнаружи и кзади до контакта с костной тканью (на глубину 1,5—2 см), после чего вводят 2—3 мл анестетика для выключения нижнего альвеолярного и язычного нервов (рис. 22, б). Иногда, продвинув иглу на глубину * см, достичь контакта ее с костью не удается. Это может быть
связано суказанными анатомическими особенностями ветвинижнейчелюсти, кощанаклон еек сагиттальной плоскостизначительновыражен. Вэтом случае игла при ее погружении в ткани продвигаетсякак бы параллельно внутреннейповерхности ветвичелюсти,не соприкасаясь с ней. Тогда необходимо отвести шприц еще больше в противоположную сторону, расположив его на уровне второго большого коренного зуба. Изменив угол между внутренней поверхностью ветви и иглой, удается добиться ее контакта с костью. Если крыловидно-нижнечелюстная складка широкая, вкол иглы производят в середину, если узкая — в медиальный край ее.
Крыловидно-нижнечелюстная складка — менее достоверный ориентир, чем височный гребешок, поэтому при аподактильном способе анестезии не всеща удается точно подвести обезболивающий раствор к нижнему луночковому нерву.
Внеротовые способы. При невозможности блокады нижнего альвеолярного нерва внутриротовым доступом используют внеротовые способы.
Анестезия доступом из поднижнечелюстной области. Для более четкого выполнения анестезии рационально определить проекцию отверстия нижней челюсти на кожу. Оно находится на середине линии, проведенной от верхнего края козелка ушной раковины к месту пересечения переднего края жевательной мышцы с основанием нижней челюсти. Продвигая иглу к нижнечелюстному отверстию, можно ориентироваться на эту точку (рис. 22, в).
Вкол иглы производят в области основания нижней челюсти, отступя на 1,5 см кпереди от угла нижней челюсти. Иглу продвигают вверх на 3,5—4 см по внутренней поверхности ветви параллельно заднему краю ее. При этом следует сохранять контакт иглы с костью. Удобнее вводить иглу без шприца и только перед инъеци-рованием анестетика присоединить его. Впрыскивают 2 мл обезболивающего раствора. Продвинув иглу вверх, еще на 1см выключают язычный нерв.
Подскуловый способ (Берше—Дубова). Вкол иглы производят непосредственно под нижним краем скуловой дуги, отступя на 2 см кпереди от основания козелка ушной раковины. Иглу располагают перпендикулярно кожным покровам и продвигают на 3—3,5 см к средней линии строго горизонтально, постепенно выпуская раствор анестетика. Игла выходит между головками наружной крыловидной мышцы или на ее внутреннюю поверхность, где нижний альвеолярный и язычный нервы расположены рядом. После введения 3—5 мл анестетика обезболивание наступает через 10— 20 мин.
Зона обезболивания при выключении нижнего альвеолярного и язычного нервов: все зубы нижней челюсти соответствующей половины, костная ткань альвеолярного отростка и частично тела нижней челюсти, слизистая оболочка альвеолярного отростка с вестибулярной и язычной стороны, слизистая оболочка подъязычной области и передних г/з языка, кожа
я слизистая оболочка нижней губы, кожа подбородка на стороне анестезии. Следует помнить, что слизистая ободочка альвеолярного отростка нижней челюсти от середины второго малого коренного зуба до середины второго большого коренного зуба иннервируется не только веточками, отходящими от нижнего зубного сплетения, go и щечным нервом. Для полного обезболивания этого участка слизистой оболочки необходимо дополнительно ввести 0,5 мл анестетика по типу инфильтрационной анестезии. Обезболивание при мандибулярной анестезии наступает чаще всего через 15—20 мин, продолжительность его — 1—1,5 ч. Выраженность обезболивания в области резцов и клыка меньше из-за анастомозов с противоположной стороны.
Осложнения. При введении иглы медиальнее крыловидно-нижнечелюстной складки возможны онемение тканей глотки и повреждение внутренней крыловидной мышцы с последующим появлением контрактуры нижней челюсти. Для устранения этого осложнения иногда требуется длительное лечение с применением физиотерапевтических процедур, механотерапии и инъекций раствора пирогенала.
Возможны повреждение сосудов и возникновение кровоизлияния, иногда — образование гематомы, и попадание анестетика в кровяное русло, появление зон ишемии на коже нижней губы и подбородка. При повреждении язычного и нижнего альвеолярного нервов иглой иногда развивается неврит, для лечения которого используют гальванизацию и диатермию. Изредка наблюдается парез мимических мышц вследствие блокады ветвей лицевого нерва. Вследствие нарушения техники проведения мандибулярной анестезии возможен перелом инъекционной иглы. Это осложнение может возникнуть при изменении первоначального положения иглы резким движением, когда центральный конец ее достаточно глубоко погружен в мягкие ткани или располагается между мышцей и костью. Опасность этого осложнения возрастает при внедрении иглы в сухожилие мышц (чаще височной). Игла ломается в месте перехода ее в канюлю. Для профилактики этого осложнения следует использовать качественные иглы, строго соблюдать технику анестезии, не погружать иглу в ткани до канюли, не производить грубых и резких перемещений иглы. Если отломанная часть иглы полностью погружена в ткани, не следует предпринимать немедленной попытки удаления ее в поликлинике. При показаниях (боли самопроизвольные и при открывании рта, развитие контрактуры, воспалительные явления) удаление иглы возможно только в стационаре после тщательного рентгенологического обследования. Это трудоемкое вмешательство требует хорошей оперативной техники и хирургического опыта. Иногда сломанная игла инкапсулируется в тканях и не вызывает жалоб у больных. В этих ^учаях ее можно не удалять.
Обезболивание в области нижнечелюстного валика по М. М. Веисбрему (торусальная анестезия)
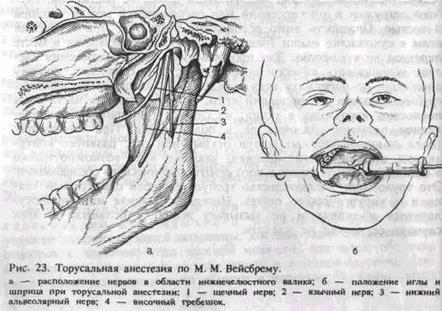
При этой анестезии обезболивающий раствор вводят в область нижнечелюстного валика (torus mandibulae). Он находится в месте соединения костных гребешков, идущих от венечного и мыщелкового отростков, — выше и кпереди от костного язычка нижней челюсти. Ниже и кнутри от валика располагаются нижний альвеолярный, язычный и щечный нервы, окруженные рыхлой клетчаткой (рис. 23, а). При введении анестетика в данную зону эти нервы могут быть выключены одновременно.
При проведении анестезии рот больного должен быть открыт максимально широко. Вкол иглы производят перпендикулярно слизистой оболочке щеки, направляя шприц с противоположной стороны, где он располагается на уровне больших коренных зубов. Местом вкола является точка, образованная пересечением горизонтальной линии, проведенной на 0,5 см ниже жевательной поверхности верхнего третьего большого коренного зуба и бороздки, образованной латеральным скатом крыловидно-нижнечелюстной складки и щекой (рис. 23, б). Иглу продвигают до кости (на глубину от 0,25 до 2 см). Вводят 1,5—2 мл анестетика, блокируя нижний луночковый и щечный нервы. Выведя иглу на несколько миллиметров в обратном направлении, инъецируют 0,5—1 мл анестетика для выключения язычного нерва. Анестезия наступает через 5 мин.
Зона обезболивания: те же ткани, что и при анестезии у отверстия нижней челюсти, а также ткани, иннервируемые щечным нервом, — слизистая оболочка и кожа щеки, слизистая оболочка альвеолярного отростка нижней челюсти от середины второго малого
коренного зуба до середины второго большого коренного зуба. Однако •в связи с особенностями взаимоотношений щечного нерва с нижним дуночковым и язычным нервами (см. с. 62) обезболивание в зоне иннервации щечного нерва наступает не всеща. В этом случае следует дополнительно провести инфильтрационную анестезию в области операционного поля для выключения периферических окончаний щечного нерва.
Обезболивание в области щечного нерва
При широко открытом рте бального вкол иглы делают в слизистую оболочку щеки, направляя шприц с противоположной стороны. Местом вкола является точка, образованная пересечением горизонтальной линии, проведенной на уровне жевательной поверхности верхних больших коренных зубов и вертикальной линии, являющейся проекцией переднего края венечного отростка на слизистую оболочку щеки. Иглу продвигают на глубину 1—1,5 см до переднего края венечного отростка, где щечный нерв пересекает его, выходя из крыловидно-височного клетчаточного промежутка или из толщи височной мышцы, и располагается по наружной поверхности щечной мышцы. Вводят 1—2 мл раствора анестетика. Обезболивание наступает в зоне иннервации щечного нерва [см. Обезболивание на нижнечелюстном валике (торусальная анестезия)].
Обезболивание в области язычного нерва
Язычный нерв блокируют при проведении анестезии у отверстия нижней челюсти и на нижнечелюстном валике. Кроме того, на него можно воздействовать в челюстно-язычном желобке. Для этого язык отводят шпателем в противоположную сторону. Вкол иглы делают в слизистую оболочку в наиболее глубокой части челюстно-язычного желобка на уровне середины коронки третьего нижнего большого коренного зуба. В этом месте язычный нерв залегает очень поверхностно. Вводят 2 мл анестетика. Зона обезболивания соответствует иннервации язычного нерва.
Обезболивание в области подбородочного нерва
Для выполнения анестезии необходимо определить расположение подбородочного отверстия. Чаще оно располагается на уровне середины альвеолы нижнего второго малого коренного зуба или межальвеолярной перегородки между вторым и первым малыми коренными зубами и на 12—13 мм выше основания тела нижней челюсти. Проекция отверстия находится, таким образом, на середине расстояния между передним краем жевательной мышцы и серединой нижней челюсти.
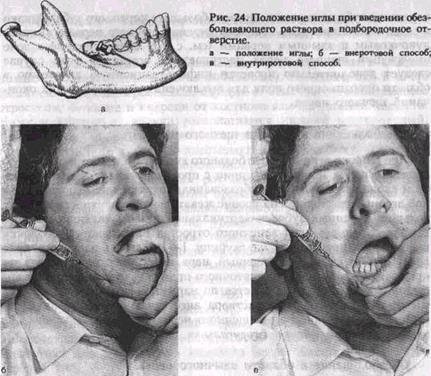
Подбородочное отверстие (или устье канала) открывается кзади, кверху и наружу. Это следует помнить, чтобы придать игле направление, позволяющее ввести ее в канал (рис. 24, а).
Внеротовой метод. Проводя анестезию на правой половине нижней челюсти, удобнее вставать справа и сзади больного. Выключая подобородочный нерв слева, врач располагается справа и кпереди от больного.
Используя приведенные выше ориентиры, определяют проекцию подбородочного отверстия на кожу. Указательным пальцем левой руки в этой точке прижимают мягкие ткани к кости. Придав игле направление с учетом хода канала, делают вкол иглы на 0,5 см выше и кзади от проекции подбородочного отверстия на кожу (рис. 24, б). Затем продвигают ее вниз, внутрь и кпереди до соприкосновения с костью Введя 0,5 мл анестетика и осторожно перемещая иглу, находят подбородочное отверстие и входят в канал Ориентиром может служить ощущение характерного проваливания иглы Продвигают иглу в канале на глубину 3—5 мм и вводят 1—2 мл обезболивающего раствора. Анестезия наступает через 5 мин Если иглу не вводить в подбородочный канал, то зона обезболивания, как правило, органичивается только мягкими тканями подбородка и нижней губы Обезболивание же в области малых коренных зубов, клыка, резцов и альвеолярного отростка в этом случае выражено недостаточно.
Внутриротовой метод. При сомкнутых или полусомкнутых челюстях больного отводят мягкие ткани щеки в сторону Вкол иглы
делают, отступя несколько миллиметров кнаружи от переходной складки на уровне середины коронки первого большого коренного зуба (рис. 24, в). Иглу продвигают на глубину 0,75—1 см вниз, кпереди и внутрь до подбородочного отверстия. Последующие моменты выполнения анестезии не отличаются от таковых при вне-ротовом методе.
Зона обезболивания: мягкие ткани подбородкаи нижнейгубы, малые коренные зубы, клыки и резцы, костная ткань альвеолярного отростка, слизистая оболочка его с вестибулярной стороны в пределах этих зубов. Иногда зона обезболивания распространяется до уровня второго большого коренного зуба. Выраженная анестезия наступает обычно только в пределах малых коренных зубов и клыка.
Эффективность обезболивания в области резцов невелика из-за наличия анастомозов с противоположной стороны.
Осложнения. При повреждении сосудов возможны кровоизлияние в ткани и образование гематомы, появление участков ишемии на коже подбородка и нижней губы. При травме нервного ствола может развиться неврит подбородочного нерва. Лечение и профилактика этих осложнений не отличаются от таковых при анестезии других нервов.
Блокада двигательных волокон нижнечелюстного нерва
По Берше. Для выключения жевательного нерва вкол иглы производят перпендикулярно кожным покровам под нижний край скуловой дуги, отступя кпереди от козелка ушной раковины на 2 см. Иглу продвигают горизонтально к средней линии на глубину 2—2,5 см через вырезку нижней челюсти. Вводят 3—5 мл анестетика. Эффект анестезии определяется через 5—10 мин. Выражается он в расслаблении мышц, поднимающих нижнюю челюсть. Используют эту анестезию при наличии воспалительной контрактуры нижней челюсти (в сроки до 10 дней после ее развития). При появлении органических изменений в мышцах добиться открывания рта блокадой нерва не удается.
По П. М. Егорову. Анестезия позволяет блокировать не только жевательный нерв, но и остальные двигательные ветви нижнечелюстного нерва.
Депо из раствора анестетика создается на уровне основания переднего ската суставного бугорка у наружной поверхности подвисочного гребня, что позволяет инфильтрировать клетчатку кры-ловидно-височного, крыловидно-нижнечелюстного пространств и подвисочной ямки. Именно там залегают двигательные ветви.
Врач располагается справа от больного. Фиксирует ногтевую фалангу I пальца левой руки на наружной поверхности головки нижней челюсти и суставного бугорка. Больного просят открыть и закрыть рот, сместить нижнюю челюсть в сторону. Таким образом определяют место вкола иглы, которое должно находиться на 0,5— 1 см кпереди от суставного бугорка под нижним краем скуловой Дуги. Обработав кожу спиртом или спиртовым раствором йода»
производят вкол в найденную точку. Иглу продвигают под скуловой дугой несколько вверх (под углом 60—75° к коже) до наружной поверхности височной кости. Это расстояние фиксируют II пальцем правой руки и извлекают иглу назад на 0,5—1 см. Затем под прямым углом к поверхости кожи иглу погружают в мягкие ткани на отмеченную II пальцем глубину и вводят 2 мл раствора анесте-тика.
Обезболивание верхнечелюстного и нижнечелюстного нервов (стволовая анестезия)
При проведении травматических операций, требующих обезболивания в области тканей всей верхней или нижней челюсти, можно блокировать верхнечелюстной нерв у круглого отверстия в крыло-видно-небной ямке и нижнечелюстной — у овального отверстия.
Исследования С. Н. Вайсблата показано, что наиболее простым и доступным ориентиром при блокаде II и III ветвей тройничного нерва является наружная пластинка крыловидного отростка клиновидной кости. Крыловидно-верхнечелюстная щель, которой крыло-видно-небная ямка открывается кнаружи, и овальное отверстие находятся в одной плоскости с наружной пластинкой крыловидного отростка. Вход в крыловидно-небную ямку расположен кпереди, а овальное отверстие — кзади от нее (рис. 25, а). Учитывая небольшой объем крыловидно-небной ямки, выполненной сосудами, нервами и клетчаткой, достаточно ввести анестетик в нее с тем, чтобы он проник к круглому отверстию и пропитал верхнечелюстной нерв. Подводить иглу непосредственно к круглому отверстию нет надобности. Для стволовой анестезии необходимо использовать иглу длиной 7—8 см.
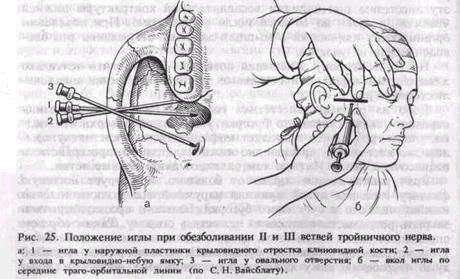
Обезболивание верхнечелюстного нерва. Подскулокрыле-видный путь обезболивания в крыловидно-небной дмке по С.Н.Вайсблату. С. Н. Вайсблат доказал, что проекция наружной пластинки крыловидного отростка находится на середине предложенной им козелково-глазничной линии (траго-ор-битальной), проведенной от козелка ушной раковины до середины отвесной линии, которая соединяет наружный край глазницы с передненижним участком скуловой кости.
Вкол иглы производят в середине траго-орбитальной линии у нижнего края скуловой дуги (рис. 25, б). Иглу продвигают внутрь в горизонтальной плоскости строго перпендикулярного кожным покровам до упора в наружную пластинку крыловидного отростка. Отмечают глубину погружения иглы (обычно 4—б см) предварительно насаженным на нее кусочком стерильной резинки. Иглу извлекают несколько больше чем на половину, поворачивают ее кпереди под углом 15—20° и вновь погружают в ткани на отмеченную глубину. При этом игла достигает крыловидно-небной ямки, куда вводят 2—4 мл раствора анестетика. Через 10—15 мин наступает анестезия.
Подскуловой путь. Вкол иглы делают в место пересечения нижнего края скуловой кости с вертикальной линией, проведенной от наружного края глазницы, т. е. у нижнего края скуловой кости. Иглу направляют кнутри и несколько вверх до соприкосновения с верхнечелюстным бугром. Затем, скользя иглой по кости (шприц отводят кнаружи), продвигают ее на 4—5 см кзади и кнутри, после чего игла попадает в крыловидно-небную ямку несколько выше ее середины. Вводят 2—4 мл раствора анестетика.
Орбитальный путь. Вкол иглы делают в области верхней границы нижненаружного угла глазницы, что соответствует верхнему краю скуловой кости. Иглу продвигают по наружной стенке глазницы кзади на глубину 4—5 см строго в горизонтальной плоскости. При этом игла не должна терять контакта с костью и отклоняться вверх. На этой глубине игла достигает области круглого отверстия, где вводят 5 мл анестетика (В. Ф. Войно-Ясенецкий). Если иглу Провести по нижнеглазничной стенке до нижней глазничной щели, то анестетик через нее проникает в крыловидно-небную ямку, где блокирует верхнечелюстной нерв (С. Н. Вайсблат).
Небный путь (внутриротовой). Иглу вводят в крыловидно-небную ямку через большое небное отверстие и большой небный канал. Войдя в большое небное отверстие, иглу продвигают вверх и кзади по каналу на глубину 3—3,5 см до крыловидно-небной ямки. Вводят 1,5—2 мл анестетика. Способ введения иглы в большое небное отверстие приведен при описании анестезии большого небного нерва.
Зона обезболивания: все ткани и органы, получающие иннервацию от II ветви тройничного нерва.
Обезболивание нижнечелюстного нерва у овального отверстия по С. Н. Ваисблату. Через середину траго-орбитальнойлинии иглу погружают до наружной пластинки крыловидного отростка также,
как при блокаде верхнечелюстного нерва. Затем извлекают ее кнаружи от подкожной клетчатки и,-развернув иглу на 1 см кзади, погружают ее в ткани на первоначальную глубину. Игла при этом достигает уровня овального отверстия. Вводят 2—3 мл обезболивающего раствора. Анестезия наступает через 10—15 мин.
Зона обезболивания: все ткани и органы, получающие иннервацию от III ветви тройничного нерва.
Осложнения стволовой анестезии. При проведении стволовой анестезии иглой можно попасть в полость носа или в слуховую трубу и, следовательно, внести инфекцию к основанию черепа. Могут возникнуть диплопия, механическое повреждение отводящего и глазодвигательных нервов. Пропитывание новокаином с адреналином зрительного нерва может привести к временной потере зрения. Возможно повреждение внутренней челюстной, ос-новонебной артерии, средней артерии мозговой оболочки, крыло-видного венозного сплетения. Профилактика осложнений — тщательное соблюдение техники проведения анестезии.
ОБЩИЕ ОСЛОЖНЕНИЯ МЕСТНОЙ АНЕСТЕЗИИ
При введении раствора анестетика не должно возникать чувство жжения или болевой реакции. Резкая боль в момент инъекции — грозный признак ошибочного введения вместо анестетика других растворов (нашатырный спирт, формалин, хлорид кальция, этиловый спирт и др.). Если это произошло, то ткани, куда было введено одно из указанных веществ, необходимо инфильтрировать 0,25— 0,5% раствором новокаина и рассечь их. Это уменьшает в тканях концентрацию ошибочно введенного раствора и создает условия для купирования воспалительного процесса в них. Кроме того, следует назначить антибиотики широкого спектра действия, антигистамин-ные препараты и анальгетики.
Осложнения местного характера, возможные при инфильтрацион-ной или проводниковой анестезии, приведены при описании отдельных методик их выполнения. Приводим осложнения общего характера, которые могут возникать во время или после обезболивания.
Интоксикация. Токсичность новокаина незначительна. Однако при заболеваниях, когда снижена холинэстеразная активность сыворотки крови (гипертиреоз, тяжелая форма аллергии, алиментарная дистрофия), при гепатите, циррозе печени токсичность новокаина и тримекаина возрастает. Она значительно увеличивается при попадании местного анестетика в кровяное русло. Кроме того, токсичность местных анестетиков прямо пропорциональна их концентрации в квадрате.
При передозировке новокаина больные предъявляют жалобы на головокружение, головную боль, недомогание, слабость, тошноту (рвоту), чувство страха. Отмечают бледность кожных покровов и слизистых оболочек, холодный пот, частое поверхностное дыхание, двигательное возбуждение. Могут быть судороги. Артериальное давление значительно снижено, пульс частый и слабый. Однако может
бить и брадикардия, обусловленная угнетением бульбарных центров, заканчивающаяся остановкой сердца. Общее возбуждение может перейти в угнетение центральной нервной системы и остановку дыхания.
С появлением первых признаков передозировки препарата необходимо прекратить введение анестетика. При легкой степени отравления больного следует перевести в горизонтальное положение, дать вдыхать пары нашатырного спирта, ввести внутривенно 20 мл 40% раствора глюкозы, кордиамин — 1—2 мл, 5% раствор аскорбиновой кислоты (2—5 мл), сердечные гликозиды — 0,06% раствор коргликона (1—0,5 мл), 0,05% раствор строфантина (0,5 мл).
При тяжелой степени отравления для снятия возбуждения вводят внутривенно 1—2 мл 1% раствора тиопентал-натрия (при показаниях — больше), проводят искусственное дыхание портативным респиратором. Показано также введение аналептиков, сердечно-сосудистых препаратов и гликозидов в ранее приведенных дозировках, изотонического раствора хлорида натрия (500—1000 мл), кровезаменителей (реополиглюкина 500—1000 мл). .Кроме того, следует стимулировать диурез (2—4 мл лазикса внутримышечно или внутривенно) .
Передозировка адреналина может вызвать признаки интоксикации. В этих случаях появляются беспокойство, страх, тремор, похолодание кожных покровов, одышка, головная боль, сердцебиение, отмечаются повышение артериального давления, боли в области сердца. Могут возникнуть нарушение сердечного ритма, фибрилля-ция желудочков, потеря сознания, кровоизлияние в мозг, отек легкого.
Оказание помощи. Внутривенно вводят 0,6—1 мл 0,1% раствора атропина сульфата, 2 мл кордиамина, 0,5 мл 0,05% раствора строфантина на изотоническом растворе хлорида натрия. Необходимо вдыхание амилнитрита, проведение оксигенотерапии. При значительном повышении артериального давления внутривенно вводят б—8 мл 0,5% раствора дибазола, 5—10 мл 2,4% раствора эуфиллина, 5—10 мл 25% раствора сульфата магния. Назначают 1—2 таблетки нитроглицерина под язык.
Обморок. Это относительно часто встречающееся осложнение, которое может развиться на любом этапе проведения местной анестезии. Оно обусловлено острой аноксией головного мозга. Обморок характеризуется появлением головокружения, звоном в ушах, тошнотой, зевотой. Кожные покровы становятся бледными, влажными. Зрачки расширяются. Пульс слабый, частый, артериальное давление низкое. Дыхание поверхностное, редкое. Наступает потеря сознания с выключением мышечного тонуса.
Оказание помощи. Больному следует придать горизонтальное положение, обеспечить приток свежего воздуха. Дать вдыхать пары нашатырного спирта. Кожу лица, шеи следует обтереть полотенцем, смоченным в холодной воде. Эти простейшие мероприятия оказываются эффективными. Крайне редко возникает необходимость во введении сердечно-сосудистых средств и аналептиков (кордиамяи, кофеин, эфедрин) внутримышечно в терапевтических дозах.
»7
Профилактика обморока заключается в создании спокойной обстановки в отделении, снятии психоэмоционального напряжения перед вмешательством (премедикация седативными препаратами). Нужно ослабить воротник одежды для устранения раздражения каротидного синуса, исключить резкие движения головой. Вкол иглы производят на высоте глубокого вдоха (отвлекающий момент для больного).
Коллапс — проявление сосудистой недостаточности. Сознание у больного сохранено. Отмечаются вялость, апатия, головокружение. Кожные покровы бледные, холодные, влажные на ощупь. Пульс частый, нитевидный, плохого наполнения. Артериальное давление низкое, дыхание поверхностное.
Оказание помощи. Больного необходимо перевести в горизонтальное положение или положение Тревделенбурга. Внутривенно следует ввести 20—60 мл 40% раствора глюкозы с 2—5 мл 5% раствора аскорбиновой кислоты, 2—3 мл кордиамина, 1—2 мл 10% раствора кофеина. Внутримышечно можно медленно ввести 1 мл 0,1% раствора стрихнина. Показано введение 10% раствора хлорида кальция (10 мл). При неэффективности проводимой терапии нужно ввести 0,3—0,5 мл 5% раствора эфедрина или 1% раствора мезатона в 20 мл 40% раствора глюкозы. По показаниям может быть применен 0,1% раствор норадреналина гидрохлорида в 400 мл полиглюкина (капельио), 30—60 мг преднизолона (2—3 мл 3% раствора препарата). Следует помнить, что на 1 г сухого вещества глюкозы необходимо ввести 5 ЕД инсулина внутримышечно. Терапию следует проводить на фоне ингаляции кислорода.
Анафилактическийшок. Новокаин занимает четвертое место среди препаратов, вызывающих лекарственный анафилактический шок. Это грозное осложнение чаще развивается у лиц с заболеваниями аллергической природы или перенесших аллергическую реакцию на какой-либо препарат; у больных, ближайшие родственники которых имеют отягощенный аллергологический анамнез. Различают типичную форму, кардиальный, астмоидный, церебральный и абдоминальный варианты анафилактического шока. По течению его выделяют молниеносную, тяжелую, средней тяжести, легкую формы.
При типичной форме у больных через некоторое время после введения лекарственного препарата (анестетика) появляются чувство страха, беспокойство, покалывание и зуд кожи лица, головы, рук, шум в ушах, головная боль, потливость. Покраснение лица сменяется резкой бледностью. Могут быть судороги, иногда — потеря сознания. Зрачки расширяются и не реагируют на свет. Чувство тяжести за грудиной сменяется резкой болью в области сердца. Отмечаются тахикардия, значительное снижение артериального давления. Неприятные ощущения в эпигастральной области могут перерасти в коликообразные боли в животе, тошнота может закончиться рвотой. У некоторых больных отмечаются вздутие живота, непроизвольная дефекация и мочеиспускание. Появляются одышка различной степени — от затрудненного дыхания до асфиксии.
При других формах шока преобладают признакипоражения(догветствующих органов.
Тяжелая и молниеносная форма анафилактического шокаможетбыстро закончиться летальным исходом. При шоке среднейтяжестия его легкой форме удается выявить указанные вышепризнаки.
Оказание помощи. Необходимо обеспечить проходимость верхних дыхательных путей: повернуть голову больного набок, вытянуть язык, очистить рот от рвотных масс, выдвинуть нижнюю челюсть вперед, начать искусственное дыхание (в зависимости от клинической ситуации). Для прекращения поступления антигена в кровь зону введения последнего следует обколоть 0,5 мл 0,1 % раствора адреналина, разведенного в 5—10 мл изотонического раствора хлорида натрия или, если это технически невозможно, по ходу введения антигена инъецировать 1 мл адреналина. Следует ввести антигистаминные препараты (2—4 мл 1% раствора димедрола или 2—3 мл 2,5% раствора супра-стина, 2 мл 2,5% раствора пипольфена), 3—5 мл 3% раствора преднизолона, 0,5 мл 0,1 % раствора адреналина гидрохлорида (внутривен-но или внутримышечно). Хороший эффект дает введение 100—120 мл 5% эпсилон-аминокапроновой кислоты. Если имеются признаки про-грессирования бронхоспазма, показано введение 2,4% раствора эуфиллина (10 мл) или 0,5% раствора изадрина (2 мл). Для поддержания сердечной деятельности вводят диуретики и сердечные глико-зиды: 2—4 мл лазикса, 1—0,5 мл 0,06% раствора коргликона. Эта терапия проводится на фоне ингаляции кислорода. Лекарственные препараты следует вводить внутривенно. Внутримышечное инъецирова-ние малоэффективно.
При отсутствии улучшения в состоянии больного следует повторить введение препаратов. При показаниях проводят сердечно-легочную реанимацию.
Больные, перенесшие анафилактический шок, должны быть госпитализированы в специализированное отделение из-за опасности поздних осложнений — нарушений деятельности сердца, почек, желудочно-кишечного тракта.
Профилактика осложнения заключается в тщательном анализе аллергического анамнеза.
ПОТЕНЦИРОВАННАЯ МЕСТНАЯ АНЕСТЕЗИЯ (ПРЕМЕДИКАЦИЯ)
Местные анестетики позволяют устранить сенсорный компонент боли, но не оказывают влияния на ее эмоциональный и вегетативный компоненты. Большинство больных на приеме у стоматолога испытывают чувство тревоги, страха, беспокойства, иногда находятся в состоянии апатии или депрессии, что является проявлением нервно-психического напряжения или эмоционального стресса. При этом возникают психовегетативные осложнения, проявляющиеся тахикардией, гипертензией, гипергликемией, астматическим приступом, стенокардией, обмороком или коллапсом.
Под влиянием отрицательных эмоций происходят существенные изменения системы регуляции жизненно важных функций организ-
ма: повышается содержание в крови катехоламинов, гистамина, | возникает спазм сосудов, нарушаются процессы метаболизма (воз- ;
растает энергопотребление). Частота осложнений общего характера при амбулаторных операциях зависит не столько от характера вмешательства, сколько от степени выраженности психоэмоционального напряжения (стресса) у больного. Поэтому перед стоматологическими операциями для сохранения адаптационных механизмов и профилактики осложнений общего характера необходима медикаментозная подготовка с преимущественным воздействием на психоэмоциональную сферу больного. Применяемые для этого препараты действуют на различные отделы центральной нервной системы и различные уровни проведения болевой чувствительности. Не усиливая местноанестезирующего действия местного анестетика, они значительно улучшают эффект обезболивания. Выключение болевой чувствительности в операционной ране с помощью местного обезболивания, проводимого на фоне лекарственной подготовки (пре-медикации), обеспечивающей понижение реактивности организма и общую аналгезию, называют потенцированной местной анестезией.
При определении психоэмоционального состояния больного по клиническим признакам выделяют 5 типов реакций (по А. Ф. Би-зяеву): астеническую, депрессивную, тревожную, ипохондрическую, истерическую.
Астеническая реакция характеризуется вегетативной лабильностью, головными болями, повышенной утомляемостью, раздражительностью, слезливостью. При депрессивной реакции отмечаются подавленное настроение, негромкий голос, отсутствие уверенности в успехе лечения, больной немногословен. Тревожная реакция проявляется беспокойством, волнением, страхом, опасением за неудачный исход, плохим сном, учащением пульса. При ипохондрической реакции больной предъявляет много жалоб, детализирует их, подробно описывает ощущения и события в хронологическом порядке, охотно обследуется; обнаруживается несоответствие между обилием жалоб и определяемыми патологическими изменениями. Истерические — это вегетативные реакции (комок в горле, нехватка воздуха, тремор пальцев рук, красные пятна на коже лица и шеи). В поведении таких больных отмечаются демонстративность, театральность, стремление привлечь к себе внимание, вызвать сочувствие. Последние чаще встречаются у женщин.
Реакция может отсутствовать, быть легкой, умеренной, выраженной. При легкой степени симптомы непостоянны, выявление их возможно лишь при целенаправленном опросе, существенных изменений в поведении нет. Для умеренной характерны постоянные и выраженные признаки психоэмоциональных реакций, в поведении эти реакции преобладают. При выраженной реакции больной плохо контролирует свои поступки, психоэмоциональное расстройство является главным фактором, определяющим его поведение и состояние. Установлено, что при плановых стоматологических операциях у больных чаще определяется легкая, а при
ургентной — умеренная степень выраженности психоэмоционального напряжения.
Премедикацию проводят с учетом типа и степени выраженности психоэмоциональной реакции. В условиях поликлиники эффективно применение транквилизатора седуксена, наркотического анальгетика лексира, ненаркотического анальгетика анальгина. У больных с сопутствующими заболеваниями, кроме указанных препаратов, оправдано использование спазмолитика баралгина, /?-адреноблокатора обзидана (анаприлина) и холинолитика атропина (А. Ф. Бизяев).
У больных без сопутствующих заболеваний при легкой и умеренной степени выраженности психоэмоционального состояния эффективно применение седуксена внутрь (0,3 мг/кг) за 30—40 мин до проведения местной анестезии, при выраженной степени (за исключением случаев истерической реакции) показано введение 0,5% раствора седуксена в той же дозировке с 0,1% раствором атропина (0,6—0,8 мл) в одном шприце внутривенно. При выраженной тахикардии атропин лучше не вводить.
Больным с истерической реакцией при выраженной степени психоэмоционального состояния показано внутривенное введение седуксена (0,3 мг/кг) и лексира (0,5 мг/кг). При введении раствора атропина необходим контроль частоты пульса. Премедикация в поликлинике у больных с сопутствующими заболеваниями приведена в следующем разделе учебника.
В стационаре подготовку проводят накануне дня операции или (по показаниям) за несколько дней. На ночь назначают снотворные, антигистаминные препараты, малые транквилизаторы в общепринятых терапевтических дозировках. За 3 ч до операции эти препараты дают повторно. Дополнительно внутримышечно вводят наркотики и витамины (группы В, С). За 45 мин до операции внутримышечно применяют «коктейль», состоящий из растворов наркотика, антигистаминных препаратов, М-холинолитика. Вместо этих препаратов (иногда вместе с ними) можно вводить седуксен или средства, используемые для неиролептаналгезии (дроперидол, фентанил). В зависимости от характера вмешательства, его травматичности, общего состояния больного индивидуально избирают дозы препарата. Травматичные оперативные вмешательства, выполняемые под местным обезболиванием, предпочтительнее проводить в сочетании с нейролептаналгезией или атаралгезией.
Следует подчеркнуть, что любая лекарственная подготовка не исключает необходимости тщательного проведения местной анестезии.
Дата добавления: 2015-01-21; просмотров: 4046;
