Лечение ожогов на госпитальном этапе
Местное лечение ожогов. Местное лечение ожогов может быть консервативным и оперативным.
Выбор метода лечения зависит от глубины поражения. Консервативное лечение - единственный и окончательный метод только при поверхностных ожогах, заживающих в сроки от 1-2 до 4-6 нед. При глубоких ожогах, как правило, необходимо оперативное восстановление погибшего кожного покрова, а местное консервативное лечение в этом случае становится важным этапом предоперационной подготовки и послеоперационного лечения.
Туалет ожоговой поверхности. Местное лечение ожогов начинают с первичного туалета ожоговой раны. Эта процедура показана пострадавшим с ограниченной поверхностью повреждения без признаков шока. Её проводят щадяще, с соблюдением правил асептики, после введения наркотических анальгетиков или под наркозом.
Первичный туалет заключается в обработке кожи вокруг ожога раствором антисептика, удалении отслоившегося эпидермиса и инородных тел. Сильно загрязнённые участки очищают пероксидом водорода. Крупные пузыри подрезают у основания и опорожняют. При этом отслоившийся эпидермис не иссекают - он прилипает к раневой поверхности, способствует уменьшению болей и становится своеобразной биологической повязкой, обеспечивающей благоприятные условия для эпителизации.
Дальнейшее лечение проводят либо закрытым способом (под повязкой), либо открытым. Возможно сочетание этих способов.
Консервативное лечение. Местное консервативное лечение проводят закрытым или открытым способом. При выборе способа лечения учитывают площадь и глубину поражения, локализацию зоны повреждения, возраст больного, сопутствующие заболевания, а также возможности и техническую оснащённость лечебного учреждения. Основным в настоящее время считают закрытый способ лечения.
Закрытый способ основан на применении повязок с различными лекарственными веществами.
При ожогах I степени на повреждённую поверхность накладывают мазевую повязку. Заживление происходит в течение 4-5 дней. Смена повязки показана через 1 -2 дня.
При ожогах II степени после первичного туалета ран накладывают мазевую повязку, используя мази на водорастворимой основе, обладающие бактерицидным действием (например, левосульфаметакаин и др.). Повязку меняют через 2-3 дня. Если развивается гнойное воспаление, выполняют дополнительный туалет раны - удаляют пузыри и накладывают влажно-высыхающие повязки с растворами антисептиков (нитрофуралом, хлоргексидином, борной кислотой).
При ожогах Ша степени осуществляют туалет здоровой кожи вокруг зоны повреждения и накладывают повязку. При лечении таких ожогов необходимо стремиться к сохранению или образованию сухого струпа - при этом рана быстрее эпителизируется, меньше выражена интоксикация. Если поражённый участок представлен сухим струпом светло-коричневого цвета, накладывают сухую повязку. Если струп мягкий, бело-серого цвета, используют влажно-высыхающую повязку с антисептиком для подсушивания поверхности ожога. На 2-3-й неделе струп отторгается. Обнажающаяся ожоговая поверхность обычно представлена или нежно-розовым эпидермисом, или обожжёнными глубокими слоями дермы. В зоне неэпителизированных участков может быть серозно-гнойное отделяемое. При этом используют влажно-высыхающие повязки. По ликвидации гнойного процесса для ускорения заживления назначают мазевые повязки. Окончательно полная эпителизация завершается через 3-4 нед. Рубцы после заживления обычно эластичные, подвижные. Только при развитии выраженного гнойного воспаления возможно формирование грубых рубцов.
При ожогах IIIб и IV степеней местное лечение направлено на ускорение отторжения некротических тканей. Перевязки меняют через день, что позволяет наблюдать за состоянием ран. В большинстве случаев, учитывая выраженный болевой синдром при снятии повязок и обработке ран, перевязки выполняют под наркозом.
Целесообразно проводить туалет ран с наложением влажных повязок с антисептиками. В частности, используют мафенид (сульфамилон гидрохлорид), он может диффундировать через омертвевшие ткани и воздействовать на микробную флору в дермальном слое и подкожной клетчатке. Широко применяют препараты нитрофуранового ряда (нитрофурал), кислоты (борную кислоту), органические йодсодержащие препараты (повидон-йод + калия йодид), гидроксиметил-хиноксилиндиоксид.
В конце первой недели начинается гнойное расплавление ожогового струпа. С этого момента при каждой перевязке осуществляют туалет ожоговых ран для ускорения их очищения. Выполняют щадящую бескровную некрэктомию: удаляют участки размягчённого струпа, где он легко отходит от подлежащих тканей. Для ускорения отторжения погибших тканей, в частности при подготовке к операции, применяют некролитическую терапию. Её начинают с 6-8-го дня после ожога, когда наступает чёткая демаркация (возможно использование метода на площади не более 7-10% поверхности тела, чтобы избежать выраженной интоксикации). Лечение заключается в использовании протеолитических ферментов и химических некролитических веществ, способствующих расплавлению струпа и ускорению очищения раны.
Выраженным кератолитическим действием обладает 40% салициловая мазь (действующее начало - салициловая кислота). Через 48 ч после наложения мази на некротические ткани они расплавляются и бескровно отделяются. Кроме салициловой, применяют и бензойную кислоту, обладающую сходным эффектом, но меньшей токсичностью. Оба препарата оказывают и выраженное бактериостатическое действие.
После отторжения струпа дном раны становится грануляционная ткань. В этом периоде рекомендуют чередовать лечение антисептическими растворами и антибактериальными препаратами с мазями на водорастворимой основе. Благоприятное действие на раневой процесс оказывают УФО и гипербарическая оксигенация. Постепенно раневая поверхность очищается от гнойного отделяемого, уменьшается отёк, а также другие воспалительные явления, активно идёт краевая эпителизация. Самостоятельное закрытие дефекта возможно лишь при небольших участках поражения, в большинстве случаев необходимо хирургическое лечение - кожная пластика.
Преимущества закрытого способа:
· повязка защищает раны от вторичного инфицирования, трав-матизации, переохлаждения;
· уменьшается испарение воды из раны;
· используются медикаментозные средства, подавляющие рост бактерий и способствующие эпителизации раны;
· без повязки невозможно транспортировать больного. Недостатки закрытого способа:
· явления интоксикации при лизисе и отторжении некротических тканей;
· болезненность перевязок;
· трудоёмкость и большой расход перевязочного материала. Открытый способ
При открытом способе лечения основная задача - быстрое образование сухого струпа, служащего биологической повязкой (препятствует попаданию инфекции и способствует эпителизации дефекта). Для этого используют высушивающее действие воздуха, УФО, возможно применение некоторых коагулирующих белки веществ. Ожоговую поверхность обрабатывают антисептиками с коагулирующими свойствами (5% раствором перманганата калия, спиртовым раствором бриллиантового зелёного и др.) и оставляют открытой. При этом важно, чтобы вокруг ран был сухой тёплый воздух (26-28 °С). Обработку повторяют 2-3 раза в день. Таким образом, на раневой поверхности формируется сухой струп.
В последние годы открытый метод применяют в условиях управляемой абактериальной среды - в палатах с ламинарным потоком стерильного подогретого до 30-34 °С воздуха. В течение 24-48 ч формируется сухой струп, уменьшается интоксикация, ускоряется эпителизация.
Другая модификация этого способа - лечение в боксированных палатах с установленными в них источниками инфракрасного облучения и воздухоочистителем. Инфракрасные лучи проникают в глубокие ткани, умеренно прогревая их, что ускоряет формирование сухого струпа.
Существенному прогрессу, особенно при лечении открытым способом, способствовало введение в клиническую практику специальных кроватей на воздушной подушке. У пациента, лежащего на такой кровати, ткани не сдавливаются под тяжестью тела, нет дополнительного нарушения микроциркуляции и механической травматизации обожжённых участков.
Открытый метод используют в основном при ожогах лица, шеи, промежности - в тех местах, где повязки затрудняют уход. При этом обожжённую поверхность смазывают вазелином или мазью с антисептиком (синтомициновой, нитрофураловой) 3-4 раза в день, в течение суток 2-3 раза проводят туалет носовых ходов, слуховых проходов. Особое внимание уделяют уходу за глазами. Преимущества открытого способа:
· позволяет быстрее сформировать сухой струп, благодаря чему уменьшается интоксикация продуктами распада тканей;
· создаются условия для постоянного наблюдения за изменениями ожоговой раны и эффектом лечения;
· экономия перевязочного материала.
· Недостатки открытого способа:
· усложняется уход;
· необходимо специальное оснащение: камеры или каркасы для создания тёплого сухого воздуха, бактериальные воздушные фильтры, палаты с управляемой абактериальной средой и пр.
Оба метода лечения, как закрытый, так и открытый, имеют определённые преимущества и недостатки, их не следует противопоставлять друг другу. Необходимо в каждом случае выбирать лучший способ или использовать их сочетание.
Хирургическое лечение.Хирургическое лечение показано при глубоких ожогах (IIIб и IV степеней), его считают обязательным, так как восстановление кожного покрова - главное условие излечения от ожога.
Характер операции зависит от времени, прошедшего с момента травмы, локализации ожога и общего состояния пострадавшего. От того, насколько правильно определены показания к операции и выбран метод восстановления кожного покрова, зависит исход и продолжительность лечения.
В лечении ожоговых ран применяют три вида хирургического лечения:
· Некротомия.
· Ранняя некрэктомия с немедленным закрытием дефекта трансплантатом собственной кожи больного, временным наложением алло- или гетеротрансплантата или синтетической кожи (до момента аутодермопл астики).
· Отсроченная кожная пластика после консервативного лечения и отторжения струпа.
Некротомия. Показание к её применению - формирование плотного циркулярного ожогового некроза, охватывающего, как панцирем, конечности, грудную клетку и вызывающего нарушение кровообращения или дыхания. Некротомию выполняют без дополнительного обезболивания. Она заключается в рассечении струпа на всю глубину до появления капель крови. При правильном выполнении края разреза расходятся. Обычно выполняют несколько параллельных разрезов в продольном направлении.
Ранняя некрэктомия с закрытием дефекта.Длительность самопроизвольного отторжения некротических масс и заживления ожоговой раны в зависимости от локализации и глубины ожогов составляет 21-35 дней и более. В этот период велика опасность развития различных осложнений, связанных с плазмопотерей, интоксикацией организма и развитием инфекции. Поэтому при раннем определении глубокого поражения следует использовать принцип раннего освобождения ожоговой раны от некротизированной ткани и возможно раннего закрытия дефекта трансплантатом кожи.
Кроме того, раннее удаление струпа уменьшает воздействие химических факторов воспаления, предотвращает образование незрелого коллагена, ответственного за развитие ожоговых рубцов.
Преимущества метода:
· удаляют некротическую ткань - основную причину интоксикации и почву для развития патогенной микрофлоры;
· уменьшается плазмопотеря;
· существенно укорачивается течение ожоговой болезни, предотвращается развитие её осложнений, сокращаются сроки заживления ран и сроки госпитализации;
· ранняя активизация больного, что улучшает его общее состояние;
· отпадает необходимость частых болезненных перевязок;
· уменьшается возможность развития грубых рубцов.
Ранняя некрэктомия -обширное оперативное вмешательство. Её выполнение сопряжено с опасностью длительной анестезии, обильной кровопотери. Наиболее целесообразно проводить раннюю некрэктомию в сроки от 3 до 5 дней. В это время происходит васкуляризация в зоне поражения, поэтому слишком раннее иссечение может привести к тому, что будут удалены ткани, в которых кровообращение может восстановиться. После 5-6 сут обычно начинается развитие инфекции, что затрудняет применение оперативного вмешательства.
Существует два способа удаления омертвевшей ткани:
· тангенциальный (послойный) - ткани рассекают до появления капиллярного кровотечения, а затем удаляют поверхностные слои;
· одномоментный - сразу иссекают ткани до заведомо жизнеспособных.
· После некрэктомии необходимо выполнить закрытие раневого дефекта. В редких случаях при локальных ожогах удаётся наложить швы или закрыть дефект с помощью пластики местными тканями. В основном применяют свободную кожную пластику или пластику на сосудистой ножке.
· Показания к ранней некрэктомии:
· ожоги всей толщины кожи с площадью поражения 10-20%, когда ресурсы здоровой кожи достаточны для одномоментной аутопластики;
· ожоги у пожилых, когда только оперативное лечение может предотвратить летальный исход;
· ожоги кисти, при которых крайне необходимо снизить возможность формирования грубых рубцов.
· Противопоказания:
· состояние ожогового шока;
· тяжёлые сопутствующие поражения ЦНС, печени, почек;
· распространённые ожоги кожи лица и шеи с поражением органов дыхания;
· массивная раневая инфекция.
В настоящее время большинство комбустиологов считают раннюю некрэктомию с аутодермопластикой методом выбора при лечении глубоких ожогов.
Отсроченная кожная пластика.Метод применяют после консервативного лечения, завершившегося отторжением струпа и подавлением раневой инфекции. Выполнение кожной пластики возможно в том случае, если рана покрыта грануляциями и на её поверхности нет патогенной микрофлоры, что можно подтвердить стерильностью посева с поверхности раны. Обычно целесообразно выполнять кожную пластику через 2-4 нед после получения ожога.Эта методика более щадящая. Отрицательные моменты - длительность лечения, развитие интоксикации и инфекционных осложнений, связанных с периодом отторжения некротических тканей, а также существенная плазмопотеря.
Основы кожной пластики.Кожная пластика - древнейший раздел хирургии. Из древности дошли до нас индийская пластика носа, итальянская пластика и др.
В настоящее время при закрытии ожоговых ран применяют следующие способы:
· пластика местными тканями;
· свободная кожная пластика;
· пластика лоскутом на питающей ножке;
· применение культивированных аллофибробластов;
· временное биологическое закрытие дефекта.
Пластика местными тканями.При ожогах применяют редко. Её можно использовать лишь при небольших по площади глубоких ожогах. Можно провести мобилизацию краёв раны, нанести послабляющие разрезы, осуществить пластику по типу индийской (встречными треугольниками).
Свободная кожная пластикаслужит основным видом закрытия дефектов кожи при ожогах. Суть метода в том, что лоскут иссекают с донорского места пациента и пришивают в области раневого дефекта. При этом какая-либо связь донорского места с зоной повреждения отсутствует.Существует два метода свободной пластики: пересадка цельного кожного лоскута и пересадка расщеплённого кожного лоскута.
При пересадке цельного кожного лоскута в донорском месте не остаётся эпителиальных элементов, поэтому самостоятельная эпителизация невозможна, необходимо закрыть формирующийся дефект с помощью местных тканей. Это ограничивает показания к использованию метода (можно подготовить лишь небольшой лоскут и закрыть незначительную по площади раневую поверхность).
Пересадка расщеплённого кожного лоскута применяется при ожогах, когда нужно закрыть раневые поверхности большой площади. Для пересадки с донорского места (обычно используют передненаружную поверхность бедра, голени, боковую поверхность живота) берут лоскут кожи толщиной 0,4- 0,5 мм. Такой лоскут содержит эпителий и часть дермы. Он хорошо приживляется на раневой поверхности, и в то же время на донорском месте, где остаются элементы камбиального слоя и дериваты кожи, идёт самостоятельная эпителизация. Таким образом, можно использовать достаточно большие по площади лоскуты и закрывать ими обширные дефекты. Более того, при глубоких ожогах (более 20% поверхности тела) можно закрывать дефекты в несколько приёмов, повторно забирая лоскуты с донорских мест после их эпителизации. Для увеличения возможной площади взятые кожные лоскуты перфорируют с помощью специальных аппаратов (так называемые сетчатые лоскуты), что позволяет растянуть их и занять в несколько раз большую поверхность.
Для забора кожи применяют различные виды дерматомов (рис.5). Дерматомы бывают механическими и электрическими. Принцип их работы заключается в возможности точного дозирования толщины иссекаемого острым лезвием лоскута. При этом площадь одного лоскута может достигать 500-600 см2.
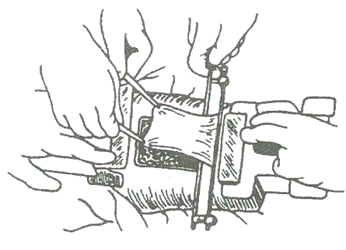
Рисунок 8.5 Забор кожи дерматомом
Пластика лоскутом на питающей ножке.Пластика лоскутом с сохранённым кровоснабжением позволяет использовать участки кожи вместе с подкожной клетчаткой с высокой степенью их приживляемости. Такие лоскуты обладают повышенной механической прочностью и позволяют добиться наилучших косметических результатов. Обычно применяют при небольших по площади повреждениях.
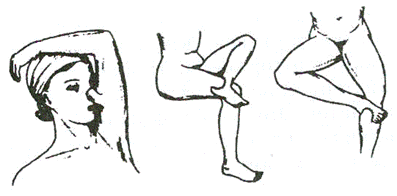
Рисунок 8.6 Разновидности кожной пластики итальянским методом
Различают три способа: итальянская пластика, пластика мигрирующим (шагающим) стеблем и пластика лоскутом на сосудистой ножке с микрохирургической техникой.
Метод итальянской пластики (рис.8.6) заключается в одновременной заготовке лоскута и перемещении его в зону раневого дефекта.
Обычно лоскут забирают в таких частях тела, которые можно перемещать на большие расстояния (верхние или нижние конечности). Отрицательные стороны метода, ограничивающие его применение, - невозможность взятия обширных лоскутов и необходимость длительного нахождения пациента в вынужденном положении.
Пластика мигрирующим (шагающим) стеблем. Наиболее известен метод В,П. Филатова. Предварительно готовят стебельчатый кожный лоскут с двумя питающими ножками. Края лоскута сшивают между собой в виде трубки, в результате чего образуется своеобразная «чемоданная ручка» без дефектов кожи. После заживления через 2 нед начинают тренировку лоскута: резиновой трубкой пережимают тот конец стебля, который предполагают перемещать. Тренировку начинают с 5 мин и доводят до 1 ч. Через 2 нед вследствие развития коллатералей длительное пережатие ножки уже не ведёт к изменению окраски лоскута. Затем лоскут в области этой ножки пересекают и фиксируют к подвижной части тела (чаще всего к кисти, предплечью). Аналогичным образом проводят тренировку, и через 2-3 нед лоскут полностью отсекают от донорского места и пришивают к зоне раневого дефекта, а ещё через 2-3 нед после тренировки отсекают ножку от кисти. Таким образом, лоскут как бы шагает от донорского участку к зоне повреждения. Метод довольно сложен и длителен. Обычно используют для пластики сложных дефектов, например на лице.
Пластика лоскутом на сосудистой ножке с микрохирургической техникой. Метод стал возможен после внедрения в клиническую практику микрохирургической техники. Разработано несколько доступов по выкраиванию лоскутов с сохранением соответствующих, артерий и вены (торако-дорзальный лоскут и др.). После помещения лоскута на повреждённую область на месте накладывают артериальный и венозный анастомозы с находящимися поблизости сосудами, обеспечивая кровоснабжение пересаженного лоскута. Метод имеет те же показания, что и другие способы пластики на питающей ножке, но в отличие от них предусматривает только один этап и причиняет минимум неудобств пациенту.
Применение культивированных аллофибробластов.На специальных средах выращивают монослойные клеточные культуры из клеток кожи эмбрионов и затем помещают на раневую поверхность. Материал плода человека до 18 нед не обладает антигенными свойствами, благодаря чему не происходит развития реакции отторжения. Установлено выраженное стимулирующее действие культуры клеток на пролиферацию собственных эпителиоцитов. Этот метод эффективен, когда в ране сохраняются придатки кожи в сочетании с аутопластикой перфорированными кожными лоскутами.
Временное биологическое закрытие дефекта.Метод применяют для прекращения раневой плазмопотери, профилактики развития инфекции и стимуляции краевой эпителизации. Кроме того, временное закрытие дефекта позволяет выиграть время, в частности для того чтобы осуществить кожную пластику с донорского места вторично после его эпителизации. Это важно в случае обширных ожогов, когда существует дефицит донорской поверхности. Все временные методы не могут стать постоянными, так как используемые трансплантаты или вещества в последующем отторгаются.Для временного закрытия дефекта применяют кожу трупа или донора (аллодермопластика), кожу поросят или телят (ксенотрансплантация) и синтетические материалы (поликапролактон, гидрон). Недавно разработаны различные варианты так называемой синтетической кожи, близкой по свойствам коже человека, - эпигард, Syncower®, аэропласт-специаль и др. В последнее время именно им отдают предпочтение.
Дата добавления: 2015-01-15; просмотров: 2467;
