Кровопотеря
Признаки острой кровопотери характерны не только для ранений сердца Поэтому целесообразнее говорить не об острой кровопотере, а о прогрессирующем нарушении гемодинамики, несмотря на отсутствие иногда признаков внутриплеврального кровотечения. Оценка кровопотери — достаточно значимый фактор для определения тактики и прогноза. Для врача «Скорой помощи» можно рекомендовать ориентировочную классификацию степени кровопотери по клинической симптоматике (табл. 13-11).
Таблица 13-11. Классификация кровопотери по степени тяжести
| Класс | Клинические симптомы | Потери ОЦК,% |
| I | Тахикардия | |
| II | Ортостатическая артериальная гипотензия | 20-25 |
| III | Артериальная гипотензия в положении лёжа | 30-40 |
| IV | Нарушение сознания, коллапс | Более 40 |
Смертельной в настоящее время признаётся кровопотеря в 70% ОЦК, в то время как ещё 10—15 лет назад эта цифра составляла 50%, а в 50-е годы — 30%. Как правило, в результате кровопотери при ранениях сердца развивается различной степени нормоцитемическая гиповолемия,ведущая к нарушениям гемодинамики, ишемии органов и тканей. Даже в случае отсутствия тампонады при серьёзных повреждениях сердца кровопотеря может быть столь значительной, что изменяет клинические показатели как центральной, так и внутрисердечной гемодинамики, определяя клинические проявления шока.
Шок
При ранениях сердца шок смешанного типа (комбинация болевого, гиповолемического, геморрагического, кардиогенного, травматического). В зависимости от превалирования того или иного механизма шока возникают и различные вариации его клинических проявлений.
Из объективных методов врачу «Скорой помощи» вполне доступна электрокардиография.Данные ЭКГ в сопоставлении с клинической картиной дают представление о локализации повреждения миокарда. Чаще выявляют изменения по типу инфаркта миокарда:
• снижение вольтажа зубцов;
• конкордатное смещение интервала S— Т (вверх или вниз от изоэлектрической линии);
• сглаженность или инверсия зубца Т.
Изменения, подобные наблюдаемым в острой стадии инфаркта миокарда, определяются при ранении венечных артерий. Реже можно видеть изменения, указывающие на нарушения внутрижелудочковой проводимости - глубокий зубец Q, зазубренность и расширение комплекса QRS. Иногда регистрируют групповые желудочковые или предсердные экстрасистолы трепетание предсердий. При ранении в зонах проводящих путей определяют признаки блокады, при отрыве сосочковых мышц — соответствующие изменения.
Другие объективные методы диагностики (рентгендиагностика, ультразвуковое обследование, радионуклидный анализ, торакоскопия, ангиография и пр.) применяют уже в стационаре.
ТАКТИКА ВРАЧА ИЛИ ФЕЛЬДШЕРА «СКОРОЙ ПОМОЩИ» ПРИ ПОДОЗРЕНИИ НА РАНЕНИЕ СЕРДЦА
Как правило, пострадавших доставляет «Скорая медицинская помощь» (СМП). Служба «Скорой помощи» по рации предупреждает дежурных хирургов о скором поступлении пострадавшего с возможным ранением сердца. Задача бригад СМП — как можно быстрее доставить пациента с подозрением на ранение сердца в хирургический стационар.
Однако уже в пути следует начинать реанимационные мероприятия.
1. При острой кровопотере, шоке I-II степени — венепункция, инфузионная терапия: коллоиды 400 мл, кристаллоиды 400 мл. Обезболивание наркотическими анальгетиками, седативная терапия.
2. Острая кровопотеря, шок III-IV степени: венепункция, переливание кровезаменителей и кристаллоидов, обезболивание наркотическими анальгетиками, седативная терапия.
3. При острой кровопотере, тампонаде сердца: в критических ситуациях — реанимационная пункция перикарда, возвышенное положение, венепункция, умеренное переливание кровезаменителей и кристаллоидов, обезболивание наркотическими анальгетиками.
Наиболее известны и применяемы в настоящее время следующие способы пунктирования полости перикарда.
• Способ Куршмана — прокол в пятом или шестом межреберье слева, отступя на 4—6 см от края грудины; иглу продвигают косо внутрь почти параллельно внутренней поверхности грудной клетки.
• Способ Пирогова, Делорма — пункция у внутреннего края четвёртого и пятого межрёберного промежутка слева у самого края грудины.
• Способ Ларрэ — пункция под седьмой рёберный хрящ у мечевидного отростка в полусидячем положении на глубину 1,5—2 см через кожу, подкожную клетчатку, медиальный край прямой мышцы живота; далее иглу отклоняют книзу параллельно грудной стенке, проникают кверху и внутрь ещё на 2-3 см (в зависимости от индивидуальных особенностей) и прокалывают перикард.
• Пункция под мечевидным отростком (способ Марфана). Наиболее удобно полусидячее положение. Пункция косо снизу вверх строго по средней линии под мечевидный отросток на 4 см. Затем троакар поворачивают косо книзу и попадают в перикард. Способ наиболее известен (рис. 13-15).
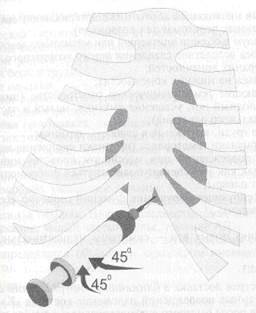
Рис. 13-15. Схема пункции перикарда при тампонаде.
В сельской местности пострадавшего доставляют в районное ЛПУ, где оказывается квалифицированная хирургическая помощь с последующим вызовом торакального хирурга «на себя». В крупных центрах доставку пострадавшего с подозрением на ранение сердца осуществляют сразу в специализированный стационар.
ТРАВМАТИЧЕСКИЙ РАЗРЫВ КРУПНЫХ СОСУДОВ: ГРУДНОЙ АОРТЫ, ПОЛЫХ ВЕН
Травматический разрыв грудной аорты легко просмотреть. Следовательно, его надо заподозрить у любого пострадавшего в автокатастрофе, когда скорость движения автомобиля превышала 60 км/ч. 80-90% пострадавших погибают в первые же несколько минут после травмы.
Этиология
Закрытые или открытые повреждения груди.
КЛИНИЧЕСКАЯ КАРТИНА
Заподозрить травматический разрыв крупных сосудов грудной аорты позволяет ряд признаков:
• локализация раны (95% ран локализуется дистальнее отхождения левой подключичной артерии; разрыв плечеголовного ствола или левой подключичной артерии — при ранах у входа в грудную клетку);
• механизм травмы (повреждение восходящей аорты наиболее вероятен при торможении автотранспорта, при падениях с высоты, авариях самолётов; разрыв нисходящей аорты ниже артериальной связки — при тяжёлых сочетанных переломах тел позвонков);
• систолический шум в области эпигастрия или медиальнее левой лопатки;
• изменение голоса вследствие сдавления левого возвратного нерва;
• гипертензия верхних конечностей;
• ослабление пульса на нижних конечностях;
• быстро нарастающие гемодинамические расстройства (цианоз, бледность кожи, холодный пот, учащение дыхания, малый и частый пульс падение артериального давления);
• сильные боли в груди, выраженная слабость, одышка;
• перкуторные признаки гемоторакса (признаки скопления жидкости);
• при открытом повреждении при массивном кровотечении кровь не свёртывается, так как не успевает подвергнуться фибринолизирующему воздействию плевры;
• быстро прогрессирующее нарушение функций сердечно-сосудистой и дыхательной систем;
• шок;
• при повреждениях полых вен — симптомы медиастинальной гематомы.
ТАКТИКА ВРАЧА ИЛИ ФЕЛЬДШЕРА СМП
Максимально быстрая доставка в ближайший хирургический стационар. При наличии сочетанных повреждений наложение костюма «Каштан». На месте происшествия после быстрого диагностического осмотра необходимо срочно начинать инфузионную и обезболивающую терапию (наркотическими анальгетиками), седативную терапию и продолжать их при транспортировке (транспортировка в возвышенном положении). В условиях сельской местности тактика аналогична применяемой при ранении сердца.
РАНЕНИЯ ЛЁГКОГО
Ранения лёгкого весьма неоднородны по форме, локализации, глубине и объёму повреждения. Различают касательные (затрагивают поверхностную часть паренхимы), сквозные и слепые ранения. Раневой канал может быть узким, желобообразным (с небольшим разрушением лёгочной ткани и плевры) или широко зияющим без повреждения крупных бронхов или с их повреждением. Слепые ранения могут иметь различную глубину (от поверхностных до глубоких вплоть до корня лёгкого). Сквозные ранения встречаются также с различным по диаметру и форме раневым каналом. Раны, распространяющиеся на промежуточные зоны лёгких, более тяжелы, так как сопровождаются серьёзными разрушениями лёгочной ткани, нарушением целости бронхов и крупных сосудов, образованием гематом и воздушных полостей. Ранения прикорневой зоны часто сопровождаются повреждением крупных бронхов и сосудов с быстрой гибелью пострадавших. Следует отметить, что раны лёгкого производят всегда более устрашающее впечатление, чем это следует из сути повреждения. В патогенезе существенное значение имеют дыхательная недостаточность, кровопотеря и связанные с ней гемодинамические расстройства, газовый синдром, проявления гемо- и/или пневмоторакса (различных его видов).
КЛИНИЧЕСКАЯ КАРТИНА РАНЕНИЙ ЛЁГКОГО
Клиническая картина зависит от величины кровопотери и количества крови и газа, скопившихся в плевральной полости.
• Наличие раны в проекции лёгкого.
• Острая боль в груди.
• Острая одышка.
• Лёгочное кровотечение (или кровохарканье).
• Остро возникший кашель.
Проявления гемоторакса,выявляемые без аппаратных и инвазивных методов диагностики, могут быть следующими.
• Малый гемоторакс: минимальные нарушения сердечно-сосудистой и дыхательной системы, которые могут быть кратковременными.
• Средний гемоторакс: слабость, боль в груди, одышка, бледность кожных покровов, учащённое дыхание.
• Большой гемоторакс: выраженная слабость, сильная боль в груди, ярко выраженная одышка. Цианоз, бледность кожи, холодный пот, учащённое дыхание, малый частый пульс, падение АД.
Клиническая картина, связанная с дыхательными расстройствами, типична и определяется объёмом и характером пневмоторакса (открытого, клапанного).
ТАКТИКА ВРАЧА ИЛИ ФЕЛЬДШЕРА СМП
Оказание первой врачебной помощи типично (см. выше «Общие вопросы тактики врача "Скорой помощи " при ранениях груди»).
РАНЕНИЯ ПИЩЕВОДА
Повреждения пищевода, осложнённые перфорацией его стенки, — тяжёлая форма травмы верхних отделов пищеварительного канала. Изолированные ранения пищевода встречаются крайне редко.
Патогенез
При любых перфорирующих ранениях пищевода бывает определённая закономерность: непрерывное поступление через раневое отверстие из органа в клетчатку средостения воздуха, слюны, а в случае рвоты и желудочного содержимого приводит к развитию шока, сердечно-сосудистой и дыхательной недостаточности. Сопутствующий гемопневмоторакс утяжеляет состояние. В последующем очень быстро развивается гнилостный процесс.
КЛИНИЧЕСКАЯ КАРТИНА И ДИАГНОСТИКА
Клиническая картина весьма вариабельна и зависит от уровня и характера травмы. Локализация раны и клинические проявления позволяют заподозрить наличие ранения пищевода.
При повреждениях, шейного отдела пострадавшие жалуются на боли в этой области, усиливающиеся при глотании, дисфагию. Появляется подкожная эмфизема. Сравнительно быстро повышается температура тела. В раневом отверстии могут появляться слюна и частицы пищи.
Повреждения внутригрудного отдела пищевода отличаются значительной тяжестью. Пациенты заторможены, предъявляют жалобы на резкую постоянную боль в спине, позвоночнике или за грудиной.
При ранении нижней трети пищевода боль локализуется в надчревье, выражена слабость, ранний и быстрый подъём температуры до 38-39 °С. На шее и верхней половине туловища весьма часто появляется подкожная эмфизема.
Кожа цианотичная, холодная, влажная. Пульс частый, малого наполнения. АД снижено. Тоны сердца глухие, границы трудноопределимы. Дыхание частое, поверхностное.
ТАКТИКА ВРАЧА ИЛИ ФЕЛЬДШЕРА СМП
Тщательно собранный анамнез и характерные жалобы пациентов, а также локализация раны и относительно быстро нарастающая тяжесть состояния позволяют заподозрить ранение пищевода. Все пациенты требуют срочной госпитализации в стационар хирургического профиля. При госпитализации — обезболивание (возможно, ненаркотическими анальгетиками или препаратами типа трамадола) в сочетании с антигистаминными средствами. В ходе транспортировки целесообразно введение препаратов, направленных на лечение и профилактику острой сердечно-сосудистой и дыхательной недостаточности, проведение интенсивной инфузионной терапии.
ПОВРЕЖДЕНИЯ ЖИВОТА
В общей структуре механических повреждений мирного времени на долю ранений и травм органов живота приходится 4-5%, а в военных конфликтах — от 4 до 10%. Закрытые повреждения преобладают над открытыми (2:1).
Сложность диагностики повреждений живота обусловлена значительным увеличением числа сочетанных и множественных повреждений, поступлением пострадавших в состоянии алкогольного опьянение, шока и с другими причинами, что приводит к стёртой клинической картине. Эта патология сопровождается большим количеством осложнений (от 16 до 52%) и высокой летальностью (от 10 до 60%).
Стандартные методы обследования пациентов с ранениями и закрытой травмой живота (оценка гемодинамических показателей, лабораторных данных и клиническое обследование) позволяют поставить клинический диагноз «повреждение внутренних органов» только у 1/3 пострадавших. В остальных случаях у врачей возникают диагностические трудности и сомнения.
ЭТИОЛОГИЯ
В настоящее время принято различать ранения и закрытые поврежденияживота. Ранения живота могут быть огнестрельными и неогнестрельными. Огнестрельные ранения наносятся из огнестрельного оружия или возникают при взрывах (минно-взрывные ранения). Неогнестрельные ранения могут возникать при применении пневматического и холодного оружия, а также в результате воздействия на организм человека других случайных предметов при несчастных случаях в быту и на производстве (стекло, арматура и т.п.). Закрытые повреждения возникают при приложении к телу значительной кинетической энергии в результате дорожно-транспортных происшествий, падений с высоты и избиений.
КЛАССИФИКАЦИЯ И ТЕРМИНОЛОГИЯ
• По отношению к кожным покровам: закрытые, открытые.
• По объёму повреждения: изолированные, сочетанные.
• По количеству ран: одиночные, множественные.
• По характеру раневого канала: касательные, сквозные, слепые.
• По отношению к брюшине:
o непроникающие:
— с повреждением тканей брюшной стенки;
— внебрюшинным повреждением кишечника, почек, мочеточников, мочевого пузыря, поджелудочной железы;
o проникающие:
— без повреждения внутренних органов;
— с повреждением органов брюшной полости:
— паренхиматозных (печени, селезёнки);
— полых (желудка, кишечника, мочевого пузыря);
— с сочетанным повреждением полых и паренхиматозных органов;
— с повреждением органов забрюшинного пространства:
— паренхиматозных (поджелудочная железа, почки);
— полых органов (двенадцатиперстная кишка, ободочная кишка, мочеточник, мочевой пузырь);
— с повреждением органов брюшной полости и забрюшинного пространства.
• По виду ранящего оружия: огнестрельные, неогнестрельные.
Изолированной называют травму живота, при которой имеется одно повреждение. Травмы живота, при которых повреждается несколько органов брюшной полости (одним или несколькими ранящими снарядами), называют множественными. Травмы живота, при которых повреждения локализуются в нескольких областях тела (голова, шея, грудь, таз, позвоночник, конечности), называют сочетанными. Среди сочетанных ранений груди и живота (огнестрельных и неогнестрельных) выделяют торакоабдоминальные ранения, обязательный компонент которых — повреждение диафрагмы. Комбинированные травмы возникают при воздействии на организм человека нескольких повреждающих факторов (механический, термический и т.д.).
Среди огнестрельных ранений наибольшей тяжестью отличаются пулевые ранения, поскольку пули обладают значительно большей кинетической энергией, чем осколки. При минно-взрывных ранениях повреждения живота бывают двух видов, соответствуя двум поражающим факторам минно-взрывного ранения: а) осколочные ранения и б) закрытые повреждения органов брюшной полости в результате действия ударной волны. В большинстве случаев при проникающих ранениях живота повреждаются органы брюшной полости (внутренние органы) и редко — только париетальная брюшина, брыжейка, большой сальник.
КЛИНИЧЕСКАЯ КАРТИНА И ДИАГНОСТИКА РАНЕНИЙ ЖИВОТА
Клиническая картина ранений живота зависит от характера повреждения (проникающее или непроникающее ранение).
НЕПРОНИКАЮЩИЕ РАНЕНИЯ
Непроникающие ранения живота характеризуются удовлетворительным общим состоянием пациента. Местные изменения проявляются припухлостью, напряжением мышц, болезненностью в области раны. Ранения приводящие к образованию гематомы в предбрюшинной клетчатке, могут сопровождаться симптомами раздражения брюшины, что вынуждает исключать повреждения внутренних органов. Следует помнить, что при непроникающих огнестрельных ранениях под воздействием силы бокового удара могут происходить повреждения органов живота. Кроме того, при непроникающем характере ранения не исключается возможность прямого повреждения забрюшинно расположенных органов.
Постановка диагноза «непроникающее ранение живота» является весьма ответственной, так как от его достоверности зависит судьба пациента. Малейшие подозрения на наличие проникающего характера ранения требуют использования дополнительных методов диагностики.
Дата добавления: 2015-03-17; просмотров: 1552;
