РАНЕНИЯ СЕРДЦА
Ранение сердца — повреждение целостности сердца вследствие нанесённой травмы.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
Ранения сердца чаще всего связаны с колотыми и колото-резаными ранами, нанесёнными холодным оружием (кинжал, нож, «заточка» — в криминальной среде) или предметами быта (шило, отвёртка, столовая вилка, ножницы и др.), спортивным инвентарём (рапира). В числе причин ранений сердца значительное место занимают огнестрельные повреждения сердца. В редких случаях проникающее ранение сердца может быть получено при переломе грудины или ребра. Ятрогенные проникающие раны сердца бывают вызваны катетерами при катетеризации центральной вены, а также при эндоваскулярной дилатации венечных артерий. Необычными, но заслуживающими внимания причинами сердечных повреждений являются мигрирующие иглы булавки и другие предметы.
Частота ранений сердца в мирное время составляет от 9 до 15%. Летальность при ранениях сердца зависит от многих факторов (время эвакуации, характер оказания помощи на этапах, локализация повреждения, степень кровопотери величина гемоперикарда, характер ранения: проникающее или нет, комбинированное, сочетанное, колото-резаное или огнестрельное и др.). В мирное время летальность при ранениях сердца составляет от 16 до 27%. Примерно у 50% пострадавших ранение сердца и/или перикарда сопровождается ранением других органов груди и живота, что утяжеляет состояние.
Патофизиологические изменения в организме при ранении сердца обусловливаются наличием шока вследствие травмы и кровопотери, тампонады сердца из-за быстро развивающегося гемоперикарда, ишемических повреждений, сопровождающих геморрагию, а также специфическими нарушениями в результате повреждения непосредственно мышцы сердца и проводящих путей.
Шок при ранениях сердцабывает смешанного типа (болевой, гиповолемический, геморрагический, кардиогенный, травматический). В зависимости от превалирования того или иного механизма шока возникают патогенетические вариации, проявляющиеся в разнообразии клинических проявлений. При различных вариантах развития шока при травме сердца (его ранении) удельный вес различных патогенетических факторов может быть неодинаков. В части случаев потеря крови и плазмы может быть основным фактором декомпенсации функций, в других случаях эту роль играют ограничение и извращение функции раненого сердца, в третьих — ведущим фактором могут оказаться гиперреакции нейроэндокринной системы. Чаще всего, однако, все три фактора участвуют в начальных стадиях патогенеза шока вследствие ранения сердца в качестве синергистов. С кровопотерей при ранении сердца связаны волемические и гемодинамические нарушения, ведущие к резкому снижению сердечного выброса, относительному росту периферического сопротивления сосудов и понижению давления заклинивания. В результате кровотечения в полость перикарда может развиться тампонада сердца— острая сердечная недостаточность, обусловленная скоплением крови или другой среды (другой жидкости, воздуха) в полости перикарда. Тампонада ведёт, в свою очередь, к серьёзным нарушениям ритма сердца, гемодинамики, ишемии кардиомиоцитов.
КЛАССИФИКАЦИЯ
Общепринятой классификации ранений сердца до настоящего времени не существует. Ранения сердца делят на проникающие в полость сердца и непроникающие. Проникающие, в свою очередь, подразделяются на слепые и сквозные. Большое значение имеет локализация ранений по отношению к камерам сердца. Выделяют ранения левого желудочка (45-50% случаев), правого желудочка (36-45%), левого предсердия (10—20%) и правого предсердия (6-12%). В 4-5% случаев бывают множественные ранения сердца. Вместе с тем, существуют предложения по количественной оценке травмы сердца с точки зрения анатомической и физиологической степени тяжести с использованием индекса степени тяжести, предназначенного для повреждений сердца и груди (табл. 13-8).
1 Анатомическая классификация
Фактор органного риска: 5
2 Оценка степени тяжести повреждения
Таблица 13-8. Индекс тяжести проникающего повреждения сердца
(из Trauma /Eds D.V. Felicino, E.E. Moore, K..L. Mattox - Stamford, 1996)
| Степень тяжести | Описание повреждений |
| I | Тангенциальное, с вовлечением перикарда или эпикарда с миокардом без проникновения через эндокард |
| II | Одиночное повреждение одной из правых камер сердца |
| III | Множественные разрывы |
| IV | Повреждения нескольких камер, изолированное повреждение левого предсердия или желудочка |
| V | Повреждение венечного сосуда, большие внутрисердечные дефекты |
В таблице описан индекс риска (на основании факторов риска) и степени тяжести органных повреждений применительно к проникающим ранениям сердца. В «Индексе проникающей сердечной травмы» (PCTI) суммируются фактор риска органов (для сердца — 5) и оценка степени тяжести повреждения. Наличие сердечной тампонады вызывает физиологические нарушения, которые зачастую не пропорциональны анатомическим повреждениям. Поэтому дополнительно определяют так называемый «Физиологический индекс» (PI), в соответствии с которым на основании клинических признаков при поступлении (табл. 13-9) выделяют следующие группы пациентов: «фатальная» (PI составляет 20 баллов), «агональная» (с PI в 15 баллов), группа пациентов с «глубоким шоком» (10 баллов) и «стабильная» группа (5 баллов).
Таблица 13-9. Оценка степени тяжести пострадавших с ранением сердца
в зависимости от параметров жизненно важных функций
при доставке и поступлении в приёмное отделение стационара (классификация)
| Классификация | Клинические признаки |
| Смерть при поступлении | Отсутствие показателей жизненно важных функций при поступлении. Отсутствие признаков жизни на догоспитальном этапе |
| Фатальное состояние | Отсутствие показателей жизненно важных функций при поступлении, но их наличие при транспортировке в больницу |
| Агональное состояние | Полусознательное состояние, нитевидный пульс, отсутствие пальпируемого артериального давления, затруднённое дыхание. Наличие показателей жизненно важных функций при транспортировке в больницу |
| Глубокий шок | САД <80 мм рт.ст.; состояние тревоги |
| Стабильная группа | Относительно стабильные показатели жизненно важных функций |
Комитетом балльной оценки органных повреждений (OIS) Американской ассоциации хирургии травмы (AAST) предпринимается попытка создать более детализированную схему специально для ранений сердца. Отечественные учёные (Харьковский государственный университет им. А.Н. Каразина совместно с Харьковским НИИ общей и неотложной хирургии) предложили у пострадавших с ранением сердца определять индекс тяжести, исходя из балльной шкалы оценки клинических признаков (табл. 13-10) и следующих независимых параметров: I) срок доставки (X1); 2) уровень сознания (Х2); 3) частота дыхания (Х3); 4) артериальное давление (Х4); 5) центральное венозное давление (Х5); 6) рентгенологическая картина (Х6).
Таблица 13-10. Балльная шкала оценки клинических признаков
| Признак | Баллы | ||||
| Срок доставки, мин | 30-60 | 60-120 | Более 120 | ||
| ЧСС в минуту | 70-90 | 90-119 | 120- 139 или 60-70 | 140-160 или 50-60 | Не определяется или менее 50 |
| ЦВД, мм вод. ст. | 60-120 | 120-140 | 140-160 или 40-60 | 160-200 или 40 | Более 200 или менее 40 |
| Объём кровопотери, мл | 100-600 | 700-1400 | 1500-1900 | 2000 и более | |
| АД, мм рт.ст. | 120-140 | 90-120 | 80-90 | 70-80 | Менее 70 |
| ЧДД в минуту | 14-18 | 19-24 | 25-30 | 31-39 или 10-13 | 40 или реже 10 |
| Состояние сознания | Сохранно | Сохранено | Возбуждение или заторможенность | Спутано | Отсутствует |
ЦВД — центральное венозное давление.
Перечисленные параметры оценивают по пятибалльной ранговой шкале: 0 — признаки отсутствуют, 1 — лёгкая степень тяжести, 2 — средняя степень тяжести, 3 — тяжёлая, 4 — крайне тяжёлая степень.
Различные предложенные классификации направлены на то, чтобы учесть нарушения жизненно важных параметров и, предвидя патогенетические сдвиги в каждом конкретном случае, немедленно определить схему реанимационных мероприятий как при доставке (машина «Скорой помощи»), так и на последующих этапах оказания медицинской помощи.
КЛИНИЧЕСКАЯ КАРТИНА И ДИАГНОСТИКА
Некоторые пациенты с проникающими ранениями в область сердца имеют стабильную гемодинамику и находятся в полном сознании. При этом у таких пациентов возможно наличие скрытых потенциально опасных повреждений, в частности возможность отсроченной тампонады. Если пациент в бессознательном состоянии, с нестабильной гемодинамикой, особенно в случаях сочетанной травмы, от врача требуется особое внимание. Диагностике способствует наличие ряда признаков.
1. Наличие ранына передней или задней поверхности груди в области проекции сердца или рядом с ней позволяет заподозрить возможность ранения сердца (рис. 13-14). При локализации раны в эпигастральной области и направлении травмирующего удара снизу вверх раневой канал, проникая в брюшную полость, может идти далее через сухожильный центр диафрагмы в полость сердечной сорочки и также достигать верхушки сердца. Внеплевральный (а иногда и внебрюшинный) ход раневого канала сопровождается чрезвычайно скудной симптоматикой и, если нет отчётливой клинической картины тампонады сердца, диагноз может быть поставлен только во время первичной хирургической обработки раны живота.
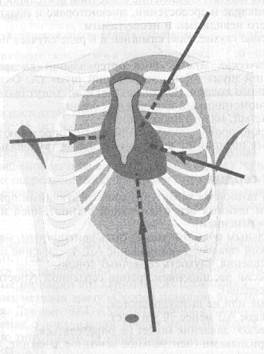
Рис. 13-14. Схема «опасной области» грудной клетки, в пределах которой возможны ранения сердца (по В.И. Бураковскому, Л.А. Бокерия,1989)
2. Помимо раны в проекции сердца, боли, наличия акта свершившейся травмы, в анамнезе пострадавших может иметь место кратковременная или более длительная потеря сознания (обморок, спутанное сознание). Приранениях сердца нередко встречается признак, описанный Н.И. Пироговым, — кратковременный обморок сразу после ранения и стойкое чувство страха.«Старые» врачи считали, что при возможном поражении передне-перегородочной области (при инфаркте, ранении) боли иррадиируют в обе верхние конечности. При этом субъективные признаки ранения сердца,обнаруживающиеся при осмотре, весьма разнообразны и во многом зависят от индивидуальности пострадавшего. Чаще преобладают резкая слабость (не всегда), боль в области сердца, «чувство страха» (признак Вольфа), «боязливое выражение лица» (Bircher), «предсердечная тоска» (Лизанти) и др. Однако эти признаки не являются патогномоничными.
3. При осмотре виден также цианоз, кожа бледная, холодный липкий пот. Выявляют и другие объективные признаки наличия ранения сердца.
o Иногда можно наблюдать выраженное в различной степени затруднение дыхания (ЧДД 30-40 в минуту).
o Границы сердца (их определению могут мешать подкожная эмфизема, гемо- и пневмоторакс) увеличены.
o Сердечный толчок. Ослабление сердечной деятельности, наличие крови в перикарде и средостении, пневмоторакс и подкожная эмфизема делают его невидимым и неощутимым.
o Тоны сердца глухие, едва слышны, а в ряде случаев не выслушиваются.
o Патологические шумы «шум артериальной аневризмы» (Lisanti), «журчащий шум» (Noll), «скребущий шум» (А. Окиншевич), «шум мельничного колеса» (Morel-Lavalle) и др. могут быть, но не являются патогномоничными для ранения сердца.
o Пульс частый, малого наполнения.
4. Клинические проявления ранений сердца определяются главным образом тремя позициями: наличием признаков тампонады, кровопотери и шока.
Тампонада сердца
Клинически тампонада характеризуется следующими признаками:
• набуханием шейных вен в сочетании с гипотонией и тупой травмой сердца или ранением;
• парадоксальным пульсом (может быть аритмичным, малым);
• классической триадой Бека (падение АД, увеличение центрального венозного давления, глухость сердечных тонов);
• при перкуссии расширением границ сердечной тупости (увеличен поперечник сердца);
• тоны слабые или не выслушиваются;
• систолическое АД менее 70 мм рт.ст.;
• диастолическое давление может не определяться;
• другими признаками (центральное венозное давление, эхографические и рентгенографические признаки представляются важными для врачей стационаров).
Внезапное скопление 200 мл жидкости в полости перикарда вызывает клиническую картину компрессии сердца, скопление около 500 мл приводит к его остановке[Васильев Ж.Х., 1989].
В клинической картине тампонады выделено 2 стадии [Вульф В.Н., 1986]:
• I стадия — АД на уровне 100-180 мм рт.ст., гемоперикард не более 250 мл;
• II стадия — АД менее 80 мм рт.ст., и это соответствует гемоперикарду более 250мл.
Дата добавления: 2015-03-17; просмотров: 3685;
