Лечение. Госпитализации с целью лечения подлежат пациенты:
ПОКАЗАНИЯ К ГОСПИТАЛИЗАЦИИ
Госпитализации с целью лечения подлежат пациенты:
• с повреждениями, возникшими вследствие падения при обмороке;
• при нарушениях ритма и проводимости, приведшими к развитию обморока;
• с синкопе, вероятно вызванным ишемией миокарда;
• с вторичными синкопальными состояниями при заболеваниях сердца и лёгких;
• с острой неврологической симптоматикой.
Госпитализации с целью уточнения диагноза подлежат пациенты:
• при подозрении на заболевание сердца, в том числе с изменениями на ЭКГ;
• при развитии синкопе во время физической нагрузки;
• с семейным анамнезом внезапной смерти;
• с аритмией или ощущением перебоев в работе сердца непосредственно перед обмороком;
• при развитии синкопе в положении лёжа;
• с рецидивирующими обмороками.
РЕКОМЕНДАЦИИ ДЛЯ ОСТАВЛЕННЫХ ДОМА БОЛЬНЫХ
• При ортостатических обмороках — постепенно переходить из горизонтального положения в вертикальное.
• При никтурических обмороках — ограничить приём алкоголя и мочиться сидя.
•При гипогликемических обмороках — контролировать концентрацию глюкозы в крови.
• При обмороке, обусловленном приёмом ЛС, — проконсультироваться у лечащего врача для коррекции проводимой терапии.
• При кардиогенных и церебральных обмороках необходимо лечить основное заболевание.
ЧАСТО ВСТРЕЧАЮЩИЕСЯ ОШИБКИ
• Назначение анальгетиков.
• Назначение спазмолитиков.
• Назначение антигистаминных средств.
ОБЩИЕ МЕРОПРИЯТИЯ
• Для обеспечения максимального притока крови к мозгу следует уложить пациента на спину, приподняв ноги или усадить, опустив его голову между коленями.
• Обеспечить свободное дыхание: развязать галстук, расстегнуть воротник.
• Брызнуть холодной водой на лицо.
• Открыть окно для увеличения притока воздуха.
• Оксигенотерапия.
• Контроль ЧСС, АД.
СПОСОБ ПРИМЕНЕНИЯ И ДОЗЫ ЛЕКАРСТВЕННЫХ СРЕДСТВ
• Средства с рефлекторным стимулирующим действием на дыхательный и сосудодвигательный центр: 10% водный раствор аммиака (нашатырный спирт): осторожно подносят небольшой кусок ваты или марли, смоченной раствором аммиака, к ноздрям пациента на 0,5—1 с (можно также использовать ампулу с оплёткой — при отламывании кончика ампулы ватно-марлевая оплётка пропитывается раствором).
• При значительном снижении АД
o Мидодрин (гутрон*) перорально по 5 мг (в таблетках или 14 капель 1% р-ра), максимальная доза — 30 мг/сут. Начало действия через 10 мин, максимальный эффект через 1—2 ч, продолжительность 3 ч. Допустимо в/м или в/в введение в дозе 5 мг. Противопоказан при феохромоцитоме, облитерирующих заболеваниях артерий, закрытоугольной глаукоме, гиперплазии предстательной железы (с задержкой мочи), механической обструкции мочевыводящих путей, тиреотоксикозе.
o Фенилэфрин (мезатон*) в/в медленно 0,1-0,5 мл 1% р-ра в 40 мл 0,9% р-ра натрия хлорида. Действие начинается сразу после внутривенного введения и продолжается в течение 5—20 мин. Противопоказан при фибрилляции желудочков, инфаркте миокарда, гиповолемии, феохромоцитоме, беременности, у детей до 15 лет.
• При брадикардии и остановке сердечной деятельности: атропин 0,5-1 мг в/в струйно, при необходимости через 5 мин введение повторяют до общей дозы 3 мг. Доза атропина менее 0,5 мг может парадоксально снизить ЧСС! При брадиаритмии по витальным показаниям противопоказаний нет. С осторожностью применяют при закрытоугольной глаукоме, тяжёлой сердечной недостаточности, ИБС, митральном стенозе, атонии кишечника, гиперплазии предстательной железы, почечной недостаточности, артериальной гипертензии, гипертиреозе, миастении, беременности.
•При гипогликемических обмороках (при обмороке более 20 сек ех juvantibus): 50 мл 40% р-ра глюкозы в/в (не более 120 мл из-за угрозы отёка головного мозга). Предварительно следует ввести 2 мл 5% тиамина (100 мг) для предупреждения потенциально смертельной острой энцефалопатии Гайе-Вернике, которая развивается вследствие дефицита витамина В1, усугубляющегося на фоне поступления больших доз глюкозы, особенно при алкогольном опьянении и длительном голодании.
• При обмороке на фоне судорожного припадка: диазепам в/в 10 мг в 10 мл 0,9% р-ра натрия хлорида, со скоростью не более 3 мл/мин (при большей скорости существует риск остановки дыхания). Допустимо ректальное введение раствора в дозе 0,2-0,5 мг/кг у взрослых и детей.
• При кардиогенных и церебральных обмороках проводят лечение основного заболевания.
• При остановке дыхания и/или кровообращения проводят сердечно-лёгочную реанимацию (см. статью «Сердечно-лёгочная реанимация у взрослых»).
ВЕГЕТАТИВНЫЕ КРИЗЫ
Вегетативные кризы, или панические атаки, — пароксизмальные эмоционально-аффективные состояния с полисистемными вегетативными симптомами, отличающиеся доброкачественным течением.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
В основе вегетативного криза лежит дисфункция гипоталамо-лимбико-ретикулярного комплекса.
Причины, провоцирующие панические атаки:
• психогенные — острые и хронические стрессы, в частности смерть близких, болезнь, развод, неприятности на работе и т.д.;
• дисгормональные — беременность, аборт, климакс, начало половой жизни, менструальный цикл и т.д.;
• физические и химические — чрезмерные физические нагрузки, переутомление, алкогольные эксцессы, метеотропные факторы, гиперинсоляция и т.д.
Патогенез панических атак включает в себя биологические и психогенные факторы (рис. 5-8).
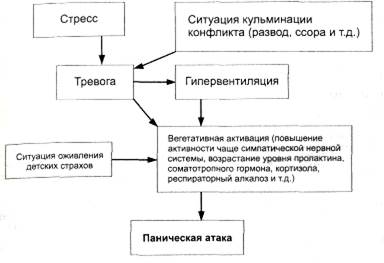
Рис. 5-8. Патогенез панических атак.
Классификация.На практике наиболее часто наблюдают вегетативно-сосудистые кризы, которые подразделяют на симпатико-адреналовые, вагоинсулярные (парасимпатические) и смешанные. Реже развиваются истероподобные (обморочно-тетанические), вестибулопатические, мигренеподобные и псевдоаддисонические кризы.
КЛИНИЧЕСКАЯ КАРТИНА
Вегетативные кризы (панические атаки) характеризуются спонтанным внезапным возникновением, достижением пика с течение короткого периода времени (10 мин), полисистемностью клинической картины (табл. 5-9). Панические атаки возникают в 2 раза чаще у молодых женщин.
• Симпатико-адреналовый криз характеризуются неприятными ощущениями в области грудной клетки и головы, подъёмом АД, тахикардией до 120-140 в минуту, ознобом, похолоданием и онемением конечностей, бледностью кожных покровов, мидриазом, экзофтальмом, ощущением страха, тревоги, сухостью во рту. Завершается приступ полиурией с выделением светлой мочи.
• Вагоинсулярный криз проявляется головокружением, ощущением удушья, тошнотой, снижением АД, иногда брадикардией, экстрасистолией, покраснением лица, гипергидрозом, слюнотечением, желудочно-кишечными дискинезиями.
• Смешанный криз имеет признаки симпатической и парасимпатической активации, которые возникают одновременно или следуют один за другим.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
Дифференциальную диагностику проводят со следующими заболеваниями (перечислены по частоте встречаемости).
• Гипертоническим кризом.
• Вестибулярным кризом.
• Пароксизмальной тахикардией.
• Гипогликемией.
• Истерическим припадком.
• Эпилептическим припадком.
• Нейрогенным обмороком.
СОВЕТЫ ПОЗВОНИВШЕМУ
• Создайте больному покой, разрешите ему занять удобное для себя положение.
• Постарайтесь успокоить больного.
• Найдите те препараты, которые больной принимает, и покажите их врачу или фельдшеру СМП.
• Не оставляйте больного без присмотра.
Дата добавления: 2015-03-17; просмотров: 1292;
