Нарушения атриовентрикулярной проводимости
Специализированная проводящая система сердца в нормальных условиях обеспечивает синхронное проведение каждого синусового импульса от предсердия к желудочкам. Нарушение проведения синусового импульса к желудочкам может быть предвестником развития блокады сердца, способной привести к обмороку или остановке сердца. Для того чтобы оценить клиническое значение выявленного нарушения проводимости, врач должен определить локализацию нарушения проводимости; риск прогрессирования данного расстройства вплоть до полной блокады; вероятность того, что вспомогательный ритм ускользания, исходящий из миокарда, расположенного дистальнее зоны блокады, будет электрофизиологически и гемодинамически стабилен. Последнее положение является, видимо, наиболее важным, поскольку именно ритм и стабильность подчиненного водителя ритма обусловливают те симптомы, которые возникают при блокаде сердца. Замещающий водитель ритма сердца при блокаде предсердно-желудочкового узла локализуется в системе предсердно-желудочкового пучка (Гиса); обычно ритм его сокращений стабильный, скорость—от 40 до 60 ударов в 1 мин. При этом продолжительность комплексов QRS не изменяется в том случае, если какие-либо дефекты внутрижелудочковой проводимости не возникли ранее. Напротив, при локализации замещающего водителя ритма в дистальной части системы Гиса—Пуркинье, обладающей более медленным собственным ритмом (от 25 до 40 ударов в 1 мин), продолжительность комплексов QRS увеличивается, и ритм при этом становится менее стабильным. Увеличение продолжительности комплексов QRS, как правило, всегда наблюдается при включении механизма ускользания и формирования замещающего водителя ритма в дистальной части системы Гиса—Пуркинье. Однако широкие комплексы QRS могут встречаться и в случае сочетания атриовентрикулярной блокады с ритмом ускользания, водитель ритма которого находится в проксимальной части предсердно-желудочкового пучка (Гиса). Следовательно, адекватно судить об уровне блокады только по морфологии комплексов QRS нельзя.
Этиология. Предсердно-желудочковый узел богато иннервирован как парасимпатическими, так и симпатическими нервами, что делает его чувствительным к изменениям вегетативного тонуса. Хроническая дисфункция председно-желудочкового узла обнаруживается у хорошо тренированных спортсменов, у которых повышен тонус блуждающего нерва. На атриовентрикулярную проводимость влияют также некоторые заболевания. К ним относятся такие острые патологические процессы, как инфаркт миокарда (в частности, нижний), коронарный спазм (чаще правой коронарной артерии), а также интоксикация препаратами наперстянки, избыточное введение блокаторов и блокаторов кальциевых каналов; такие острые инфекции, как вирусный миокардит, острая атака ревматизма, инфекционный мононуклеоз; болезнь Лайма, саркоидоз, амилоидоз, новообразования (особенно мезотелиома сердца). Атриовентрикулярная блокада может иметь и наследственную природу.
Два дегенеративных процесса обычно приводят к повреждению специализированной проводящей системы сердца и формированию атриовентрикулярной блокады, сопровождающейся блокадой ветви пучка Гиса (см. гл. 178). Это болезнь Лева, при которой кальцификация и склероз фиброзного скелета сердца часто охватывают клапан аорты и левый предсердно-желудочковый клапан аорты и левый предсердно-желудочковый (митральный) клапан, центральные фиброзные структуры и верхнюю часть межжелудочковой перегородки, и болезнь Ленегра, характеризующаяся первичным склеродегенеративным поражением собственно проводящей системы сердца, не захватывающим миокард и фиброзный скелет сердца. Эти два заболевания, вероятно, являются наиболее частыми причинами изолированной хронической блокады сердца у взрослых. Артериальная гипертензия, стеноз устья аорты и/или левого атриовентрикулярного отверстия (митральный стеноз) представляют собой специфические патологические состояния, которые либо ускоряют дегенерацию проводящей системы, либо вызывают ее кальцификацию и фиброзирование.
Атриовентрикулярная блокада I степени, или, правильнее, увеличение продолжительности атриовентрикулярного проведения импульсов, характеризуется длительностью интервала Р—R более 0,20 с. Поскольку величина интервала Р—R зависит от активности предсердного и предсердно-желудочкового узлов, а также системы Гиса —Пуркинье, замедление проведения импульсов в какой-либо одной или нескольких из указанных структур вызывает его удлинение. При сохранении нормальной формы комплекса QRS длительность интервала более 0,24 с практически всегда обусловлена замедлением проведения импульса в предсердно-желудочковом узле. Если комплекс QRS расширен, то причина замедления проведения импульса может локализоваться на любом из указанных выше уровней проводящей системы. Нахождение обструкции проведения импульса в системе Гиса—Пуркинье всегда сопровождается увеличением продолжительности комплекса QRS и интервала Р—R. Однако, как указывается ниже, точная локализация причины замедления проведения может быть установлена только с помощью регистрации внутрисердечных электрограмм.
Блокада сердца II степени (промежуточная атриовентрикулярная блокада) возникает в том случае, когда часть испускаемых импульсов не достигает желудочков. Атриовентрикулярная блокада типа Мобитца I, один из вариантов атриовентрикулярной блокады II степени (атриовентрикулярная блокада Венкебаха), характеризуется прогрессивным увеличением интервала Р—R прежде, чем проведение предсердного импульса станет невозможным (рис. 183-7, а). Продолжительность следующей затем паузы меньше, чем полной компенсаторной паузы, т. е. менее двух обычных синусовых интервалов. При этом величина интервала Р—R первого импульса меньше величины этого интервала у последнего предсердного импульса, после которого возникновение зубца Р блокируется. Этот тип блокады практически всегда является следствием нарушения проводимости на уровне предсердно-желудочкового узла и не сопровождается изменением ширины комплекса QRS. Чаще всего он встречается в виде транзиторного расстройства ритма сердца при инфаркте нижней стенки миокарда или при передозировке таких препаратов, как сердечные гликозиды, блокаторы, а иногда и антагонисты кальциевых каналов. Данный тип блокады можно наблюдать и у здоровых людей с повышенным тонусом блуждающего нерва. В редких случаях блокада Мобитца типа I может прогрессировать вплоть до полной блокады сердца. И даже если это происходит, то нарушение проводимости хорошо переносится пациентом, поскольку благодаря механизму ускользания в проксимальной части предсердно-желудочкового пучка (Гиса) обычно формируется подчиненный водитель ритма, обеспечивающий стабильный режим сердечных сокращений. В результате этого больные с атриовентрикулярной блокадой II степени типа Мобитца I, как правило, не требует интенсивной терапии. Режим лечения больного зависит от работы желудочков и тяжести симптомов. Если желудочковый ритм адекватен и не приводит к появлению у пациента клинических симптомов, то достаточно установить за ним наблюдение.
При атриовентрикулярной блокаде типа Мобитца II нарушение проводимости развивается внезапно, без предварительного изменения интервала Р—R (см. рис. 183-7,6). Подобная ситуация возникает как следствие поражения системы Гиса—Пуркинье и часто сопровождается расширением комплекса QRS. Очень важно своевременно распознать блокаду этого типа, поскольку она имеет тенденцию к прогрессированию вплоть до полной блокады сердца. Подчиненный водитель ритма, включающийся в нижних отделах системы Гиса—Пуркинье вследствие ускользания, обладает нестабильным, медленным ритмом. Вот почему в этом случае обязательна имплантация кардиостимулятора. Блокада типа Мобитца II может осложнить течение переднеперегородочного инфаркта миокарда, а также первичных или вторичных склеродегенеративных поражений или кальцификации фиброзного скелета сердца.
В случае блокады 2:1 внутрисердечные исследования помогут установить локализацию дефекта проведения возбуждения. Регистрация ЭКГ с поверхности тела при этом не позволяет идентифицировать типичные признаки блокады типа Мобитца I и II. В случае так называемой атриовентрикулярной блокады высокой степени встречаются периоды блокады двух или более последовательных зубцов Р. Независимо от того, на каком уровне формируется подчиненный водитель ритма, если ритм ускользания медленный и сопровождается появлением у пациента соответствующих симптомов, возникает необходимость установить электрокардиостимулятор.
Об атриовентрикулярной блокаде III степени говорят в тех случаях, когда ни один предсердный импульс не поступает к желудочкам. Если при ритме ускользания ширина комплекса QRS не изменена, а частота сердечных сокращений составляет 40—55 в 1 мин и имеет тенденцию увеличиваться под влиянием атропина или физической нагрузки, то можно предположить наличие блокады на уровне предсердно-желудочкового узла. Нарушение проводимости на уровне предсердно-желудочкового узла, как правило, носит врожденный характер (рис. 183-8). Если нарушение проводимости локализуется на уровне предсердно-желудочкового пучка (Гиса), то подчиненный водитель ритма обычно в меньшей степени реагирует на указанные воздействия. Если ритм ускользания не превышает 40 сокращений в 1 мин и сопровождается расширением комплексов QRS, то нарушение проводимости обычно локализуется на уровне или дистальнее предсердно-желудочкового пучка (Гиса). В этом случае в связи с нестабильностью ритма сердца также необходимо установление электрокардиостимулятора.
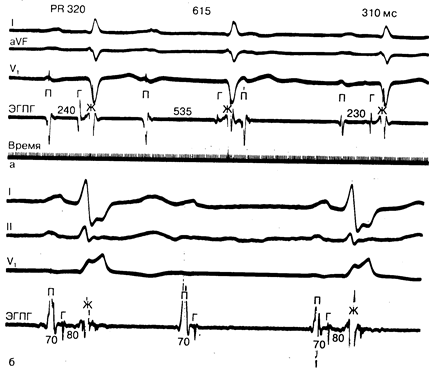
Рис.183-7. Тип блокады Мобитца. а — атриовентрикулярная блокада II степени типа Мобитца I. Регистрация внутрисердечных электрограмм свидетельствует о том, что причина увеличения продолжительности интервала Р—R (320, 615 мс) находится на уровне предсердно-желудочкового узла (ПГ 240, 535 мс соответственно). (Из Josephson and Seides); б—атриовентрикулярная блокада II степени типа Мобитца II. Внутрисердечная регистрация электрограмм указывает на то, что блокада локализуется ниже предсердно-желудочкового пучка (Гиса). Обозначения: ЭГПГ — электрограмма пучка Гиса; П — предсердие; Г — пучок Гиса; Ж — желудочек.
Атриовентрикулярная диссоциация. Атриовентрикулярная диссоциация возникает тогда, когда предсердия и желудочки имеют два различных водителя ритма. При этом наличие полной атриовентрикулярной блокады может не сопровождаться первичным нарушением проводимости. Атриовентрикулярная диссоциация, не связанная с блокадой сердца, может возникнуть при следующих обстоятельствах. Во-первых, при атриовентрикулярном узловом ритме, возникающем в ответ на тяжелую синусовую брадикардию. Если синусовый ритм сходен с ритмом ускользания, а зубцы Р возникают непосредственно перед комплексом QRS, наслаиваются на него или следуют за ним, то говорят о наличии изоритмической атриовентрикулярной диссоциации. В этом случае необходимо устранить причины синусовой брадикардии, т. е. прекратить прием дигиталиса, b-блокаторов или антагонистов кальция; ускорить синусовый ритм путем введения ваголитических препаратов; установить электрокардиостимулятор, если ритм ускользания редок и сопровождается появлением соответствующих симптомов. Во-вторых, атриовентрикулярная диссоциация может быть вызвана повышением активности подчиненного, узлового или желудочкового водителя ритма, который конкурирует с нормальным синусовым ритмом и часто даже превосходит его. Подобная ситуация получила название «замещающая антриовентрикулярная диссоциация». В этом случае быстрый ритм нижележащего водителя ритма, поступая ретроградно к предсердно-желудочковому узлу, бомбардирует его, приводя в состояние рефрактерности по отношению к нормальным синусовым импульсам. Такое нарушение антеградного проведения возбуждения является физиологическим ответом на обстоятельства, часто возникающие во время желудочковой тахикардии, при интоксикации препаратами наперстянки, ишемии и/или инфаркте миокарда или местном раздражении миокарда после операции на сердце. Ускоренный ритм следует корригировать либо путем назначения антиаритмических препаратов (см. гл. 184), либо отменяя препарат, вызвавший подобное нарушение, либо корригируя метаболические расстройства.
Использование данных внутрисердечной электрокардиографии для постановки диагноза и ведения больных. Основной вопрос, на который должен ответить врач, назначая лечение больному с нарушением атриовентрикулярной проводимости, — это вопрос о необходимости установления ему электрокардиостимулятора. В целом ряде случаев его решение зависит от результатов регистрации электрокардиограммы предсердно-желудочкового пучка (Гиса). Не вызывает сомнений положение о том, что всем больным с атриовентрикулярной блокадой II или III степени, сопровождающейся клиническими симптомами заболевания, показана электростимуляция миокарда. В связи с этим нет необходимости прибегать к электрофизиологическому исследованию подобных пациентов. Тем не менее в следующих случаях регистрация внутрисердечной ЭКГ необходима.
1. У лиц, подверженных обморокам и страдающих блокадой ножек предсердно-желудочкового пучка (Гиса), но не имеющих объективных подтверждений наличия атриовентрикулярной блокады. Получение у подобных больных данных о выраженном нарушении проводимости ниже предсердно-желудочкового пучка (Гиса), т. е. о величине интервала «пучок Гиса—миокард желудочков» более 80 мс, может служить показанием для установления электрокардиостимулятора. При величине этого интервала от 55 до 80 мс показания для проведения электростимуляции не являются абсолютными. Проведение электрофизиологического исследования в этой группе больных наиболее целесообразно, если величина интервала «пучок Гиса — миокард желудочков» остается в пределах нормы, менее 55 мс.
2. У пациентов с блокадой ветви предсердно-желудочкового пучка (Гиса) и атриовентрикулярной блокадой II степени. При появлении у них характерных клинических симптомов названных нарушений внутрисердечная регистрация электрокардиограммы позволяет определить, на каком уровне [предсердно-желудочковый узел, предсердно-желудочковый пучок (Гиса), ниже пучка Гиса или на нескольких уровнях одновременно] локализуется блокада проведения. На локализацию поражения ниже предсердно-желудочкового пучка (Гиса) указывают преходящая блокада одной из его ножек в сочетании с изменением величины интервала Р—R. Внутрисердечные исследования, выполненные в подобных случаях, свидетельствуют о том, что если у таких больных имеется нарушение проводимости, то оно почти всегда локализуется в системе Гиса—Пуркинье. Если обнаружена блокада ниже предсердно-желудочкового пучка (Гиса), сопровождающаяся бессимптомно протекающей атриовентрикулярной блокадой II степени, таким больным необходимо установить электрокардиостимулятор, так как у них велика вероятность развития атриовентрикулярной блокады высокой степени и появления клинических симптомов, в том числе и обмороков.

Рис.183-8. Атриовентрикулярная блокада III степени.
Имеет место полная блокада сердца с медленным ритмом ускользания и широкими комплексами. В этом случае обычно локализуется в предсердно-желудочковом пучке (Гиса). См. текст.
3. У пациентов с атриовентрикулярной блокадой III степени, протекающей бессимптомно. В подобном случае электрофизиологическое исследование помогает оценить стабильность работы узлового водителя ритма. Проведение электростимуляции у них показано в тех случаях, когда подчиненный водитель ритма, находящийся на уровне предсердно-желудочкового пучка (Гиса), не может обеспечить стабильной гемодинамики в условиях физической нагрузки, под влиянием атропина или изопротеренола, а также когда время восстановления узлового пейсмекера после стимуляции желудочков очень велико.
4. У пациентов с блокадой ножек пучка Гиса, в частности при бифасцикулярной блокаде (см. гл. 178). Регистрация внутрисердечных ЭКГ у них позволяет предсказать риск развития атриовентрикулярной блокады. Длительность интервала «пучок Гиса — миокард желудочков» более 80 мс еще не говорит об обязательном развитии впоследствии блокады на уровне предсердно-желудочкового пучка (Гиса). Однако у больных, у которых этот показатель предельно увеличен и превышает 100 мс, а также у тех, у кого преходящая блокада ножек предсердно-желудочкового пучка (Гиса) сопровождается колебанием значений интервала «пучок Гиса — миокард желудочков», полная атриовентрикулярная блокада развивается довольно часто. Все это обусловливает необходимость установления электрокардиостимулятора. Если блокада ниже предсердно-желудочкового пучка (Гиса), развивается при электростимуляции предсердий с частотой менее 150 ударов в 1 мин, если развивается блокада ниже пучка Гиса или интервал «пучок Гиса — миокард желудочков» увеличивается до 100 мс и более после внутривенного введения 1 г новокаинамида, это свидетельствует о высоком риске атриовентрикулярной блокады и необходимости установления электрокардиостимулятора.
Дата добавления: 2015-03-17; просмотров: 784;
