Изменения ЭЭГ при эпилепсии
Эпилептиформная активность объединяет определенные типы колебаний, характерные для пациентов, страдающих эпилепсией.
Спайк представляет собой резкий всплеск острой формы длительностью до 70 мс и амплитудой >100 мкВ. Спайки часто группируются в короткие или более длинные пачки, образуя феномен, носящий название «множественные спайки».
Острые волны по сути аналогичны спайкам, но имеют частотные характеристики ά-ритма.
Спайк-волна — это комплекс, возникающий от комбинации спайка с медленной волной и имеющий высокую амплитуду. Спайк-волны могут следовать сериями повторяющихся и почти идентичных стереотипов. Частота генерализованных пик-волновых комплексов более 3 Гц характерна для типичных абсансов, менее 3 Гц — для атипичных.
Острая—медленная волна представляет собой комплекс, который напоминает по форме спайк-волну, но имеет большую длительность и состоит из острой волны и следующей за ней медленной волны. Эти комплексы характерны для симптоматических форм эпилепсии.
На рис. 12 представлена ЭКоГ больного с опухолью височной доли мозга. Непосредственно с опухоли (отведения 1—2, 1—6, 2—7) регистрируются грубые растянутые медленные волны, чередующиеся с периодами биоэлектрического молчания; с окружающей опухоль мозговой ткани, отведения 2—3; 7—8; 3—8) — медленные волны меньшего периода и большей амплитуды.
При ряде заболеваний (эпилепсия) с целью получения более достоверной информации о локализации и структуре патологически измененной биоэлектрической активности мозга запись последней осуществляется с погруженных в глубинные структуры мозга электродов. В этом случае метод называется электросубкортикография (ЭСКоГ). Примеры электросубкор-тикограмм представлены на рис. 13 и рис. 14.

Рис. 13 демонстрирует эпилептическую активность, источником которой является гиппокамп и височная кора правого полушария с последующим включением миндалевидного ядра.
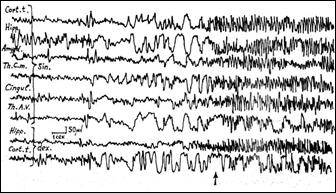
На рис. 14 эпилептическая активность носит генерализованный характер с одновременным включением в эпилептический разряд глубинных структур обоих полушарий мозга.
Вызванные потенциалы. Преимущества метода вызванных потенциалов по сравнению со спонтанной ЭЭГ заключаются в том, что они позволяют непосредственно выяснить, в какие образования мозга адресуются афферентные сигналы и какие системы мозга участвуют в их модуляции и обработке.
Он позволяет оценивать функциональное состояние образований мозга, связанных с проведением и обработкой афферентного сигнала определенной модальности в отличие от электроэнцефалограммы, дающей представление о функционировании мозга в целом как единой системы. Каждый из методов ВП имеет область применения. в которой он обладает максимальной информативностью: так например, зрительный ВП используют при поражении образований зрительного анализатора, длиннолатентный соматосенсорный ВП — при патологических процессах полушарной локализации и т.д. Кроме того, корковые вызванные потенциалы любой модальности позволяют оценить функциональное состояние структур лимбико-ретикулярного комплекса, поскольку отражают процесс обработки афферентного сигнала этими образованиями. Коротко-латентный соматосенсорный ВП применяют главным образом для диагностики нарушений проведения по спинному мозгу, для интраоперационного мониторинга.
Метод стволового акустического ВП (САВП) обладает определенной универсальностью, так как связан с проведением сигнала по слуховым стволовым путям и может быть использован в диагностических целях при поражениях мозга различной этиологии, сопровождающихся вовлечением в патологический процесс стволовых образований.
Эффективность использования метода вызванных потенциалов для оценки закономерностей функционирования нейронных популяций головного мозга в норме и в условиях патологии определяется существующими представлениями о генезе их составляющих. Они приобрели в последнее время не только научно-исследовательское, но и большое практическое значение в диагностике различной неврологической патологии.
Анализируются преимущественно временные параметры ответа (пиковая латентность отдельных компонентов, межпиковые интервалы).
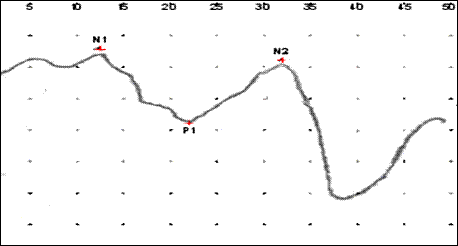
Рис. 15 Тригеминальные вызванные потенциалы во время приступа боли.
Эхоэнцефалография. Метод ультразвуковой эхоэнцефалографии (ЭхоЭГ) основан на использовании в диагностических целях ультразвуковых колебаний, которые способны распространяться в жидких, твердых и газообразных телах. При распространении ультразвуковых волн через черепные покровы, мозговое вещество и цереброспинальную жидкость имеет место их отражение на границе раздела сред с различными физическими свойствами. Отраженные ультразвуковые колебания регистрируются на экране эхоэнцефалографа в виде вертикальных импульсов — эхосигналов.
Методика исследования сводится к следующему. Ультразвуковой датчик прикладывается к поверхности головы в лобно-височной области, т. е. месте проекции III желудочка на боквую поверхность черепа. Перемещая датчик несколько кпереди или кзади от этой точки, можно получить отраженные сигналы от прозрачной перегородки, а также от эпифиза. Нормальная эхоэнцефалограмма состоит из трех основных эхо-сигналов: 1) начальное эхо, или начальный комплекс сигналов, отраженных от кожи, мягких тканей головы, костей черепа и твердой мозговой оболочки на стороне исследования; 2) срединное эхо, или М-эхо,—сигнал от срединных структур мозга (прозрачная перегородка, III желудочек, эпифиз); 3) конечное эхо, или конечный комплекс,— комплекс эхо-сигналов от твердой мозговой оболочки, внутренней и наружной костных пластинок черепа и мягких тканей головы противоположной исследованию стороны.
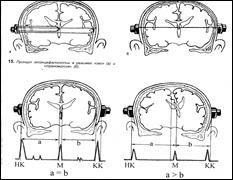
Рис. 16 . Схема расположения ультразвуковых электродов и методика исследования.
В норме М-эхо расположено на одинаковомрасстоянии от датчика при исследовании справа и слева. Наличие патологического объемного образования в одном из по полушарий мозга (опухоль, абсцесс, гематома), рубцово-атрофического процесса полушария мозга приводит к нарушению нормальных топографоанатомических соотношений в полости черепа и смещению срединных структур. В этом случае М-эхо на экране осциллографа смещается в сторону здорового полушария.
Эхоэнцефалография позволяет диагностировать гидроцефалию боковых и III желудочков. Наиболее достоверным признаком расширения III желудочка является расщепление М-эха на два эхо-сигнала, расстояние между которыми превышает 6—6,5 мм. Расширение боковых желудочков характеризуется появлением сигналов высокой амплитуды между начальным эхо и М-эхо и М-эхо и конечным эхо, отраженных от их медиальной и латеральной стенок.
Электромиография.
Электромиография (ЭМГ) — метод, позволяющий регистрировать токи, генерируемые самими мышцами. Данные, полученные с помощью метода ЭМГ, позволяют оценить функциональное состояние периферического нервно-мышечного прибора (клетки переднего рога спинного мозга, аксона, нервно-мышечного синапса, мышечного волокна) и уточнить в нем топику поражения. Потенциалы действия мышц записываются специальными устройствами, электромиографами, посредством игольчатых или поверхностных электродов в состояниях покоя или напряжения мышц.
Электромиограмма здорового человека в состоянии покоя характеризуется низкоамплитудными колебаниями, сменяющимися высоковольтной активностью при произвольном сокращении мышц. В случае поражения клеток передних рогов спинного мозга наступает урежение частоты колебаний, увеличение амплитуды с появлением фибрилляций и фасцикуляций. Поражение передних корешков или периферических нервов приводит к снижению амплитуды колебаний. В атрофированных мышцах и при полной дегенерации периферического мотонейрона потенциалы действия отсутствуют.
ЭМГ, таким образом, помогает объективно установить или исключить (например, при истерии) поражение периферического мотонейрона. Кроме того, с помощью ЭМГ можно зарегистрировать различные типы потенциалов, свойственные полиомиелиту, миастении, миотонии и некоторым другим заболеваниям.
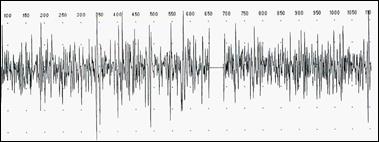
Рис. 17. Изменения ЭНМГ при миотонии Томсена.
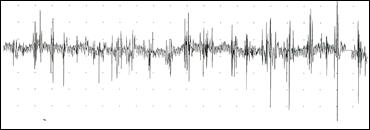
Рис. 18 спонтанная активность при синдроме БАС.
Дата добавления: 2015-01-13; просмотров: 5632;
