Неодонтогенные опухоли. В челюстных костях наблюдаются три вида доброкачественных опухолей остеобластического типа: остеома
В челюстных костях наблюдаются три вида доброкачественных опухолей остеобластического типа: остеома, остеоид-остеома и остеобластома.
Остеома — остеобластическая опухоль со стромой из остеоида, которая отличается от нормальной кости наличием небольших количеств как минерализованных, так и неминерализованных коллагеновых фибрилл. Костеобразо-вание и трансформация клеток принципиально не отличаются от нормальных. Остеомы представляют собой одиночную опухоль и построены из компактной или губчатой костной ткани или содержат одновременно слои губчатого и компактного костного вещества. Клиническое течение этих новообразований благоприятное, они растут медленно и в части случаев перестают увеличиваться, достигнув определенных размеров. Как и многие другие доброкачественные опухоли, остеомы имеют периоды биологической активности, которые характеризуются более быстрым увеличением их объема. Большая их часть проявляет биологическую активность в пубертатном периоде и выявляется именно в это время.
| ГЛАВА 8 |
|
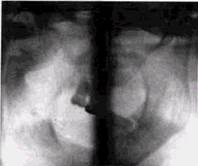
| Рис. 8.11. Остеома правого мыщелкового отростка нижней челюсти |
|
Остеомы чаще располага ются на нижней челюсти. Губчатые остеомы имеют обычно правильную шаро видную форму и равномер ный структурный рисунок, который может оказаться продолжением структурного рисунка челюстной кости (рис. 8.11). Наружной гра ницей опухоли является тонкая непрерывающаяся кортикальная пластинка, которая является также продолжением кортикальной пластинки челюстной кости. Остеомы нижней челюсти обычно располагаются на язычной поверхности кости в зоне премоляров и моляров или на вестибулярной поверхности в зоне нижнечелюстного угла. На нижней челюсти встречаются и остеомы, построенные по типу компактной кости. Для них характерно наличие широкого основания или относительно широкой ножки. Компактные внутрико- стные остеомы четко отгра ничены от здоровой ткани и гистологически имеют оди наково часто хаотичный и правильный рисунок кост ных балок. Рентгенологиче ски их трудно отличить от внутрикостных склеротиче ских очагов. Основой диф ференциальной диагностики является отсутствие у оча гов остеосклероза четкого отграничения от здоровой ткани. При гистологическом исследовании в остеомах не выявляется каких-либо при знаков воспаления. Эбурне-
Боль^ грибовидная остеома ИруЮЩИё ОСТСОМЫ МОГуТ в правой верхнечелюстной пазухе быть МНОГОЧИСЛСННЫМИ И
РЕНТГЕНОЛОГИЧЕСКИЕ ПРОЯВЛЕНИЯ ОПУХОЛЕЙ
входить в синдром Гарднера, сочетающего множественные остеомы, десмоидные кожные и подкожные доброкачественные опухоли и полипоз толстой кишки.
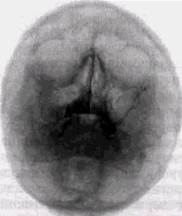
На верхней челюсти остеомы обычно обнаруживаются при их расположении в верхнечелюстной пазухе. Они имеют ножку разной ширины, шаровидную форму, губчатое строение (рис. 8.12). Помимо верхнечелюстной, остеомы локализуются и в других придаточных пазухах или полости носа. Исходя из стенок пазух, они могут вызывать смещение глазного яблока и ряд функциональных нарушений. Остеомы, растущие в полость носа или орбиты, нередко имеют строение компактной кости и рентгенологически выявляются в виде однородной бесструктурной костной массы. В краевых отделах челюстей, особенно в области верхнечелюстного бугра, могут наблюдаться остеомы, имеющие относительно неширокую ножку, происходящие из коркового вещества.
При отличии компактныхостеом от гиперостозов другого происхождения следует учитывать динамику рентгенологических изменений.Это особенно необходимо прирасположении участков уплотненияв покровных костяхчерепа, где их следует дифференцировать отостеобласти-ческих метастазов. Остеомы подлежат хирургическому лечению в тех случаях, когда они сдавливают исмещаютжизненно важные органы.
Хондрома. В черепе исходным пунктом хондром являются островки хрящевой ткани в синхондрозах основания и швах, остатки меккелева хряща. Существует теория, согласно которой источником энхондром могут быть зоны костеобразования. W. Levy и соавт. (1966) рассматривают хондромы как гамартомы, не являющиеся истинными опухолями, и по гистологическим данным выделяют единственную истинную опухоль — фибромиксоидную хондрому.
По данным А. А. Колесова (1970), хондромы составляют не более 1,3% опухолей челюстных костей. Они растут медленно, но иногда содержат участки инвазивного роста и рецидивируют при нерадикальном удалении. Пик развития хондром приходится на 25-45 лет. В соответствии с локализацией их разделяют на энхондромы и экхондромы. Энхондромы встречаются в любом возрасте, в 2 раза чаще
| ГЛАВА 8 |
у мужчин. На верхней челюсти они могут исходить из хрящей и раковин носа. Эти две опухоли различаются тем, что при их формировании развитие большей части образующих их клеток останавливается на разных уровнях созревания.
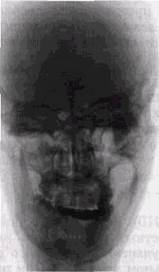
Остеохондромы. По макроскопическим проявлениям имеют много общего с остеомами. Хрящевой покров часто располагается в виде шапочки вокруг костного массива опухоли. Иногда тяжи костной ткани веерообразной формы чередуются с прослойками хрящевой ткани (рис. 8.13). Остеохондромы обычно располагаются в пазухах или вблизи основания черепа, генетически связаны с остатками хрящевого примордиального черепа. А. А. Колосов разделяет Остеохондромы, как и хондромы, на центрально и периферически расположенные.
|
Первичные опухоли этого строения, по его данным, встречаются преимущественно у лиц моложе 30 лет, обладают большой вариабельностью строения и характера роста. Оставаясь доброкачественными, они могут в силу своей локализации вызывать функциональные нарушения, давить на жизненно важные нервные и сосудистые стволы, а проникая в полость черепа — и на ямку турецкого седла.
Остеохондромы, как и хондромы, обладают довольно высоким потенциалом озлокачествления.
Толчком к изменению характера роста может явиться травма или нерадикальная операция. Начало процесса малигнизации не имеет рентгенологических проявлений. Озлокачествление нередко проходит стадию ослизнения соединительной ткани, т. е.
остеох^ндрома левого стадию остеохондромиксо-мыщелкового отростка мы. При этом, как указывает
РЕНТГЕНОЛОГИЧЕСКИЕ ПРОЯВЛЕНИЯ ОПУХОЛЕЙ

|
А. А. Колосов, более обызвествленные опухоли могут оказаться более злокачественными. Разнообразие гистологического строения опухоли в разных отделах создает предпосылки к спорному толкованию процесса озлокачествления. Ряд авторов [Покровский С. А., 1960; Лагунова И. Г., 1962;
Лихтенштейн Е. А., 1964] указывают, что в их наблюдениях так называемые озлокачествленные хондромы и остеохонд-ромы с самого начала были медленно растущими злокачественными новообразованиями.
Остеоид-остеома. В челюстных костях данный вид опухоли встречается редко. L. Lichtenstein, впервые описавший эту опухоль в 1965 г., характеризовал ее как маленький округлый очажок, состоящий из остеоидных трабе-кул, богато васкуляризированный изнутри и окруженный пластами соединительной ткани. Обычно опухоль располагается близко к корковому веществу и вызывает резкую болезненность, обусловленную обильным отложением в ее ткани салицилатов. Развивается чаще у лиц молодого возраста.
Рентгенологическая картина характеризуется наличием небольшого плотного очажка, окруженного полосой просветления, который, в свою очередь, может переходить в интенсивный склеротический ободок (рис. 8.14). Опухоль чаще располагается на нижней челюсти в области премо-ляров и моляров.
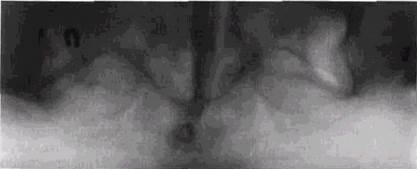
Рис. 8.14. Остеоид-остеома альвеолярного отростка верхней челюсти
| ГЛАВА 8 |
Фибромы (оссифицирующие фибромы). В классификации ВОЗ фибромы челюстных костей выделяются как одна из форм новообразования, хотя иногда ее причисляют к одному из типов монооссальной фиброзной дисплазии. Фибромы построены из пучков веретенообразно-клеточной соединительной ткани, часть которой может метапластически превращаться в волокнистую кость. Правильно сформированный костный мозг и сосудистая сеть отсутствуют. Фибромы располагаются в челюстных костях центрально или периферически, обладают экспансивным ростом, вызывают смещение зубов и нижнечелюстного канала. Кортикальные костные пластинки в зоне опухоли резко истончаются, мягкие ткани не изменяются. От здоровой костной ткани фиброма отграничивается четким кортикальным ободком, в просвете опухоли обычно формируются единичные мелкие обызвествления.
Образования имеют различную локализацию, в том числе в верхнечелюстном бугре. Плотные включения в фиброме могут иметь строение цементиклей.
|
Фибромы чаще наблюдаются у детей, преимущественно (75 %) у девочек, растут медленно и могут достигать больших размеров, вызывая увеличение объема пораженного отдела. Болезненностью или изменениями общего состояния организма они не сопровождаются.
Начальным рентгенологическим проявлением служит образование в костной ткани округлого очага разрежения правильной геометрической формы. Обычно он расположен в центральных отделах нижней челюсти или в области челюстного угла. По мере увеличения зона разрежения приобретает овальную форму и вытягивается вдоль
^"ибй; в области ветви длинной оси альвеолярного нижней челюсти слева отростка. На ранних этапах
РЕНТГЕНОЛОГИЧЕСКИЕ ПРОЯВЛЕНИЯ ОПУХОЛЕЙ
развития полость фибромы включений не содержит. К началу пубертатного периода рост опухоли часто приостанавливается. Фибромам челюстных костей свойственно субпе-риостальное расположение (рис. 8.15).
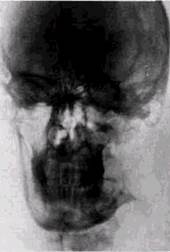
Десмопластические бластомы (псаммомы и десмо-бластомы). Эти опухоли относятся к группе доброкачественных остеогенных образований [Makek M., 1983]. Образования этого гистологического строения располагаются на верхней челюсти, в придаточных пазухах, в области глазницы, височной и теменной костей, на нижней челюсти [Makek M., Sailer H., 1985]. В зависимости от локализации их клинические проявления различны: диплопия, экзофтальм, птоз век, нарушения носового дыхания и т. д. В старшем детском и подростковом возрасте одинаково часто поражаются лица обоего пола. Хотя опухоли этого типа не являются злокачественными новообразованиями, при недостаточно радикальных операциях они всегда рецидивиру-ют. Если опухоль располагается в мягких тканях, то она не всегда прорастает кость, но может вызывать костные деформации и атрофию от давления. Изредка в челюстных костях опухоли исходят из периодонта и имеют кистоподобные просветления вблизи корней. В верхнечелюстной пазухе они создают интенсивные затемнения высокой плотности с наличием множества включений и кортикальной костной капсулой по периферии. Иногда образования напоминают аневризматическую костную кисту (рис. 8.16).
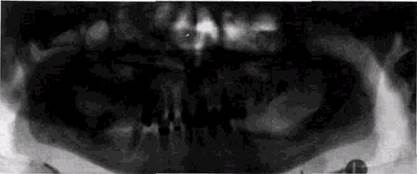
Рис. 8.16. Десмопластическая бластома
| ГЛАВА 8 |
|
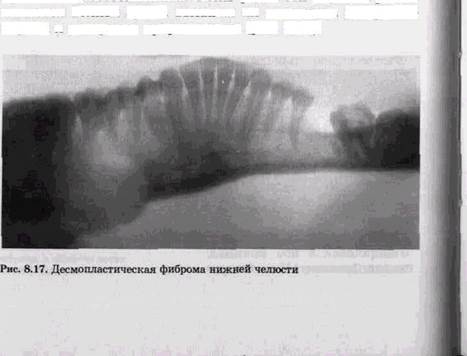
Часто к моменту выявления опухоли обнаруживается та или иная степень изменения кортикальной пластинки. Сначала она разволокняется и становится несколько утолщенной, затем неравномерно истончается и исчезает. Вследствие реактивного костеобразования по периферии возникают реактивные шипообразные костные напластования, которые напоминают периостальный «козырек». Они принимают причудливую форму, появляются в ткани растущей опухоли на значительном удалении от кости. Опухоль часто определяется за пределами нижней челюсти, но не всегда деформирует ее. Реже нижнечелюстная кость увеличивается, как бы вздувается. В этих случаях опухоль вызывает большие разрушения в челюсти, определяемые как рентгенопрозрачные кистоподобные зоны, окруженные мощными кортикальными ободками. Рентгенологическая картина десмопластиче-ских фибром имеет специфические проявления. В начальных фазах поражение представлено очагом деструкции кистоподобного характера, но без четких границ. В центре зоны деструкции могут наблюдаться островки минерализации и псаммомные тельца, тяжи новообразованной костной ткани, а также псевдокисты, окруженные кортикальными стенками. Рецидивные опухоли часто создают на рентгенограммах картину реактивного склероза, напоминающую проявления остеомиелита. Очень редко эти опухоли располагаются вблизи зубов, вызывая их смещение, резорбцию корней и ускорение прорезывания (рис. 8.17).
РЕНТГЕНОЛОГИЧЕСКИЕ ПРОЯВЛЕНИЯ ОПУХОЛЕЙ
Дифференциальная диагностика десмоидных фибром сложна. Их следует отличать от саркомы и воспалительных процессов. Почти половине больных ошибочно ставится диагноз остеогенной саркомы. Ориентиром для дифференциальной диагностики при десмопластических фибромах является отсутствие болей, в том числе при пальпации, инфильтрующего характера роста, очаговость рентгенологически выявляемых зон остеолиза или атрофии костной ткани. Процессы остеогенеза при остеогенной саркоме выражены ярче. Большие десмопластические фибромы всегда хорошо контурируются в мягких тканях, чего никогда не бывает при саркоме. Вместе с тем окончательное разграничение этих заболеваний проводится после гистологического исследования тканей.
Сосудистые новообразования. По данным С. А. Хол-дина (1934), в челюстно-лицевой области располагается 70 % гемангиом. Природа этих опухолей окончательно не установлена. Наряду с представлениями о них как об истинных доброкачественных опухолях, многие авторы отмечают несомненную связь гемангиом с пороком формирования сосудистой системы. Об этом свидетельствует частота множественных поражений, сочетание гемангиом с другими пороками формирования тканей, тесная связь увеличения размеров с периодами роста организма [Холдин С. А., 1934; Варшавский Л. О., 1954; Давыдовский И. В., I960]. Гемангиомы встречаются у лиц любого возраста, почти с одинаковой частотой у мужчин и женщин. В черепе они чаще всего локализуются на нижней челюсти, в зоне глазницы, малых крыльях основной кости и альвеолярном отростке верхней челюсти. Ю. И. Воробьев и соавт. (1963) отмечают частоту расположения внутрикостных гемангиом на нижней челюсти.
По гистологическому строению гемангиомы принято делить на капиллярные (простые), рацимозные (ветвистые, артериальные и венозные) и кавернозные. Наряду с этим целесообразно различать стадии существования гемангиом:
стадию обильного развития сосудов, кистозную трансформацию и склеротическую стадию с оссификацией. Каждая стадия имеет своеобразные рентгенологические проявления. Опухоли разделяют также на три типа по локализа-
| ГЛАВА 8 |
ции: расположенные в кости, мягких тканях и имеющие смешанную локализацию.
Костные гемангиомы являются наиболее редкой формой. Обычно они кавернозные или капиллярные и макроскопически представляют собой большое число полостей, выстланных эндотелием или заполненных кровью. К костным опухолям могут быть причислены только те формы гемангиом, которые исходят из элементов костного мозга. В зоне их расположения наблюдается остеокластическое рассасывание части губчатой кости и реактивно возникают новые, более мощные костные балки, но в меньшем количестве, чем в норме. Фиброзной капсулы опухоль не имеет, но контуры ее довольно четкие, кортикальные пластинки истончаются. Кровяные синусы опухоли тесно сообщаются с капиллярами губчатой кости. Костная геман-гиома является доброкачественной опухолью, несмотря на склонность разрушать кость в процессе роста; она представляет собой большую опасность как источник профуз-ного кровотечения. Своевременно не распознанные внутри-костные гемангиомы челюстных костей могут вызвать тяжелое осложнение при хирургических манипуляциях в пределах зубного ряда, причем в 60% случаев возникают смертельные кровотечения.
Костные гемангиомы растут медленно, поэтому только большие образования приводят к припухлости на лице и привлекают внимание больного. В большинстве случаев гемангиома обнаруживается по другим признакам (локальная кровоточивость десны, расшатывание и выпадение зубов, ощущение пульсации в челюсти). Опухоль может быть выявлена случайно при рентгенологическом исследовании по другому поводу.
Рентгенологические проявления костных гемангиом различны. В нижней челюсти могут наблюдаться изменения, сходные с рентгенологической картиной гемангиом позвоночника: перестройка структуры губчатой ткани с появлением мелкой ячеистости и резким утолщением, гипертрофией отдельных, преимущественно горизонтально направленных костных балок (рис. 8.18). На этом фоне выявляются мелкие полости или очаги деструкции с нечеткими контурами. При расположении опухоли вблизи коркового слоя последний исчезает, и опухоль выходит за пределы
РЕНТГЕНОЛОГИЧЕСКИЕ ПРОЯВЛЕНИЯ ОПУХОЛЕЙ
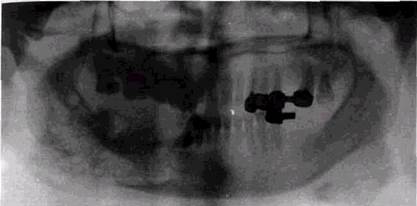
Рис 8 18 Внугрикостная гемангиома нижней челюсти
костной ткани. Реже характерная перестройка костной структуры отсутствует, а отмечаются мелкие деструктивные полости, что чаще наблюдается при расположении опухоли на верхней челюсти. Часто обнаруживается затемнение верхнечелюстной пазухи на стороне поражения вследствие сосудистых образований или отечности слизистой оболочки. Зубы или зачатки в зоне образования смещаются. Гемангиомы могут проявляться также одиночными или множественными кистозными просветлениями, на фоне которых иногда видны радиально сходящиеся к центру грубые трабе-кулы.
Рентгенологическая дифференциальная диагностика затруднена в тех случаях, когда костная гемангиома проявляется большим солитарным очагом деструкции и имеет неровные и не совсем четкие контуры.
Ангиография позволяет уточнить характер и протяженность новообразования.
Гемангиомы мягких тканей лица и смешанные поражения нелегко распознаются рентгенологически. Располагаясь в непосредственной близости к костным массивам, они часто приводят к изменению размеров некоторых костей вследствие нарушения кровоснабжения и к перестройке костной структуры. При макрогнатии нарушается смыкание челюстных костей и возникает открытый прикус. Грубые характерные изменения трабекулярного рисунка кос-
| ГЛАВА 8 |
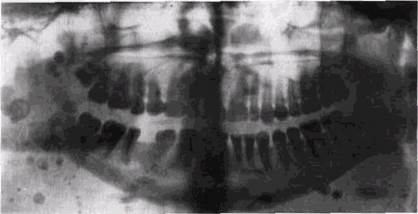
Рис 8.19. Гемангиома мягких тканей щеки справа. Множественные флебо литы в толще образования. Правая половина нижней челюсти удлинена
ти свидетельствуют о наличии внутрикостных сосудистых изменений. На стороне опухоли можно также обнаружить гиперплазию носовых раковин и утолщение слизистой оболочки верхнечелюстной пазухи. В некоторых случаях выявляются атрофия и истончение соседних с гемангиомой участков кости от давления опухоли. В уз случаев геман-гиоматозных мягкотканных поражений выявляются фле-болиты (рис. 8.19). Как указывают К.Коларж и соавт. (1963), наличие их свидетельствует о пороке сосудов. Фле-болиты, расположенные вблизи кости, могут оказывать раздражающее действие на периост, вызывая гиперплазию какого-либо костного отдела, а иногда являются источником упорной невралгии. Происхождение их точно не известно: их рассматривают как следствие обызвествления тромбов, расположенных в расширенных сосудах, или связывают с травмой.
И.Г.Лагунова (1958), Ф.И.Лапидус и С.А.Покровский (1962), Е. Л. Подлящук и Т. Т. Храмцова (1968) показали, что гемангиомы мягких тканей вызывают усиление роста отдельных костей черепа с частичным гигантизмом, даже если они расположены на расстоянии от костных массивов.
Особенно резко ускоряется рост нижней челюсти при
РЕНТГЕНОЛОГИЧЕСКИЕ ПРОЯВЛЕНИЯ ОПУХОЛЕЙ
артериовенозных шунтах вблизи этой кости. В этих случаях на рентгенограммах видны изменения костной структуры в виде разволокнения коркового слоя, расширения сосудистых каналов, изменения трабекулярного рисунка.
Различные формы гемангиом составляют около 14 % новообразований у детей [Рогинский В. В., 1980]. Смешанные гемангиомы в детском возрасте имеют тенденцию к медленному росту, а мягкотканные отличаются бурным развитием. Рентгенологические проявления сосудистых поражений в детском возрасте принципиально те же, что и у взрослых.
Остеокластома (по классификации ВОЗ, 1983). Описывается под различными названиями: гигантоклеточная опухоль, гигантоклеточная репаративная гранулема и т. д.
Разнообразие терминов отражает различные представления о природе опухоли. Большинство авторов [Вахурки-наА.В., 1958; Русаков А. В., 1959; Виноградова Т.П., 1962; Климова М.К., 1971; Старенькова Т. В., 1962; Коле-сов А. А., 1965; Lucas R., 1962, и др.] относят опухоль к истинным новообразованиям, а многие рассматривают ее либо как репаративную гранулему [Bhaskar S., 1963;
Jones M., 1965; Vogel V., 1970; Walker H., 19 70], либо как проявление фиброзной дистрофии [Макиенко М.А., 1955; Вайсблат И.П., 1965]. Разные представления о природе остеокластомы поддерживались полиморфизмом морфологической характеристики и ее клинических проявлений. Действительно, в ряде случаев опухоль по гистологической структуре тканей имеет сходство с картиной фиброзной остеодистрофии. Жировая ткань и кроветворные клеточные элементы костного мозга в зоне поражения замещаются фиброзной стремой и лимфоидными элементами с большим количеством многоядерных гигантских клеток, генетическая связь которых с остеокластами и позволила А. В. Русакову назвать опухоль остеобластокласто-мой. Образование обычно богато васкуляризовано, имеет склонность к кровоизлияниям и на разрезе имеет разные оттенки бурого цвета, почему иногда и называется бурой опухолью. Ткань образования богата не только дистрофическими, но и репаративными элементами.
В настоящее время к остеокластомам относятне толькоистинные внутрикостные опухоли и внутрикостныегиган-
| ГЛАВА 8 |
токлеточные репаративные гранулемы, но и гигантокле-точные мягкотканные образования полости рта — эпули-ды. В большинстве случаев костные изменения отсутствуют либо выражаются в краевых узурах у основания мягкотканных опухолей.
|
Остеокластомы являются одной из наиболее частых нео-донтогенных опухолей челюстных костей и составляют около 11 % новообразований челюстно-лицевой области. При этом остеокластомы нижней челюсти, которые преобладают количественно, являются самым частым поражением этого типа в скелете (10 % остеокластом). Около 60 % образований обнаруживается в возрасте 10-30 лет, чаще у женщин. Клинические проявления их нехарактерны (увеличение и деформация какого-либо участка челюсти, конвергенция и расшатывание зубов). Утолщение пораженной зоны при остеокластомах достигает больших степеней и превышает вздутие челюстей при амелобласто-мах и кистах. Кожа в зоне поражения не изменяется. При пальпации могут отмечаться легкая болезненность и пергаментный хруст. Самопроизвольно возникающие боли обычно отсутствуют.
Данные рентгенологического исследования при остеокластомах не менее ценны, чем результаты гистологического изучения препаратов, и значительная часть опухолей этого типа диагностируется без труда. По рентгенологическим проявлениям различают три типа образований: ячеистую, кистозную и литическую. Наиболее характерную рентгенологическую картину дает ячеистая форма опухоли, для которой типично большое вздутие пори 820 раженного отдела, резкое
Ячеистая форма остеокластомы ИСТОНЧёНИе КОрТИКВЛЬНЫХ
РЕНТГЕНОЛОГИЧЕСКИЕ ПРОЯВЛЕНИЯ ОПУХОЛЕЙ
пластинок. Отдельные ячейки имеют небольшие размеры, число их очень велико, вследствие чего опухоль напоминает нагромождение пузырьков мыльной пены (рис. 8.20). Ячеистая форма опухоли отличается относительно медленным ростом и наблюдается обычно у лиц старшего возраста. Перегородки между ячейками могут быть полными и неполными, контуры образования довольно четкие, но полицикличные. Эта полицикличность в значительной степени превышает таковую при амелобластоме и кистах. Нормальная костная ткань или регенераторные изменения в зоне новообразования отсутствуют. Кортикальные костные пластинки истончаются до такой степени, что кажутся рассосавшимися. Вздутие челюсти происходит в направлении, перпендикулярном длинной оси в соответствующем отделе, поэтому для его выявления часто необходимы снимки в аксиальной проекции. Прозрачность тени ячеистой остеокластомы довольно равномерна, но меньше, чем у амелобла-стомы или кисты. Корни зубов, находящиеся в зоне поражения, никогда не раздвигаются, но почти всегда рассасываются, узурируются, что более всего характерно именно для этой опухоли.
Кистозная форма характеризуется существенным увеличением пораженного отдела челюсти и более быстрым ростом, в половине случаев сопровождаетсяболями.
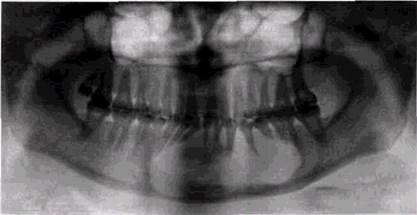
Рис 8 21 Кистозная форма остеок даст омы. Резорбция корней многих зубов
| ГЛАВА 8 |
По рентгенологическим проявлениям опухоль напоминает кисту, имеет округлую или овальную форму, четкие границы. При небольших размерах образования кортикальная пластинка не истончается. Большие кистозные остео-кластомы часто выбухают в язычную сторону, могут быть окружены довольно толстыми склеротическими ободками и могут вызывать резкое истончение кортикальных пластинок (рис. 8.21).
Значительно реже встречается литическая форма остеокластом, которая представляет большие диагностические трудности. Этой форме присущи расположение в участках кости, соседних с кортикальной пластинкой, и распространение не изнутри кнаружи, а в обратном направлении (рис. 8.22).
На рентгенограммах она проявляется краевым однородным дефектом костной ткани, иногда имеющим блюдцеоб-разную форму. Кортикальная пластинка часто сохраняется в виде выбухающей тонкой скорлупы. При разрушении кортикальной пластинки большая часть опухоли устремляется в мягкие ткани. Контуры костного дефекта обычно очень четкие. И. Г. Лагунова (1962) и С. А. Рейнберг (1964) рассматривают литическую форму остеокластомы как особую фазу ее развития, которая характеризуется высокой биологической активностью опухоли и ускоренным ростом. Литический тип часто служит проявлением ранней формы развития новообразования и отличается большим мягкотканным компонентом.
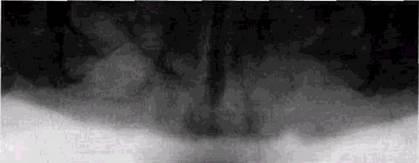
Рис. 8.22. Литическая форма остеокластомы верхней челюсти
РЕНТГЕНОЛОГИЧЕСКИЕ ПРОЯВЛЕНИЯ ОПУХОЛЕЙ
В 30 % случаев гигантоклеточная опухоль располагается на верхней челюсти. В этих случаях она занимает передние или переднебоковые отделы альвеолярного отростка и обычно не заходит кзади дальше первых моляров. В ряде случаев опухоль может переходить с одной половины челюсти на другую. Очаги новообразования могут быть множественными.
Остеокластомыверхней челюсти представленыв основном литическими или кистознымиформами. Образуются очаги деструкции неправильной формы с полициклическими четкимиконтурами. Местами кортикальныепластинкичелюсти могутисчезать, опухольраспространяется на мягкие ткани.От кисты остеокластомыверхней челюсти отличаются большимобъемом полости,неправильной ее формой и резорбцией корнейзубов, находящихся в просвете полостей.
Помимо центральных опухолей, встречаются гиганто-клеточные образования, занимающие периферические отделы челюстных костей или расположенные только в пределах слизистой оболочки или тканей десны. Последние часто называют гигантоклеточньгми репаративньши гранулемами. Принципиальных различий их гистологического строения с внутрикостньши образованиями нет. Периферически расположенные опухоли встречаются в 4 раза чаще центральных, обычно они не более 2 см в диаметре и одинаково часто встречаются на верхней и нижней челюстях. Поражаются преимущественно мужчины, чаще молодого возраста. Опухоли длительное время бессимптомны и выявляются при увеличении и деформации прилежащего отдела челюсти. Толчком к росту опухоли может быть удаление зуба (рис. 8.23).
Дифференциальная диагностика остеокластом должна проводиться с учетом формы гигантоклеточной опухоли и стадии поражения. Ячеистую форму чащевсего приходитсяотличать от амелобластомы и фиброзной дисплазии.Приэтом учитываются прозрачность тени полости,количествои размер ячеек, узуры корней зубов, степень вздутия и истончения кортикальных пластинок, которыесами по себенехарактерны, но в комбинации позволяют уверенно поставить диагноз в большинстве случаев остеокластомы. Локализация опухоли не является основанием длядифферен-
| ГЛАВА 8 |
циальной диагностики, тем более что при больших размерах опухоли определить ее исходную зону трудно. Дифференциация литической формы или фазы опухоли от остеогенной саркомы по рентгенологическим признакам чрезвычайно трудна. Гистологические данные в этих случаях не всегда достоверны, так как нередко саркомы, особенно хондросаркомы, также могут содержать гигантские клетки.
Трудности идентификации гигантоклеточных опухолей связаны с тем, что гигантские клетки могут быть обнаружены при различных костных поражениях. Гигантокле-точные опухоли отличаются большой вариабельностью характера роста: одни увеличиваются годами, другие растут очень быстро.
Остеокластомы часто малигнизируются. По данным литературы, озлокачествление в равной мере наступает и при хирургическом, и при лучевом лечении [Лагунова И. Г., 1964; Волков М.В., 1982]. Обилие сообщений, свидетельствовавших в 60-70-х годах о частом саркоматозном перерождении остеокластом, подвергавшихся лучевому воздействию, заставило почти полностью прекратить эту терапию при гигантоклеточных новообразованиях. Под воздействием облучения отмечаются «созревание» и минерализация ткани опухоли, утолщение кортикальных пластинок и ко-
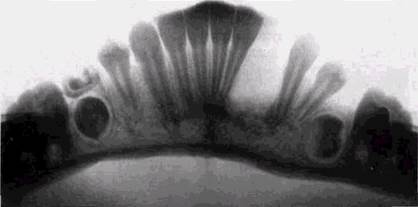
Рис 8 23 Периферическая гигантоклеточная опухоль с резорбцией краевого отдела альвеолярного отростка челюсти
РЕНТГЕНОЛОГИЧЕСКИЕ ПРОЯВЛЕНИЯ ОПУХОЛЕЙ
стных балок в пограничных отделах, переход литической формы опухоли в ячеистую. Однако встречаются и случаи усиления роста под воздействием лучевой терапии, даже если опухоль и не претерпевает злокачественного перерож дения. Остеокластомам свойственна также склонность к рецидивам после иссечения.
Дата добавления: 2014-12-14; просмотров: 1877;
