Клиническая симптоматика острых лейкозов.
Клинические проявления ОЛ обусловлены замещением нормальной гемопоэтической ткани опухолевыми клетками (анемия, тромбоцитопения, гранулоцитопения), инфильтрацией ими различных органов и продукцией цитокинов (ИЛ-18, интерферон α и др.).
Дебют ОЛ может быть острым: резкая слабость, значительное повышение температуры тела, интоксикация, кровоточивость, тяжелая инфекция, однако нередко диагноз устанавливается случайно при профилактическом осмотре или госпитализации по другой причине. Хотя симптоматика развернутой фазы нелеченого ОЛ весьма разнообразна, основная клиническая картина ярко очерчена и типично складывается из 5 основных синдромов:
1) опухолевой инфильтрации (гиперпластический синдром);
2) геморрагического синдрома;
3) анемического синдрома;
4) интоксикационного синдрома;
5) синдрома инфекционных осложнений.
Гиперпластический синдром - умеренное и безболезненное увеличение периферических лимфоузлов, печени и селезенки. Лейкемическая инфильтрация языка, десен, которые при этом гиперемированы, нависают над зубами, могут наблюдаться очаги некрозов, возможна лейкемическая инфильтрация передней камеры глаза.
Описаны лейкемиды кожи - плотные или мягкие, розового или светло-коричневого цвета, приподнимающиеся над поверхностью кожи. Возможны инфильтрация лимфоузлов, сильные боли в костях и суставах в связи с прорастанием опухолевых инфильтратов в субпериостальную область и развитием костных инфарктов.
Лейкозную инфильтрацию легочной ткани (легочный пневмонит) и плевры с выпотом в плевральную полость обычно трудно дифференцировать от легочной инфекции. В связи с этим при появлении одышки, цианоза, кашля, интоксикации назначают антибиотики широкого спектра действия. Неэффективность антибактериальной терапии у больных с рецидивом лейкоза доказывает наличие бластной инфильтрации и требует коррекции цитостатической терапией.
Поражения ЖКТ в виде лейкозной инфильтрации, нередко с последующим изъязвлением и некротизацией, видоизменяющие клиническую картину и выдвигающие на первый план не столь типичные для острого лейкоза диспептические расстройства, отмечаются у 15% больных. По характеру патологического процесса и его локализации можно выделить 4 вида поражения:
1) изъязвления и некротические процессы в желудке и кишечнике;
2) локальные поражения (инфильтрация);
3)аппендицит в сочетании с лейкозной инфильтрацией червеобразного отростка;
4) псевдосиндром острого живота.
Распространение изъязвления и некротические изменения слизистых оболочек пищевода, желудка и кишечника являются самым частым видом поражения ЖКТ. Чаще всего такие изменения наблюдаются при миеломонобластном варианте ОЛ. На втором месте среди специфических поражений ЖКТ стоят локальные поражения желудка и кишечника, которые чаще наблюдаются при лимфобластном варианте острого лейкоза и рецидивах заболевания. Обычно они носят характер локализованной подслизистой инфильтрации с последующим изъязвлением. Большие трудности возникают при оценке характера поражения ЖКТ, которое может быть обусловлено лейкозными инфильтратами, кровоизлияниями, перфорацией стенки, инфекцией.
Признаками лейкемической инфильтрации миокарда могут быть глухость сердечных тонов, нарушение ритма, появление сердечной недостаточности, снижение вольтажа зубцов ЭКГ. Прижизненная диагностика поражений миокарда редка в связи с неспецифичностью клинических проявлений и чаще является находкой на аутопсии.
В почках могут быть как отдельные очаги опухолевого роста, так и диффузная инфильтрация, что может приводить к развитию острой почечной недостаточности вплоть до анурии. Возможно развитие уратной нефропатии вследствие синдрома “лизиса опухоли”, особенно во время индукции ремиссии.
Классическим проявлением клинического патоморфоза, обусловленного смещением топографии лейкозного процесса из сферы кроветворения в оболочки и вещество головного мозга, служит синдром нейролейкоза. Применяемые противолейкозные средства не могут в необходимых концентрациях проникать через гематоэнцефалический барьер, создавая тем самым в его пределах “фармакологическое убежище” для персистирующих лейкозных клеток и оставляя им возможность пролиферации и инфильтрации оболочек и вещества мозга.
Симптомокомплекс нейролейкоза обычно не относится к ранним проявлениям процесса, а возникает с равной долей вероятности либо во время ремиссии, либо как предвестник начинающегося гематологического рецидива. Клиническая симптоматика нейролейкоза чаще развивается постепенно (в отличие от геморрагических поражений ЦНС) и складывается из общих симптомов повышения внутричерепного давления и локальной симптоматики, обусловленной специфической инфильтрацией вещества головного мозга и его оболочек.
В зависимости от характера и локализации лейкозного поражения нервной системы условно выделяют 4 типа проявлений нейролейкоза:
1) менингоэнцефалический синдром;
2) синдром локального поражения вещества головного мозга;
3) расстройства функций черепно-мозговых нервов;
4) периферические поражения нервных корешков и стволов.
1. Менингоэнцефалический синдром, наблюдающийся более чем у половины больных, характеризуется острым развитием на фоне относительного благополучия. К симптомам внутричерепной гипертензии (апатия, сонливость, головная боль, светобоязнь, тошнота, рвота) в течение ближайших суток присоединяются признаки поражения оболочек (ригидность затылочных мышц, симптом Кернига), застойные явления на глазном дне (отек соска зрительного нерва).
2. Синдром поражения вещества головного мозга, протекающий по типу псевдотумора с грубой очаговой симптоматикой, характеризуется развитием гемипарезов и гемиплегий, иногда судорожных кризов по типу джексоновской эпилепсии.
3. Изолированные нарушения функции черепно-мозговых нервов наблюдаются у 15% больных. В процесс вовлекаются глазодвигательный, слуховой, лицевой и тройничный нервы.
4. У некоторых больных (менее 10%) поражение нервной системы является результатом лейкозной инфильтрации нервных корешков и стволов и выражается чаще в виде синдрома полирадикулоневрита.
Геморрагический синдром наблюдается нередко в начале заболевания и практически у всех больных в период развернутой фазы (рис. 4-1). Выраженная тромбоцитопения как результат лейкозной инфильтрации костного мозга, является причиной одного из самых коварных клинических синдромов ОЛ – геморрагического, который может проявляться кожными геморрагиями, кровоточивостью десен, упорными носовыми кровотечениями, возможны внутричерепные, желудочно-кишечные, легочные кровоизлияния.
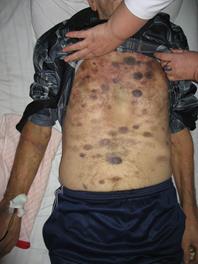
Рис. 4-1. Геморрагический синдром у пациента с острым лейкозом.
Кровоточивость прямо коррелирует со степенью тромбоцитопении: если геморрагии возникают при умеренно сниженном уровне тромбоцитов, то обычно выявляется функциональный (качественный) дефект тромбоцитов и мегакариоцитов. Наряду с геморрагиями для больных острыми лейкозами даже с тромбоцитопенией характерно развитие тромбозов, а также ДВС-синдрома, который часто наблюдается при остром моноцитарном и других формах лейкозов вследствие выделения из лейкозных клеток протеиназ тромбопластического действия.
Степень выраженности анемического синдрома различна. Выраженная анемия в начале заболевания указывает на быстрое прогрессирование процесса. Степень тяжести анемии коррелирует с выраженностью геморрагического синдрома, а также диспластических процессов в костном мозге.
Интоксикационный синдром наблюдается практически у всех больных лейкозами и проявляется общей слабостью, недомоганием, снижением работоспособности, потливостью, лихорадкой, не связанной с инфекцией, причиной которой являются пирогены, выделяемые злокачественными клетками.
Синдром инфекционных осложнений. Высокая подверженность больных ОЛ инфекционным заболеваниям объясняется нарушением основных звеньев иммунной защиты организма. Имеет место снижение фагоцитарной клеточной активности, что обусловлено гранулоцитопенией, а также нарушением функциональных способностей этих клеток при остром лейкозе и вследствие химиотерапии. Одним из постоянных предвестников инфекционных осложнений является агранулоцитоз, обусловленный чаще цитостатической миелодепрессией, иногда резкой степенью бластной инфильтрации костного мозга и высоким содержанием бластных клеток в периферической крови. Определенная дефектность отмечается и в отношении гуморальных факторов иммунитета. Инфекционные процессы, развивающиеся при остром лейкозе, формально являются осложнениями, сопутствующими заболеваниями. Вместе с тем, вследствие своеобразия их развития, тесной связи с течением лейкоза, можно рассматривать инфекционные процессы как патологические состояния, непосредственно примыкающие к истинным проявлениям клинического патоморфоза ОЛ.
Инфекционные процессы наблюдаются у 80-85% больных, являются грозными, трудно купируемыми осложнениями, приводящими к смерти более половины больных. Нередко возникают уже в дебюте заболевания. Наиболее частыми инфекционными осложнениями являются ангины язвенно-некротического характера, некротические гингивиты, изъязвления мягкого неба, пиогенные кожные инфекции, перитонзиллярные, параректальные абсцессы, пневмонии, флегмоны.
Терминальная стадия. Вразвитии лейкоза неизбежно наступает момент, когда все цитостатические средства оказываются неэффективными, и процесс прогрессирует на фоне терапии: нарастают гранулоцитопения, тромбоцитопения, появляются некрозы на слизистых. Понятие о терминальной стадии условно, оно отражает лишь современные терапевтические возможности и инкурабельный этап лейкоза.
Дата добавления: 2014-12-13; просмотров: 1905;
