СУДОРОЖНЫЕ СОСТОЯНИЯ
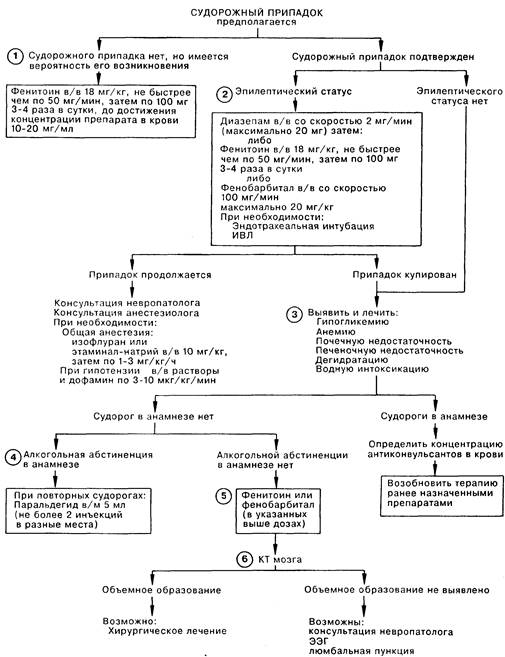
1. Профилактика судорог проводится после плановой краниотомии и некоторых травматических повреждений, таких как внутричерепная гематома, повреждение ткани мозга, субарахноидальное кровоизлияние, абсцесс или опухоль мозга. Обычно вводят дифенин в/в в насыщающей дозе (18 мг/кг с максимальной скоростью введения 50 мг/мин при постоянном контроле за ЭКГ); затем в поддерживающей дозе (по 100 мг 34 раза в день) для обеспечения терапевтического уровня препарата в крови, который составляет 10 20 мг/мл.
2. Развернутый эпилептический статус является неотложным угрожающим жизни состоянием с 10—12% летальностью и значительным риском развития хронических неврологических расстройств после припадка длительностью более 60-120 мин. Диазепам вводят в/в медленно (по 2 мг/мин до прекращения судорог, но не более 20 мг). Дифенин (в насыщающей дозе, указанной выше) или фенобарбитал (по 100 мг/мин, но не более 20 мг/кг) вводят непосредственно при наличии приступа с последующей поддерживающей терапией. Иногда при угнетении дыхания приходится выполнять эндотрахеальную интубацию и ИВЛ. Упорное течение припадка требует консультации анестезиолога для интубации больного и проведения общей анестезии изофлураном либо этаминал-натрием (10 мг/кг в/в, затем по 1-3 мг/кг/ч). Припадок должен быть купирован. Следует пригласить на консультацию врача-невропатолога.
3. Тщательный сбор анамнеза путем расспроса больного или его родственников позволяет определить характер судорог, причину их возникновения и длительность, а также проводившееся ранее лечение. Невыполнение больным врачебных назначений является главной непосредственной причиной развития судорожного состояния. Обследование больного иногда позволяет выявить признаки проводившегося ранее оперативного вмешательства на голове или обнаружить неврологические признаки, свидетельствующие о наличии свежих или давних поражений головного мозга. Системная инфекция увеличивает вероятность внутричерепного инфекционного процесса. Лабораторные методы исследования позволяют выявить метаболические расстройства, которые могут приводить к активации патологического очага, например: гипогликемия, анемия, почечная недостаточность, заболевание печени или электролитные расстройства, особенно при гипер- или дегидратации. Если больной принимал противосудорожные препараты, следует определить уровень соответствующего антиконвульсанта в крови (определение этого уровня не должно приводить к отсрочке начала специфической терапии).
4. Судорожное состояние в результате абстиненции развивается в течение 18-36 ч после прекращения хронического потребления алкоголя; лечения обычно не требуется. Дифенин при этом виде судорог не эффективен. Повторные эпизоды судорог при абстиненции редко встречаются через 12 ч после первого приступа и, следовательно, могут иметь другую причину.
5. Немедленные лечебные мероприятия при судорожном синдроме включают коррекцию нарушений дыхательной или кровеносной систем, а также отклонений параметров биохимического анализа крови. Начальный этап противосудорожной терапии зависит от типа судорог; генерализованный судорожный синдром обычно хорошо поддается терапии дифенином и/или фенобарбиталом. Начальные дозировки препаратов (в указанных выше насыщающих дозах) зависят от того, принимал ли больной ранее противосудорожные препараты, какие именно и в каком количестве. Указание на эффективность какого-либо препарата в анамнезе предполагает его дальнейшее применение. Если ранее противосудорожная терапия не проводилась, следует ввести насыщающие дозы дифенина (взрослым) и фенобарбитала (детям до 6 лет).
6. Компьютерная томография (КТ) позволяет выявить большую часть структурных изменений мозга. Если при обычной КТ и сканировании с введением йодсодержащего контрастного препарата отклонений от нормы не выявляется, больному показаны консультация невропатолога и электроэнцефалографическое исследование. Характер длительной противосудорожной терапии в первую очередь зависит от конкретного вида судорог. Дифенин и фенобарбитал по отдельности или вместе эффективны при большинстве генерализованных судорожных состояний; другие препараты (например, карбамазепин, вальпроевая кислота, этосуксемид), по мнению опытных невропатологов, предпочтительнее в других клинических ситуациях.
Глава 5
ПОВЫШЕННОЕ ВНУТРИЧЕРЕПНОЕ ДАВЛЕНИЕ
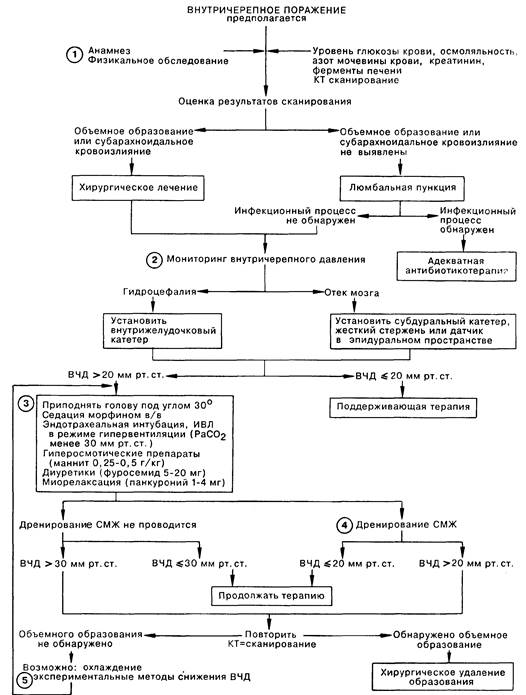
1. Больные с быстро нарастающей мозговой симптоматикой нуждаются в неотложном установлении диагноза. Очаговые неврологические нарушения (гемипарез, дефекты зрения, речи) часто сопровождают объемные поражения головного мозга (эпидуральные, субдуральные или внутричерепные гематомы, абсцессы, опухоли). Генерализованные неврологические расстройства (кома, летаргия, спутанное сознание, слабоумие, головная боль, тошнота, рвота) иногда являются следствием объемного поражения, что следует учитывать, особенно при быстром ухудшении состояния больного. Из анамнестических данных наиболее важны скорость нарастания симптоматики (дни, часы; внезапное начало); наличие или отсутствие травмы, лихорадки, гипертензии, общего заболевания или инфекции; сведения о наследственной патологии. Лабораторные исследования должны обязательно включать в себя определение следующих параметров: уровень глюкозы крови, осмоляльность, азот мочевины, креатинин, печеночные ферменты. По клиническим показаниям проводят токсикологические исследования крови и мочи.
2. Мониторинг внутричерепного давления (ВЧД) показан больным с расстройствами, которые могут приводить к развитию внутричерепной гипертензии, а также больным, тяжелое состояние которых может маскировать дальнейшее ухудшение (состояние комы после травмы головы, субарахноидальное или внутримозговое кровоизлияние, а также синдром Рейе у детей). При дилатации желудочков мозга вследствие гидроцефалии установление внутрижелудочкового катетера позволяет проводить одновременно мониторинг ВЧД и дренирование спинномозговой жидкости (СМЖ) для контроля ВЧД. В случаях, когда отек мозга приводит к компрессии желудочков, желательно установить больному в условиях операционного отделения интенсивной терапии субдуральный катетер, жесткий стержень или же датчик в эпидуральном пространстве.
3. Быстрого снижения ВЧД можно добиться при проведении ИВЛ в режиме гипервентиляции у интубированного больного; данная методика эффективна в течение 10—12 ч, но, однако, снижение рСО2 артериальной крови ограниченно уменьшает ВЧД. Наиболее широко применяется гиперосмотический диуретик маннит, который снижает ВЧД в течение 15-30 мин. Тяжелые гиперосмотические состояния сами по себе могут быть причиной дисфункции мозга, поэтому осмотические диуретики не употребляются при осмоляльности сыворотки свыше 330 мОсм. При гипотензии вследствие дегидратации введение белковых растворов (альбумин, протеин) позволяет поднять осмоляльность сыворотки без дальнейшего снижения ОЦК.
4. Дренирование желудочков очень быстро снижает ВЧД, но может проводиться повторно лишь в том случае, если внутричерепная гипертензия частично связана с гидроцефалией, например при наличии крови в желудочках или водопроводе мозга.
5. Спорным остается клиническая эффективность таких методик, как барбитуратная кома, гипербарическая оксигенация, а также в/в введение диметилсульфоксида.
Глава 6
Дата добавления: 2014-12-30; просмотров: 1089;
