ОПУХОЛЕПОДОБНЫЕ ПОРАЖЕНИЯ
Костные опухолеподобные поражения челюстей наблюдаются реже, чем опухоли. Срединих наиболее часто встречаются фиброзная дисплазия и центральная гигантоклеточная (репаративная) гранулема. Некоторые поражения являются системными: эозинофильная гранулема (гистиоцитоз X), «коричневая опухоль» гиперпаратире-оидизма, болезнь Педжета. Аневризмальную и простую костную кисту в челюстях стали диагностировать лишь в последнее время.
Фиброзная дисплазия. История развития учения о фиброзной дисплазии только к настоящему времени привела к довольно полному представлению об ее сущности.
Фиброзная дисплазия — опухолеподобное поражение кости, заключающееся в очаговом нарушении костеобразования. В норме остеобластическая мезенхима продуцирует костную и хрящевую ткань, при фиброзной дисплазии она почти утрачивает эту функцию и дифференцируется преимущественно в волокнистую фиброзную ткань, а клеточные остеобластические элементы создают лишь отдельные примитивные костные включения, не имеющие функционального значения. Эндокринные нарушения, а также изменения фосфорно-кальциевого обмена не выявлены. Заболевание чаще встречается у детей, однако, протекая иногда у них незаметно, медленно прогрессирует (в течение многих лет) и обнаруживается уже у взрослых людей. Возможно возникновение процесса в по-стнатальном периоде развития организма.
Фиброзная дисплазия встречается, по нашим данным, у 13% больных с костными опухолями и опухолеподобными поражениями. Лица женского пола заболевают чаще, чем мужчины. Различают монооссальную (однокостную) и псилиоссальную (многокостную) формы, последняя встречается реже.
Клинические проявления фиброзной дисплазии малохарактерны, обусловлены распространенностью и локализацией процесса. Отмечается более частое поражение верхней челюсти, при этом возникает
деформация за счет безболезненного, медленно увеличивающегося, иногда бугристого выбухания костной плотности в вестибулярную и небную стороны. При изменении нижнеглазничного края отмечается сужение глазной щели. Если процесс локализуется на нижней челюсти, отмечается выбухание в вестибулярную и язычную стороны. Кожа и слизистая оболочка в пределах поражения не изменяются, регионарные лимфатические узлы не увеличиваются. При распространении процесса на альвеолярные отростки последние деформируются, увеличиваются, зубы постепенно становятся подвижными. Так как процесс прогрессирует медленно (годами, десятилетиями), безболезненно, а иногда как бы приостанавливается (стабилизируется), заболевание долго остается незамеченным и при обнаружении вызывает резкую обеспокоенность у больных. В таких случаях можно подтвердить давность заболевания фотографиями больных разных периодов жизни больного, на которых, если у больного фиброзная дисплазия, видна в той или иной степени деформация лица.
Очень редко встречается так называемая пролиферирующая фиброзная дисплазия, течение которой более сходно с саркомой. По-лиоссальное поражение костей мозгового, лицевого черепа и челюстей дает картину костной львиности лица (Leonthiasis ossea faciei).
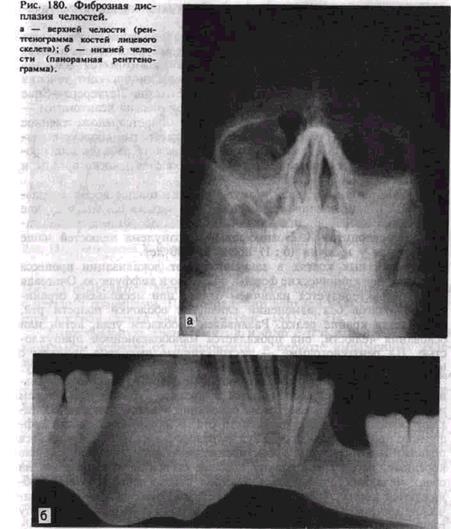
Рентгенологическая картина довольно типична. Определяется диффузное увеличение пораженного отдела кости с деструкцией костной ткани в виде чередования мелких участков уплотнения и разрежения, наблюдается картина «матового стекла» (рис. 180). В ранних стадиях заболевания участки разрежения более крупные. Границы поражения нечеткие, патологическая ткань постепенно переходит в нормальную костную. Кортикальная пластинка челюсти истончена, но, как правило, не прерывается. Верхнечелюстная пазуха может быть уменьшена, при распространенном процессе не проецируется. Рассасывания корней зубов не отмечается.
Диагноз фиброзной дисплазии основывается на типичной клинико-рентгенологической картине. В сомнительном случае рекомендуют проводить открытую биопсию. Дифференцировать ее необходимо от остеосаркомы, остеомы, хондромы, оссифицирующейся фибромы, периапикальной цементной дисплазии.
Макроскопически патологическая ткань располагается под кортикальной пластинкой кости, имеет сероватый цвет, слегка кровоточит, с хрустом режется скальпелем. В некоторых случаях определяется довольно плотная, не поддающаяся ножу ткань.
Микроскопическая картина характеризуется разрастанием кле-точно-волокнистой остеогенной ткани с наличием незрелых костных балочек от единичных до густого их переплетения. При пролифе-рирующей форме фиброзной дисплазии возле примитивных костных структур наблюдаются скопления вытянутых отростчатых клеток с крупными гиперхромными ядрами и многочисленными фигурками деления, что может симулировать строение саркомы.
Лечение хирургическое. Полностью удаляют пораженную ткань путем выскабливания очага или резекции челюсти, при по-
казаниях — с одномоментной костной пластикой. Частичное удаление по типу корригирующей операции нецелесообразно, так как в ближайшие месяцы после вмешательства патологический процесс приобретает прежний размер. При стабилизации процесса, когда не отмечается рост поражения, а радикальное удаление очага приводит к обширному дефекту тканей и инвалидности больного, ограничиваются динамическим наблюдением. Такой же тактики придерживаются в случае распространенного процесса (полиоссальная форма). Для предупреждения возможного озлокачествления фиброзной дисплазии рекомендуют избегать избыточной инсоляции, травмы, облучения. Лучевая терапия противопоказана.
Прогноз для жизни хороший. В функционально-косметическом отношении возможны нарушения.
Эозинофильнаягранулема является одной из форм гистиоцитоза X. Кроме того, к последнему относят острый ретикулогистоцитоз (болезнь Леттерера—Зиве) и хронический ксантоматоз (болезнь Хенда—Шюллера—Крисчена). Особенности клинического течения процесса зависят от возраста больного. Болезнь Леттерера—Зиве наблюдается у детей грудного возраста, хронический ксантоматоз — у лиц в возрасте от 1 года до 16—20 лет. Отмечается множественное поражение костей скелета, лепсих, кожи, слизистых оболочек, развивается несахарный диабет. В раннем возрасте заболевание протекает более агрессивно, в процесс вовлекаются многие органы и ткани.
Термин «эозинофильная гранулема» в настоящее время используют при изолированном поражении лишь одного органа, в случае вовлечения в процесс нескольких областей заболевание носит название гистиоцитоз X. Эозинофильная гранулема челюстей чаще проявляется у мужчин (6 : 1) после 25—30 лет.
В челюстных костях в зависимости от локализации процесса выделяют две клинические формы: очаговую и диффузную. Очаговая форма характеризуется наличием одного или нескольких ограниченных очагов без изменений слизистой оболочки полости рта, встречается крайне редко. Развиваясь в области угла, ветви или основания челюсти, она проявляется малоболезненной припухлостью. На рентгенограмме — деструктивные дырчатые дефекты с четкой границей. Постепенно она переходит в диффузную форму.
При диффузной форме поражаются межзубные перегородки альвеолярного отростка, вовлекаются в процесс зубы. В дальнейшем изменения распространяются на основание и ветвь челюсти, возникают симптомы поражения полости рта. В начальном периоде диффузного процесса появляются зуд и кровоточивость десен, становятся подвижными интактные зубы, преимущественно малые и большие коренные, часто симметрично с обеих сторон и одновременно на обеих челюстях. Развивается атрофия зубодесневых сосочков, обнажаются корни зубов. На рентгенограмме отмечаются остеолити-ческие деструктивные изменения в межзубных перегородках по типу горизонтального рассасывания.
В течение 1 —3 летпроцесс постепенно прогрессирует: нарастают обнажение и подвижностьзубов, корни оказываютсяпогруженными в патологическую тканьэозинофильной гранулемы. Отмечается боль ноющего характера,усиливающаяся во время еды.Возможно появление эрозийи язв на слизистой оболочке альвеолярного отростка. После удалениязубов лунки не заживают, выполняются патологической тканью, покрытойфиброзным налетом, прикосновениек ним резко болезненно.
Рентгенологическаякартина выявляет диффузное поражение альвеолярного отростка, тела иоснования челюсти, характеризующееся наличием множественныхсливающихся друг с другомочагов разрежения. Контурыих крупяофестончатые, местами расплывчатые.
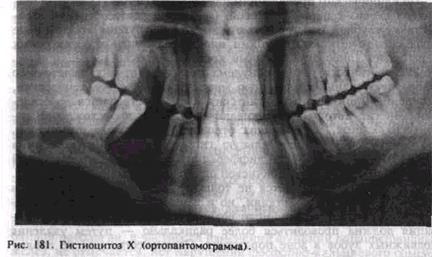
Иногда отмечаются деструктивные очаги округло-овальной формы с четкими границами. При поражении верхней челюсти расплавляется костная стенка дна пазухи (рис. 181).
Эозинофильную гранулему дифференцируют в начальном периоде от пародонтита, в периоде выраженных явлений — от одонтогенной кисты, остеолитической опухоли.
Клинический диагноз подтверждают исследованием патологического материала, взятого из очага поражения путем выскабливания.
Макроскопически патологическая ткань серо-грязного цвета, мягкой консистенции, легко распадающаяся. Микроскопически определяются поля гистиоцитарных клеток, на фоне которых имеются скопления эозинофильных лейкоцитов, круглоклеточная лимфоид-ная инфильтрация и единичные гигантские клетки.
Лечение комбинированное, заключается в выскабливании патологического очага и удалении зубов в зоне поражения с последующей лучевой терапией. Оптимальная доза облучения 10—15 Гр. Иногда наблюдается хороший результат при использовании только лучевой терапии. При поражении легких, слизистых оболочек и кожи применяют противоопухолевые препараты (проспидин, лей-керан).
П р о г н о з. Заболевание может прогрессировать, вовлекая в процесс другие кости скелета и органы. Необходимо динамическое наблюдение.
Центральная гигантоклеточная гранулема(гигантоклеточнаярепаративная гранулема) локализуется на альвеолярном отростке челюсти в виде опухолсвидной припухлости десны. Идентичное поражение, развивающееся только в десне без вовлечения кости, называют периферической гигантоклеточной гранулемой.
По клиническим проявлениям центральная гигантоклеточная гранулема сходна с периферической. Однако на рентгенограмме в области межзубной перегородки отмечается деструкция кости в виде разрежения с четкими границами, иноща с наличием тонких костных перегородок, либо ограниченный костный дефект.
Гистологически такая гранулема представляет собой клеточную фиброзную ткань, содержащую множественные очаги геморрагии, скопления многоядерных гигантских клеток, встречается гемосиде-рин. Многие авторы подчеркивают сосудистое происхождение гигантских клеток, не имеющих отношения к костным структурам. По микроструктуре центральную гигантоклеточную гранулему в некоторых случаях трудно дифференцировать от гигантоклеточной опухоли, херувизма и «коричневой опухоли» гиперпаратиреоидизма.
Лечение заключается не только в иссечении образования в пределах непораженной ткани, но и в выскабливании и высверливании измененной кости. Если возникает рецидив, повторная операция должна проводиться более радикально — путем удаления подвижных зубов в зоне поражения. Озлокачествления не наблюдается.
«Коричневаяопухоль» гиперпаратиреоидизма — системное поражение, развивающееся в результате опухоли паращитовидной железы, выделяющей избыточное содержание гормона. Процесс характеризуется резкой перестройкой костной ткани в виде значительного рассасывания ее и новообразования примитивных костных балочек. Разрастается фиброретикулярная ткань, которая замещает жировой и кроветворный костный мозг. Рассасывание кости преобладает над образованием плотных структур, пролиферация остеогенной ткани ведет к возникновению гигантоклеточных разрастании, в которых образуются серозные и кровяные кисты. Костные изменения приводят к деформации, искривлению, иногда к патологическому перелому. Вследствие усиленного выделения солей кальция возникают изменения во внутренних органах (почки, легкие, пищеварительный тракт). Заболевают обычно лица среднего возраста, чаще женщины.
Течение заболевания хроническое. Постепенно развиваются мышечная слабость, утомляемость, тахикардия, полиурия, явления почечнокаменной болезни, боль в костях. Затем обнаруживается искривление трубчатых костей. Поражение челюстей напоминает гигантоклеточную опухоль. Локализация может быть разнообразной.
Важным в диагностике является повышение содержания Са и понижение содержания Р в сыворотке крови, увеличение содержания обоих элементов в моче. Следует иметь в виду, что однократное исследование не всегда информативно.
Рентгенологическая картина костных изменений проявляется в виде истончения кортикального слоя и выбухания его кнаружи, определяется множество кистевидных просветлении.
По микроструктуре «коричневая опухоль» имеет выраженное фиброзное строение, большое количество гигантских клеток типа остеокластов. Окружающая кость характеризуется признаками по-
вышенной остеокластической резорбции и остеобластического кос-теобразования.
Лечение осуществляет специалист-эндокринолог. Оно заключается в оперативном удалении аденомы паращитовидных желез, после чего постепенно происходит обратное развитие процесса.
Прогноз для жизни удовлетворительный.
Деформирующий остеит (болезнь Педжета). Включение нами этого заболевания в группу костных опухолеподобных поражений вызвано сходством симптомов с другими фиброзно-костными процессами челюстей.
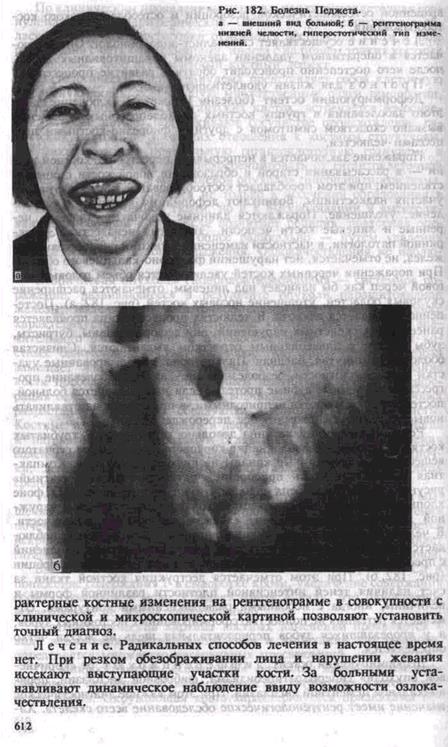
Поражение заключается в непрерывной перестройке костной ткани — в рассасывании старой и образовании новой кости с обызвествлением, при этом преобладает костеобразование за счет активного участия надкостницы. Возникают деформация костей, их искривление, утолщение. Поражаются длинные трубчатые, тазовые, черепные и лицевые кости челюсти. Этиология неизвестна. Эндокринной патологии, в частности изменений функции паращитовидных желез, не отмечается, нет нарушений фосфорно-кальциевого обмена. При поражении черепных костей увеличивается объем головы, мозговой череп как бы нависает над лицевым, отмечаются расширение скуловых областей, утолщение носовых костей (рис. 182, а). Постепенно развивается глухота. В челюстях процесс иногда проявляется ранее других скелетных нарушений, они деформированы, бугристы, зубы вместе с альвеолярным отростком выдвигаются. Слизистая оболочка растянутая, бледная. Пальпаторно: деформированные участки костной плотности, безболезненные. Так как заболевание прогрессирует, съемные зубные протезы, еслиими пользуется больной, постепенно оказываются непригодными, и приходится изготавливать новые. Возможно саркоматозное перерождение.
Рентгенологическая картина довольно характерна. В трубчатых костях отмечаются разволокнение коркового слоя, склероз губчатого вещества. Костномозговые каналы не дифференцируются. Компактная и губчатая кость приобретает пятнисто-очаговый «ватный» рисунок. В костях черепа швы почти не определяются. На фоне хлопьевидного рисунка отмечается утолщение внутренней и наружной пластинок с неровными, «лохматыми» краями поверхности. В челюстных костях, кроме типичного «ватного» рисунка, наблюдается гиперостотический характер рентгенологических изменений с преобладанием явлений костеобразования над процессом резорбции (рис. 182, б). При этом отмечается деструкция костной ткани за счет наличия теней интенсивной плотности различной формы и величины, иногда с неровными разволокненными контурами. Отмечается ретенция не полностью сформированных постоянных зубов, а у прорезавшихся зубов периодонтальная щель не всегда четко определяется.
Деформирующий остеит дифференцируют от «коричневой опухоли» гиперпаратиреоидизма, фиброзной дисплазии, пери-апикальной цементной дисплазии. При этом важное диагностическое значение имеет рентгенологическое обследование всего скелета. Ха-
Прогноз для жизни удовлетворительный. В функционально-косметическом отношении возникают резкие нарушения, прогрес-сирование процесса приводит к инвалидности больного.
Аневризмальная и солитарнаякостные кисты. Аневризмальная костная киста — опухолеподобное поражение, редко встречающееся. Оно наблюдается в основном у лиц молодого возраста. При этом обнаруживают сравнительно быстро увеличивающееся (в течение нескольких месяцев) выбухание участка кости, которое может быть болезненным.
Рентгенологически определяется ограниченный очаг разрежения, который располагается эксцентрически и расширяется в виде вздутия в сторону периоста. При пункции образования шприц свободно наполняется кровью, что наводит на мысль о гемангиоме.
Микроскопически аневризмальная костная киста представляет собой остеокластическое поражение, состоящее из выполненных кровью полостей различного размера, разделенных соединительно-тканными перегородками, содержащими трабекулы кости или осте-оидную ткань и остеокластические гигантские клетки. В некоторых случаях такую кисту трудно дифференцировать от гигантоклеточной опухоли.
Лечение заключается в выскабливании очага поражения в пределах непораженных тканей.
В нижней челюсти встречается также редко солитарная костная киста (простая или однокамерная костная киста, травматическая киста). Развивается она бессимптомно, выявляется случайно на рентгенограмме бокового отдела тела челюсти в виде четко отграниченной полости со склерозированными костными краями. Рентгенологическое наблюдение в течение 5—8 лет у 2 больных не показало увеличения кисты. Патогенез неизвестен.
Гистологически киста не имеет эпителиальной выстилки. Костные стенки покрыты тонкой фиброзной тканью, которая содержит многоядерные гигантские клетки и зерна гемосидерина.
Дата добавления: 2014-12-22; просмотров: 1887;
