В комбинированном — эндодонтическом лечении и при резекция отдельных корней преимущественно больших коренных зубов.
Этаоперация не показанапри остром или обострении хронического периодонтита, в случаяхзначительной подвижности зубапризаболеваниях пародонта, атакже при разрушении коронки зуба.
Подготовка зубак операции заключаетсяв механической и химической обработкекорневого канала и пломбировании его твердеющим пломбировочным материалом.Эффективно использование пасты из окисицинка с эвгенолом непосредственно перед операцией (во избежание вспышки воспалительного процесса). В связи с тем что верхушка зуба и окружающие ееткани будут удалены вовремяоперативного вмешательства, можно не опасаться их повреждения сильнодействующими растворами антисептических веществ и обрабатыватьими корневой канал в день пломбирования. Хорошие результаты дает использование металлическихили гуттаперчевых штифтов.
Методика операции. Операцию производят под проводниковой и инфильтрационной анестезией.
В области наружной поверхности альвеолярного отростка делают дугообразный, линейный, углообразный или трапециевидный разрез с таким расчетом, чтобы при зашивании раны линия разреза не проходила на уровне трепанационного отверстия, а лоскут перекрывал его своими краями (рис. 53, а, б).
Отделив от кости с помощью распатора слизисто-надкостничный лоскут, его оттягивают по направлению к переходной складке тупым или острым зубным крючком (рис. 53, в). Нередко участок передней стенки зубной альвеолы в области хронического околоверхушечного очага бывает изменен. Часто наблюдается порозность наружной компактной пластинки, проявляющаяся в увеличении количества и размеров имеющихся здесь и в обычных условиях мелких отверстий. "»
Иногда наружная стенка лунки бывает узурирована, а околоверхушечный очаг в области образовавшегося костного дефекта спаян с надкостницей. На этом участке отделять слизисто-надкостничный лоскут следует с помощью-скальпеля, осторожно рассекая спаянные ткани.
Трепанацию наружной стенки зубной альвеолы производят крупными шаровидными, а также фиссурными борами (рис. 53, г). Ими же расширяют до необходимых размеров имеющуюся в некоторых случаях узуру стенки зубной альвеолы.
Можно переднюю стенку трепанировать и удалить в необходимых пределах плоским долотом, снимая тонкими слоями ткань до обнажения передней поверхности верхушечной части корня, после чего расширяют отверстие в стенке альвеолярного отростка с помощью желобоватого долота (рис. 54, д). |
Обнажив таким путем окруженную грануляционной тканью верхушку корня, приступают к его удалению. Корневую верхушку следует спиливать фиссурным бором или торцовой фрезой
(рис. 53, е). Нежелательно отсечение верхушки корня долотом, так как нередко бывают косые отломы участков корня зуба.
Отделенную верхушку корня вместе с гранулемой удаляют ложкой или пинцетом или после удаления верхушки зуба выскабливают из полости грануляции и участки размягченной кости. Если при этом обнаруживается, что культя корня немного выступает в просвет полости и препятствует тщательному выскабливанию расположенного позади него участка кости, то ее сглаживают фрезой или крупным шаровидным бором, одновременно обрабатывая ими края костной раны. Слизисто-надкостничный лоскут укладывают на место и фиксируют узловатыми швами (рис. 53, ж).
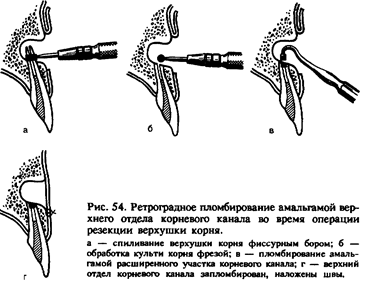
Иногда во время операции при осмотре поперечного среза культи корня обнаруживают, что в канале зуба нет пломбировочного материала, или заранее устанавливают невозможность пломбирования канала из-за нахождения в нем металлического штифта, застрявшего кусочка бора и др. В таких случаях после удаления верхушки корня (рис. 54, а) пломбируют канал зуба ретроградно. Для этого, сошли-фовав фрезой (рис. 54, б) несколько наискось культю корня, небольшим шаровидным бором расширяют просвет канала, затем обратно-конусовидным бором формируют в культе полость, выполняют ее серебряной амальгамой, вводя небольшими порциями и конденсируя инструментом, тут же удаляя ее избытки (рис. 54, в).
При кровоточивости стенок костной раны осторожно промокают кровь марлевым шариком или заполняют кровоостанавливающей ^бкой, тщательно следя за тем, чтобы амальгама не попала на поверхность кости, так как это осложняет заживление раны.
В тех случаях, когда обильное выделение экссудата из канала
зуба препятствует его пломбированию, рекомендуют трепанировать] стенку зубной альвеолы, резецировать верхушку корня, а затем, плотно затампонировав костную рану, закончить обработку канала и запломбировать его цементом, металлическим или гуттаперчевым ''• штифтом с цементом. 1
После этого, убедившись путем осмотра культи корня в хорошем 1 выполнении просвета канала пломбировочным материалом, кладут | на место слизисто-надкостничный лоскут и по линии разреза на-1 кладывают 3—4 узловых шва из кетгута или полиамидной нити \ (рис. 54, г).
Иногда костную рану перед наложением швов промывают рас- , твором перекиси водорода, а затем припудривают стрептоцидом, промывают стафилококковымили стрептококковым бактериофагом или сочетают последнее с введением антистафилококковой плазмы. Хорошие результаты дает введение в костную полость гидроксил-апатита, трикальцийфосфата и других биоматериалов, повышающих остеогенез.
Во избежание образования послеоперационной гематомы больному накладывают на губу, соответственно области операции, пузырь со льдом на 2—3 ч и давящую повязку на 10—12 ч.
Для устранения послеоперационных болей рекомендуются анальгин, амидопирин, фенацетин в чистом виде или в смеси с кофеином и фенобарбиталом, беналгин, раствор хлорида кальция.
Имеется ряд особенностей при операции резекции верхушки корня у отдельных зубов. Так, при резекции верхушек корней нижних малых коренных зубов следует разрез производить выше (на уровне середины корня зуба), чтобы не повредить сосудисто-нервный пучок, выходящий из подбородочного отверстия. При ре-> зекции клыков на верхней и нижней челюсти разрез делают ниже :
и соответственно выше десневой борозды во избежание ранение | развитой сети сосудов, расположенных там. При резекции верхнего * первого малого коренного зуба надо до операции знать количестве \ каналов (визуально при пломбировании их по рентгенограмме)! | Если обнаружился только один, то -следует резецировать межкорневую перегородку и далее — второй корень. При резекции первого и особенно второго малого коренного зуба следует помнить о возможности прободения верхнечелюстной пазухи и проталкивания туда грануляционных разрастании или верхушки зуба. Необходимо | также иметь в виду возможность перфорации костной стенки твер* | дого неба. ' |
Осложнения. Во время резекции верхушки корня первого) | а также второго верхних резцов возможно случайное прободение 1 дна носовой полости, а при вмешательстве в области верхних малых s коренных зубов и реже клыка — дна верхнечелюстной пазухю| Чтобы предупредить эти осложнения, на основании рентгеновского| снимка надо знать отношение корней зубов к дну носовой иля| верхнечелюстной пазухи и осторожно удалять грануляционн) ткань в верхнем отделе костной раны.
При случайном вскрытии полости перфорационное отверстие ]
зондируюти нетампонируют. Операцию следуетзакончить по всемправилам,удалив грануляции и ампутировав верхушку корня. Костную ранузакрывают, как обычно, слизисто-надкостничным лоскутом и накладываютшвы.
Во время резекции верхушек корней нижних малых коренных зубов возможно повреждение подбородочного нерва. Для предупреждения этого осложнения нужно отсепаровать слизисто-надкостничный лоскут настолько, чтобы стали видны подбородочное отверстие и выходящий из него сосудисто-нервный пучок. После этого костную ткань наружной стенки лунки резецируемого зуба трепанируют выше уровня подбородочного отверстия и, осторожно обходя его, расширяют костную рану; затем отделяют фиссурным бором верхушку корня, удаляют ее, выскабливают грануляции и размягченную кость, после чего зашивают рану. Рекомендуется на 3—4 нед выключить зуб из прикуса.
Исход резекции верхушки корня, как правило, хороший; зубы с резецированными верхушками корней сохраняются многие годы, участвуя в жевании и являясь опорой для несъемных протезов. Неудовлетворительные результаты являются следствием нарушения консервативных методов лечения и техники операции.
Дата добавления: 2014-12-22; просмотров: 1995;
