ОСТРЫЙ ПЕРИОДОНТИТ
Острый периодонтит — это острое воспаление периодонта. Этиология. Острые гнойные периодонтиты развиваются под действием смешанной флоры, где преобладают стрептококки, иногда стафилококки и пневмококки. Могут обнаруживаться палочковидные формы (грамположительные и грамотрицательные), анаэробная инфекция.
Патогенез. Развитие острого воспалительного процесса в пе-Риодонте первично возникает в результате проникновения инфекции
через отверстие в верхушке зуба, реже через патологический зу-бодесневой карман. Поражение апикальной части периодонта может наблюдаться при воспалительных изменениях пульпы, ее омертвении, когда обильная микрофлора канала зуба распространяется в периодонт через верхушечное отверстие корня. Иногда гнилостное содержимое корневого канала проталкивается в периодонт во время жевания, под давлением пищи.
Маргинальный, или краевой, периодонтит возникает вследствие проникновения инфекции через десневой карман, при травме, попадании на десну лекарственных веществ, в том числе мышьяковистой пасты. Проникшие в периодонтальную щель микробы размножаются, образуют эндотоксины и вызывают воспаление в тканях периодонта. Большое значение в развитии первичного острого процесса в периодонте имеют некоторые местные особенности: отсутствие оттока из пульповой камеры и канала (наличие невскрытой камеры пульпы, пломбы), микротравма при активной жевательной нагрузке на зуб с пораженной пульпой. Играют роль также общие причины: переохлаждение, перенесенные инфекции и др. Но чаще первичное воздействие микробов и их токсинов компенсируется различными неспецифическими и специфическими реакциями тканей периодонта и организма в целом. Тогда острый инфекционно-воспалительный процесс не возникает. Повторное, иногда длительное воздействие микробов и их токсинов ведет к сенсибилизации. В периодонте развиваются различные клеточные реакции: хронический фиброзный, гранулирующий или гранулематозный периодонтит. Нарушение защитных реакций и повторные воздействия микробов могут вести к развитию острого воспалительного процесса в периодонте, который по своей сути является обострением хронического периодонтита. Клинически они нередко бывают первыми симптомами воспаления.
Компенсаторный характер ответной реакции тканей периодонта при первично-остром процессе и при обострении хронического ограничивается развитием гнойника в периодонте. Он может опорожняться через корневой канал, десневой карман, при вскрытии околоверхушечного очага при консервативном лечении или при удалении зуба. В отдельных случаях при определенных общих патогенетических условиях и местных особенностях гнойный очаг является причиной осложнений одонтогенной инфекции, когда развиваются гнойные заболевания в надкостнице, кости, околочелюстных мягких тканях.
Патологическая анатомия. При остром периодонтите характерно развитие двух фаз — интоксикации и выраженного экссудативного процесса. В фазе интоксикации происходит миграция различных клеток — макрофагов, мононуклеаров, гранулоцитов и др. — в зону скопления микробов. В фазе экссудативного процесса нарастают воспалительные явления, образуются микроабсцессы, происходит расплавление тканей периодонта и формируется гнойник.
При микроскопическом исследовании в начальной стадии острого периодонтита можно видеть гиперемию, отек и небольшую лейко-
цитарную инфильтрацию участка периодонта в окружности верхушки корня. В этот период обнаруживаются периваскулярные лим-фогистиоцитарные инфильтраты с содержанием единичных полииук-леаров. По мере дальнейшего нарастания воспалительных явлений усиливается лейкоцитарная инфильтрация, захватывая более значительные участки периодонта. Образуются отдельные гнойные очажки — микроабсцессы, расплавляются ткани периодонта. Микроабсцессы соединяются между собой, образуя гнойник. При удалении зуба обнаруживаются лишь отдельные сохранившиеся участки резко гиперемированного периодонта, а на остальном протяжении корень бывает обнажен и покрыт гноем.
Острый гнойный процесс в периодонте вызывает изменения тканей, окружающих его: костной ткани стенок альвеолы, периоста альвеолярного отростка, околочелюстных мягких тканей, тканей регионарных лимфатических узлов. Прежде всего происходят изменения костной ткани альвеолы.
В костномозговых пространствах, прилегающих к периодонту и расположенных на значительном протяжении, отмечаются отек костного мозга и более или менее выраженная, иногда диффузная, инфильтрация его нейтрофильными лейкоцитами.
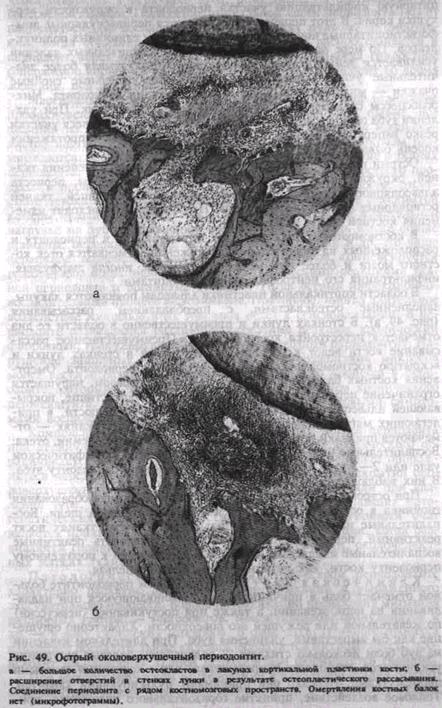
В области кортикальной пластинки альвеолы появляются лакуны, заполненные остеокластами, с преобладанием рассасывания (рис. 49, а). В стенках лунки и преимущественно в области ее дна отмечается перестройка костной ткани. Преимущественное рассасывание кости ведет к расширению отверстий в стенках лунки и вскрытию костномозговых полостей в сторону периодонта. Омертвения костных балок нет (рис. 49, б). Таким образом, нарушается ограничение периодонта от кости альвеолы. В надкостнице, покрывающей альвеолярный отросток, а иноща и тело челюсти, в прилегающих мягких тканях — десне, околочелюстных тканях — отмечаются признаки реактивного воспаления в виде гиперемии, отека. Воспалительные изменения также регистрируются в лимфатическом узле или 2—3 узлах соответственно пораженному периодонту зуба. В них наблюдается воспалительная инфильтрация.
При остром периодонтите фокус воспаления в виде образования гнойника в основном локализуется в периодонтальной щели. Воспалительные изменения в кости альвеолы и других тканях носят реактивный, перифокальный характер. И трактовать реактивные воспалительные изменения, особенно в прилежащей к пораженному периодонту кости, как истинное ее воспаление нельзя.
Клиническая картина. При остром периодонтите больной отмечает боль в причинном зубе, усиливающуюся при надавливании на него, жевании, а также при постукивании (перкуссии) по жевательной или режущей его поверхности. Характерно ощущение как бы вырастания, удлинения зуба. При длительном давлении на зуб боли несколько стихают. В дальнейшем болевые ощущения усиливаются, становятся непрерывными или с короткими светлыми промежутками. Нередко они принимают пульсирующий характер. Тепловое воздействие, принятие горизонтального положения, при-
Косновение к зубу вызывают значительные болевые ощущения. Наблюдается распространение болей (иррадиация) по ходу ветвей тройничного нерва. Усиление болей при накусывании, прикосновение к зубу заставляет больных держать рот полуоткрытым.
Общее состояние больного удовлетворительное. При внешнем осмотре изменений, как правило, нет. Наблюдаются увеличение и болезненность связанных с пораженным зубом лимфатического узла или узлов. У отдельных больных может быть нерезко выраженный коллатеральный отек соседних с этим зубом околочелюстных мягких тканей. Перкуссия его болезненна и в вертикальном, и в горизонтальном направлении. Слизистая оболочка десны, альвеолярного отростка, а иногда и переходной складки в проекции корня зуба гяперемирована и отечна. Пальпация альвеолярного отростка по ходу корня и особенно соответственно отверстию верхушки зуба болезненна. Иногда при давлении инструментом на мягкие ткани преддверия рта по ходу корня и по переходной складке остается вдавление, свидетельствующее об их отеке.
Диагноз ставитсяна основаниихарактерной клиники и данных обследования.Температурные раздражители, данные электро-одонтометрии указывают на отсутствиереакции пульпы вследствиеее некроза. На рентгенограмме приостром процессе патологическихизменений в периодонтеможет не выявляться или обнаруживаетсярасширение периодонтальнойщели. Приобострении хроническогопроцессавозникают изменения,характерные длягранулирующего,гранулематозного, редкофиброзного периодонтитов.
Изменений крови,как правило,нет, но у некоторых больныхнаблюдается лейкоцитоз (до 9—11*10"'/л),умеренный нейтрофилезза счет палочкоядерных и сегментоядерныхлейкоцитов, СОЭ чащев пределах нормы.
Дифференциальный диагноз. Острый периодонтит дифференцируют от острого пульпита, периостита, остеомиелита челюсти, нагноения корневой кисты, острого одонтогенного гайморита. В отличие от пульпита при остром периодонтите боли бывают постоянными, при диффузном воспалении пульпы — приступообразными. При остром периодонтите в отличие от острого пульпита наблюдаются воспалительные изменения в прилежащей к зубу десне, перкуссия более болезненна- Кроме того, помогают диагностике данные электроодонтометрии. Дифференциальная диагностика острого периодонтита и острого гнойного периостита челюсти основывается на более выраженных жалобах, лихорадочной реакции, наличии коллатерального воспалительного отека околочелюстных мягких тканей и разлитой инфильтрации по переходной складке челюсти с образованием поднадкостничного гнойника. Перкуссия зуба при периостите челюсти малоболезненна или болезненна в отличие от острого периодонтита. По таким же, более выраженным общим и местным симптомам проводят дифференциальную диагностику острого периодонтита и острого остеомиелита челюсти. Для острого остеомиелита челюсти характерны воспалительные изменения прилежащих мягких тканей по обе стороны альвеолярного отростка и
тела челюсти. При остром периодонтите перкуссия резко болезненна в области одного зуба, при остеомиелите —нескольких зубов. Причем зуб, явившийсяисточником заболевания, реагирует на перкуссию меньше, чем соседниеинтактные зубы. Лабораторные данные — лейкоцитоз, СОЭ и др. — позволяют отличать эти заболевания.
Гнойный периодонтит следует дифференцировать от нагноения околокорневой кисты. Наличие ограниченного выбухания альвеолярного отростка, иногдаотсутствие в центре костной ткани, смещение зубов в отличие от острого периодонтита характеризуют нагноившуюся околокорневуюкисту. На рентгенограмме при кисте обнаруживается участок резорбции кости округлойили овальной формы.
Острый гнойный периодонтит необходимо дифференцировать от острого одонтогенного воспаления верхнечелюстной пазухи, при котором может развиваться боль в одном или нескольких прилежащих к ней зубах. Однако заложенность соответствующей половины носа, гнойные выделения из носового хода, головные боли, общее недомогание характерны для острого воспаления верхнечелюстной пазухи. Нарушение прозрачности верхнечелюстной пазухи, выявляемое на рентгенограмме, позволяет уточнить диагноз.
Лечение. Терапия острого верхушечного периодонтита или обострения хронического периодонтита направлена на прекращение воспалительного процесса в периодонте и предотвращение распространения гнойного экссудата в окружающие ткани — надкостницу, околочелюстные мягкие ткани, кость. Лечение преимущественно консервативное и проводится по правилам, изложенным в соответствующем разделе учебника «Терапевтическая стоматология» (1988).
Более быстрому стиханию воспалительных явлений способствует блокада — введение по типу инфильтрационной анестезии 5—10 мл 0,25—0,5% раствора анестетика (лидокаина, тримекаина, новокаина) в область преддверия рта до ходу альвеолярного отростка соответственно пораженному и 2—3 соседним зубам. Это позволяет успешно провести консервативное лечение острого периодонтита. Участьчшиеся аллергические реакции при ранее широко рекомендовавшихся новокаин-пенициллиновой и новокаин-стрептомицино-вой блокадах и необходимость определения чувствительности к ним ограничили в последнее время их использование.
Необходимо все же иметь в виду, что без оттока экссудата из периодонта (через канал зуба) блокады малоэффективны, часто безрезультатны. Более эффективны инфильтрационное или проводниковое обезболивание 1—2% растворами лидокаииа, тримекаина и проведение консервативного лечения. Последнее можно сочетать с разрезом по переходной складке до кости. Это показано также при безуспешной консервативной терапии и нарастании воспалительных явлений, когда не представляется возможным удалить зуб в силу каких-то обстоятельств.
Консервативное лечение обеспечивает успех не во всех случаях острого и обострившегося хронического периодонтита. При неэф-
фективности лечебных мероприятий и нарастании воспалительных явлений зуб следует удалить. Удаление зуба показано при значительном его разрушении, непроходимости канала идя каналов, наличии инородных тел в канале. Как правило, удаление зуба приводит к быстрому стиханию и последующему исчезновению воспалительных явлений. Это можно сочетать с разрезом по переходной складке до кости в области корня зуба, пораженного острым периодонтитом, особенно в случае развивающегося ограниченного серозного периостита.
После удаления зуба могут наблюдаться усиление болей, повышение температуры теяа, что часто обусловлено травматичностью вмешательства. Однако через 1—2 дня эти явления, особенно при проведении соответствующей противовоспалительной лекарственной терапии, ликвидируются.
Для профилактики осложнений после удаления зуба в зубную альвеолу можно вводить антистафилококковую плазму, губку с гентамицином, промывать ее стрептококковым или стафилококковым бактериофагом, ферментами, хлоргексидином, грамицидином.
Общее лечение острого или обострения хронического периодонтита заключается в назначении внутрь пиразолоновых препаратов — анальгина, амидопирина (по 0,25—0,5 г), фенацетина (по 0,25— 0,5 г), ацетилсалициловой кислоты (по 0,25—0,5 г). Эти препараты обладают обезболивающим, противовоспалительным и десенсибилизирующим действием.
Отдельным больным по показаниям назначают сульфаниламид-ные препараты (стрептоцид, сульфадимезин — по 0,5—1 г каждые 4 ч или сульфадиметоксин, сульфапиридазин — по 1—2 г в сутки). У ослабленных пациентов, отягощенных другими заболеваниями, проводят лечение антибиотиками — эритромицином, канамицином, олететрином (по 250 000 ЕД 4—6 раз в сутки), индометацином, вольтареном (по 0,25 г) 3—4 раза в сутки. После удаления зуба при остром периодонтите, чтобы приостановить развитие воспалительных явлений, целесообразно применять холод (пузырь со льдом на область мягких тканей соответственно зубу в течение 1—2—3 ч). Далее назначают теплые полоскания, соллюкс, а при стихании воспалительных явлений другие физические методы лечения: УВЧ, флюктуоризацию, электрофорез димедрола, хлорида кальция, про-теолитических ферментов.
Исход. При правильном и своевременном консервативном лечении в большинстве случаев острого и обострения хронического периодонтита наступает выздоровление. (Недостаточное лечение острого периодонтита ведет к развитию хронического процесса в периодонте.)
Возможно распространение воспалительного процесса из периодонта на надкостницу, костную ткань, околочелюстные мягкие ткани, т. е. могут развиться острый периостит, остеомиелит челюсти, абсцесс, флегмона, лимфаденит, воспаление верхнсчелюстяой пазухи.
Профилактика основывается на санации полости рта, свое-
временном и правильном лечении патологических одонтогенных очагов, функциональной разгрузке зубов при помощи ортопедических методов лечения, а также на проведении гигиенических и оздоровительных мероприятий.
Дата добавления: 2014-12-22; просмотров: 1800;
