Клиническая картина
Клиническое течение хронического остеомиелита складывается из двух фаз - рецидива и ремиссии. При активной патогенной флоре на фоне ослабления организма, охлаждения, травмы и других факторов происходит обострение хронического остеомиелита - фаза рецидивазаболевания. Под воздействием антимикробного лечения или самопроизвольно острота воспалительных изменений проходит и наступает фаза ремиссиизаболевания. Такая смена фаз может повторяться многократно.
Хронический остеомиелит характеризуется основными признаками:рецидивирующее течение, наличие секвестра (или остеомиелитической полости), гнойного свища, остеосклероза.
Рецидив хронического остеомиелита проявляется ухудшением общего состояния. У больного отмечаются недомогание, слабость, головная боль, повышение температуры тела, потливость, может быть озноб, по- является боль в конечности, открывается гнойный свищ. В ряде случаев над хроническим остеомиелитическим очагом кожа становится гиперемированной, появляются сильная боль и инфильтрация мягких тканей, а в последующем - симптом флюктуации, открывается ранее закрывшийся гнойный свищ либо происходит самопроизвольное вскрытие флегмоны в новом месте. После опорожнения гнойника интоксикация уменьшается, температура тела становится субфебрильной, местное воспаление постепенно ликвидируется, гнойный свищ продолжает функционировать или тоже постепенно закрывается. Наступает фаза ремиссии остеомиелита, которая вновь может смениться фазой рецидива.
Клиническое течение различных видов хронического остеомиелита в принципе идентично - происходит смена фаз заболевания. Но при посттравматическом (в том числе огнестрельном) остеомиелите воспаление кости обычно ограничено областью перелома, где образуются гнойные свищи. Для хронического гематогенного остеомиелита характерно остеомиелитическое поражение кости на значительном протяжении метаэпифиза и диафиза с различной локализацией гнойных свищей, нередко нескольких. Соответственно большему распространению воспаления при хроническом гематогенном остеомиелите более выражены проявления хронической гнойной интоксикации, изменения в крови (лейкоцитоз, увеличение СОЭ, диспротеинемия), нарушение функций почек и др.
Диагностика
При сборе анамнеза удаётся установить, что больной в прошлом пе- ренёс острый гематогенный остеомиелит или перелом костей, осложнившийся нагноительным процессом. Необходимо уточнить количество рецидивов заболевания, продолжительность ремиссии, было ли отхождение из свищей мелких костных секвестров. Выясняют количество операций в прошлом, их характер, вид пластики костной полости, ближайший послеоперационный результат.
При выяснении жалоб следует уточнить иррадиацию болей в суставы, наличие болей по ходу сосудисто-нервных пучков, что может указывать на образование новых гнойных затёков.
Общие симптомы при рецидиве остеомиелита идентичны таковым при любом гнойном хирургическом заболевании, поэтому определяют температуру тела, делают необходимые анализы крови и мочи.
При определении местных изменений следует обратить внимание на распространённость гиперемии кожных покровов, инфильтрацию мягких тканей, наличие симптома флюктуации. Важно уточнить степень функционирования свища, исследовать его пуговчатым зондом, что позволяет у некоторых больных установить локализацию остеомиелитического очага.
При наличии язв в местах длительно существующего гнойного свища тщательно осматривают их поверхность и края и при малейшем подозрении на малигнизацию выполняют биопсию.
Для уточнения распространённости воспалительного процесса на соседние суставы определяют объём движений, наличие болезненности и выпота в них.
Важнейшим диагностическим методом при хроническом остеомиелите является рентгенологический,он позволяет установить наличие секвестров, остеомиелитических полостей, хронического периостита, определить протяжённость остеомиелитического поражения костей (рис. 135). Очень ценные сведения даёт фистулография,позволяя получить представление о направлении свищевых ходов, связи их с костными полостями, что необходимо знать при планировании хирургической операции и выборе операционного доступа (рис. 136).

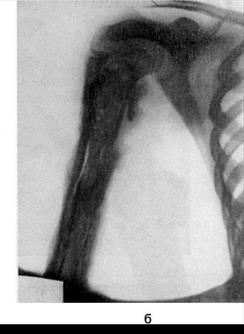
Рис. 135. Острый гематогенный остеомиелит бедра (а). Периостит, поднадкостничный абсцесс. Хронический гематогенный остеомиелит плеча (б). Секвестральная коробка, секвестр.
Сцинтиграфиякостей позволяет установить наличие в них воспалительного процесса. В качестве радиофармпрепарата используют пирофосфат технеция или галлий. Метод помогает в дифференциальной диагностике хронического остеомиелита и опухолей костей. При остром остеомиелите в первые дни заболевания рентгенография малоинформативна, радиоизотопное исследование более эффективно при выявлении ранних воспалительных изменений в костной ткани (рис. 137, см. цв. вкл.).
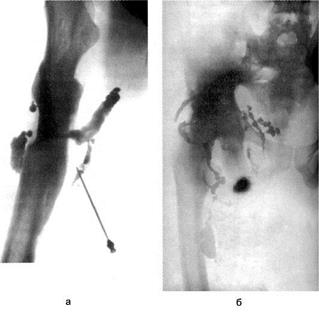
Рис. 136. Фистулограммы при остеомиелите бедренной (а) и подвздошной (б) костей.
Для определения тонких структурных изменений в костной ткани (обнаружения мелких секвестров, остеомиелитических очагов и т.д.), а также состояния окружающих тканей большое значение имеет компьютерная томография(рис. 138).
Обязательным является исследование патогенной микрофлоры на её чувствительность к антибиотикам, а также изучение показателей специфической и неспецифической иммунобиологической реактивности организма больных хроническим остеомиелитом. Чаще всего обнаруживают стафилококковую и грамотрицательную микрофлору в монокультуре или в ассоциациях, устойчивую ко многим антибиотикам. У больных хроническим остеомиелитом отмечают умеренное снижение титра стафилококкового антитоксина и показателей неспецифической иммунобиологической реактивности: титра комплемента, фагоцитарной активности лейкоцитов, Т-лимфоцитов и др.
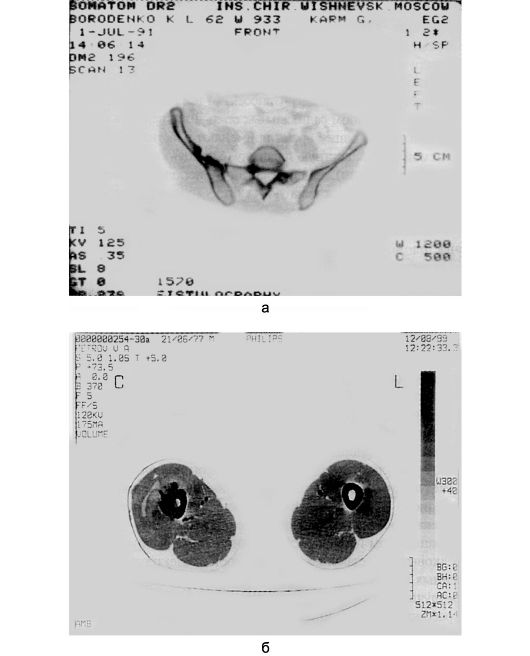
Рис. 138. Компьютерная томограмма при хроническом остеомиелите: а - таза, б - бедра.
Лечение
Хирургическое лечение больных хроническим остеомиелитом показано при наличии секвестров, гнойных свищей, остеомиелитических полостей в костях, остеомиелитических язв, при малигнизации, ложном суставе, частых рецидивах заболевания с выраженным болевым синдромом, интоксикацией и нарушением функций опорно-двигательного аппарата, а также при обнаружении выраженных функциональных и морфологических изменений паренхиматозных органов, вызванных хронической гнойной инфекцией.
Противопоказаниями для радикальной операции при хроническом остеомиелите (некрэктомия) являются выраженная почечная недостаточность на почве амилоидоза, декомпенсация сердечно-сосудистой, дыхательной систем и др.
Главнейшим звеном комплексного лечения хронического остеомиелита является радикальная операция - некрэктомия, которую часто называют ещё секвестрэктомией (рис. 139, см. цв. вкл.). Цель операции - ликвидация хронического гнойного очага в кости и окружающих мягких тканях. При радикальной некрэктомии удаляют секвестры, вскрывают и ликвидируют все остеомиелитические полости с их внутренними стенками, грануляции и детрит, иссекают все гнойные свищи.
Следующий важный этап радикальных операций - санация и пластика костной полости. В настоящее время применяют пластику мышечным лоскутом на кровоснабжаемой ножке, костную пластику (с использованием аутогенной и консервированной костной ткани), хондропластику (с использованием консервированного хряща), реже осуществляют кожную пластику (рис. 140).
Используют различные биополимерные материалы: коллагеновую губку, импрегнированную антибиотиками, клеевые композиции с различными ингредиентами и биополимерные пломбы, содержащие антисептики. Все эти материалы содержат в своём составе препараты, активирующие регенерацию костной ткани.
Санацию костных полостей после некрэктомии проводят методом активного длительного промывного дренирования и методом вакуумирования (рис. 141). Нередко их используют одновременно: через приводящий дренаж промывают костную полость, отводящий дренаж присоединяют к отсосу. Для промывной санации, которая проводится в течение 7-15 сут, используют различные антисептические растворы: антибиотики, гидроксиметилхиноксилиндиоксид, нитрофурал, фуразидин, этакридин, гипохлорит натрия и др. Эффективность санации костной полости контролируется микробиологическими исследованиями.
После выполнения некрэктомии лечение направлено главным образом на подавление остаточной микрофлоры в области хирургического вмешательства, что обеспечивает хорошие результаты в ближайшем послеоперационной периоде. Эта цель достигается следующими лечебными мероприятиями: 1) антибиотикотерапией, 2) иммунотерапией, 3) местным проведением физиотерапевтических процедур: УЗ-терапии, электрофореза лекарственных веществ.
В послеоперационном периоде осуществляют инфузионную терапию: переливание препаратов крови, белковых кровезамещающих жидкостей, электролитных растворов; коррекцию обменных процессов; иммобилизацию конечности, а затем лечебную физкультуру (для улучшения функций опорно-двигательного аппарата).
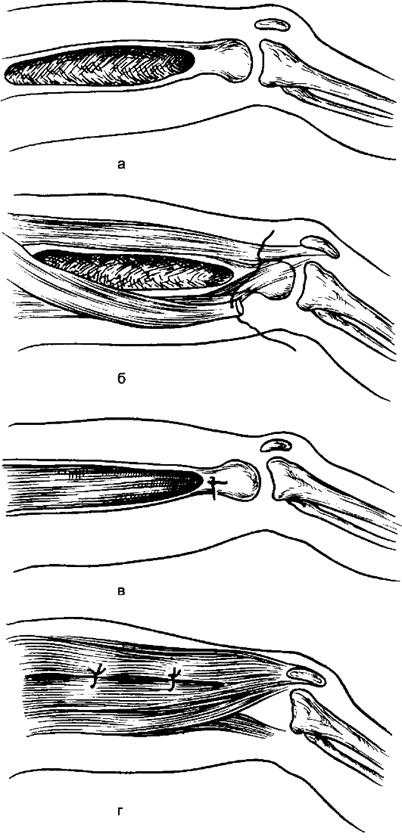
Рис. 140. Мышечная пластика костной полости при хроническом гематогенном остеомиелите бедра: а - костная полость подготовлена к мышечной пластике; б - выкроен мышечный лоскут на проксимальной ножке; в - лоскут уложен в костную полость и фиксирован швом к кости; г - сшивание надкостницы и мышц над мышечным лоскутом.
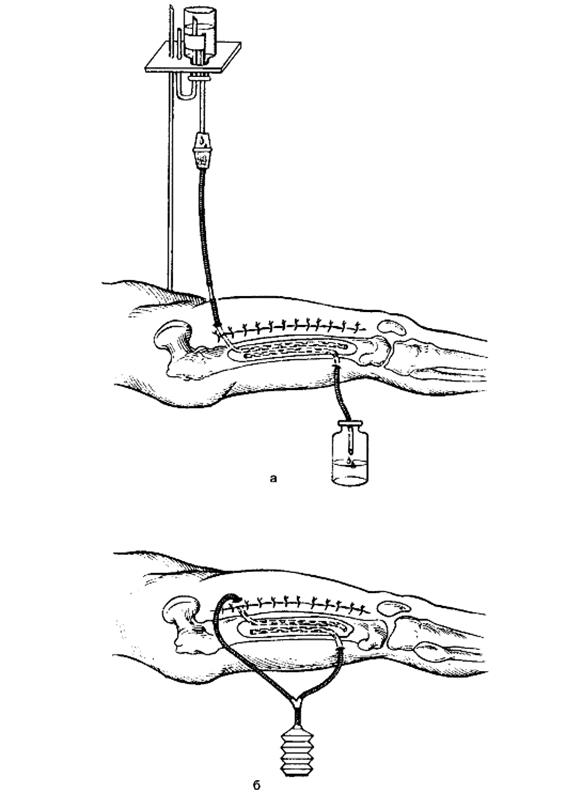
Рис. 141. Дренирование послеоперационной костной полости при хроническом остеомиелите бедренной кости: а - проточно-промывное; б - вакуумное.
Дата добавления: 2017-09-19; просмотров: 502;
