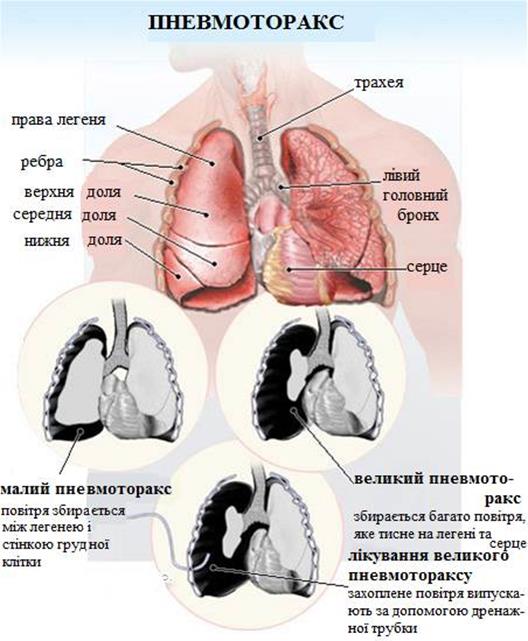
Напружений пневмоторакс
Напружений пневмоторакс супроводжується прогресивним накопичуваням повітря в плевральній порожнині, як правило, у зв’язку з отриманням рваної рани легені, яка дозволяє повітрю виходити в плевральну порожнину, але не повертатися в легеню. Вентиляція з позитивним тиском може посилити ефект «одностороннього клапану».
Прогресивне нарощування тиску в плевральній порожнині зміщує середостіння в протилежну половину грудної клітки і перешкоджає поверненню венозної крові до серця. Внаслідок виникає недостатність кровообігу і це може призвести до травматичної зупинки серця. Класичними ознаками напруженого пневмотораксу є:
- Відхилення трахеї від ураженої сторони
- Надмірне розширенння грудної клітки
- Посилення пуркуторного звуку та надмірне розширення грудної клітки, яка малорухома під час дихання
Центральний венозний тиск підвищується, але буде нормальним або нижчим при гіповолемічних станах.[5]
Однак класничні ознаки, як правило, відсутні, а частіше у пацієнта спостерігається тахікардія та поліпное, а так може бути гіпоксія. Ці ознаки супроводжуються недостатністю кровообігу з гіпотензією та подальшою травматичної зупинкою серця. Дихальні шуми та результати перкусії може бути важко оцінити і вони можуть ввести в оману в травматологічній кімнаті.
Напружений пневмоторакс може розвинутися непомітно, особливо у пацієнтів на вентиляції з позитивним тиском. Це може статися відразу ж або через кілька годин. Незрозуміла тахікардія, артеріальна гіпотензія та підвищення тиску в дихальних шляхах повинні наводити на думку, що розвивається пневмоторакс.
З таким рівнем напруженого пневмотораксу неважко зрозуміти які функції серцево-судинної системи можуть бути знижені у зв’язку з порушенням повернення венозної крові до серця. Масивний напружений пневмоторакс дійсно повинен бути виявлений клінічно, і на фоні гемодинамічного колапсому повинно бути проведено дренування плевральної порожнини голкою або іншим способом.
У випадку напруженого пневмотораксу військовий медик повинен вміти провести дві основні процедури:
- Голкову декомпресію грудної клітки та повторну оцінку пацієнта
- Якщо напружений пневмоторакс декомпресійною голкою послаблений лише частково – необхідне введення плевральної дренажної трубки
Класична тактика при напруженому пневмотораксі – невідкладна декомпресія грудної клітки з використанням голки для дренуванням плевральної порожнини. Внутрішньовенний катетер розміру 14-16G вводиться у 2 міжреберний простір по середньоключичній лінії. Переконайтеся, що місце введення у грудну клітку не є медіальне відносно соскової лінії та що голка не спрямована до серця. Голка видаляється, а катетер залишається відкритим. Негайний порив повітря з грудей свідчить про наявність напруженого пневмотораксу. Ця маніпуляція ефективно перетворює напружений пневмоторакс у простий пневмоторакс.
У багатьох посібниках визначено, що напружений пневмоторакс – це клінічний діагноз і повинен лікуватися дренуванням плевральної порожнини голкою. Тепер ця догма піддається сумніву. Голкове дренування плевральної порожнини – не настільки нешкідливе втручання, як думали раніше, і часто неефективне для усунення напруженого пневмотораксу. Якщо неможливо почути будь-який рух повітря, то неможливо дізнатися, чи справді є напружений пневмоторакс і чи взагалі дійшла голка в плевральну порожнину. Деякі огрядні пацієнти можуть мати дуже товсті стінки грудної клітки.
Голки для дренування плевральної порожнини також можуть блокуватися, перегинатися, зміщуватися та випадати. Таким чином, послаблений напружений пневмотракс може знову непомітно накопичуватися. Що ще більш важливо, виникає можливість ушкодження легені голкою, особливо якщо пневмотораксу спочатку немає. Повітряна емболія через надрив легені – також реальна проблема.
При відсутності порушення гемодинаміки перед втручанням розумно дочекатися результатів ургентної рентгенографії органів грудної клітки. Це дозволить уникнути непотрібних декомпресій. Наприклад, верхня доля правої легені спалася внаслідок ендотрахеальної інтубації з девіацією трахеї – ця клінічна ситуація нагадує напружений пневмоторакс з протилежної сторони і можна встановити непотрібний дренах грудної клітки зліва.
Список травм, пов’язаних з використанням голкової декомпресії:
1. Голкова декомпресія часто пов’язана з ускладненнями.
2. Її використання не легке.
3. Вона ніколи не може бути використана у випадку, якщо ми просто не чуємо дихання з однієї сторони.
АЛЕ
У очевидних випадках (шок з роздутими шийними венами, аускультативно послаблене дихання, відхилена трахея) ця маніпуляція може врятувати життя як патогенетичне лікування травматичного пневмотораксу. У більшості центрів плевральні дренажні трубки повинні бути доступні в реанімаційному залі та повинні розміщуватися у зоні швидкого досягнення. Віддають перевагу контрольованому введенні плевральної дренажної трубки над сліпим використанням голки для дренування плевральної порожнини при умові, що стан дихання та гемодинаміки пацієнта дає декілька додаткових хвилин для виконання хірургічної торакостомії.
Після розкриття плеври відбувається декомпресія напруженого пневмотораксу га послаблена і введення плевральної дренажної трубки може бути виконано без поспіху. Це особливо вірно щодо пацієнта, якому в даний час проводиться процедура вентиляції з позитивним тиском вручну.
Література
Cullinane DC, Morris JA Jr, Bass JG, Rutherford EJ. Needlethoracostomy may not be indicated in the trauma patient. Injury. 32(10):749-52, 2001
Eckstein M. Suyehara D. Needle thoracostomy in the prehospital setting. Prehospital Emergency Care. 2(2):132-5, 1998
Britten S; Palmer SH; Snow TM. Needle thoracocentesis in tension pneumothorax: insufficient cannula length and potential failure.
Маніпуляція: Плевральна декомпресія
Симптоми: клінічні дані вказують на напружений пневмоторакс (гостра дихальна недостатність, зниження дихальних шумів на враженому боці, зміщення трахеї) з швидким погіршенням ознак життєдіяльності
Обладнання
1. плевральна декомпресійна голка
2. спиртовий тампон
3. судинний катетер 14 розміру
Маніпуляція
1. Визначення місця:
►2-й або 3-й міжреберний простір по середньоключичній лінії
►4-й або 5-ий міжреберний простір по середньопахвовій лінії
2. Обробіть операційне поле спиртом
3. Чітко, але обережно введіть голку під кутом 90 градусів трохи вище верхнього краю ребра, через шкіру та плевру допоки не почне виходити повітря або до явного відчуття, що повітря виходить. Нижню частину ребра зачіпати не варто, так як можна пошкодити судинно-нервовий пучок. Повітря повинно вільно виходити (якщо ні, то ви не в плевральній порожнині)
4. Видаліть голку
5. Закріпіть за допомогою пластиру
6. Перевірте дихальні шуми та постійно слідкуйте за карді-респіраторним статусом пацієнта.
Ускладнення
1. Ушкодження легені
2. Пневмоторакс
3. Крововтрата, спричинена пошкодженням міжреберної артерії або вени
Введення плевральної дренажної трубки.
Коли плевральна дренажна трубка вкрай важлива для лікування пацієнта, ви повинні слідувати наступній процедурі для правильного введення трубки та відповідного її функціонування.
Пропальпуйте 5 міжребер'я біля грудини, щоб визначити правильний рівень, на якому вставляється плевральна дренажна трубка. Визначте перетин передньої пахвової лінії та лінії, проведеної через грудну клітину з 5-го міжребер'я. Це буде місце введення, якщо діафрагма не розташована вище, наприклад під час вагітності, при здутті шлунку або кишечника. Якщо це так, то виміряйте відстань від 3 або 4 міжребер'я на грудині. Відчуйте розташоване нижче ребро. Використовуйте подвійні рукавички, тому що під час введення трубки можливий розрив рукавичок.
Якщо пацієнт при свідомості, використовуйте великі об’єми 1% лідокаїну для інфільтраційної анестезії ділянки, де робитиметься розріз. Якщо у пацієнта зламані ребра і він при свідомості, процедура буде дуже болючою, незважаючи на лідокаїн, тому використовуйте від 0,1 до 0,2 мг / кг ентомідату в/в. Він починає діяти через 30 сек і його дія триває від 3 до 5 хв. Протягом цього часу може знадобитися вентиляція легенів мішком Амбу.
Зробіть 3-см розріз над вибраним ребром скальпелем №10. Поглибте цей розріз в підшкірно-жирову клітковину. Використовуйте вигнутий тупий (затискач Кармальта) для створення проходу над ребром. Силою вставте затискач над верхнім краєм ребра та введіть у грудну клітину. Якщо в пацієнта зламані ребра, цей маневр буде дуже болючим, тому ви можете розвести бранші затискача при проходженні через міжреберний простір, щоб застосовувати менше тиску. Розкрийте проміжок широко. Вставте палець в грудну клітку та переконайтеся, що у цій ділянці легеня не прилягає до грудної клітки. Використайте свій мізинець, якщо рана вузька. Якщо пацієнт дуже мускулистий, адекватне відкриття простору може бути вкрай важким. В цьому випадку замініть затискач Кармальта на затискач для ниркової ніжки (Mayo-Guyon) і розширюйте допоки не побачите прохід у грудях.
Виберіть дренажну трубку розміру Fr 36 і покладіть її на груди так, щоб ви зрозуміли розміри трубки та необхідну глибину введення. Затисніть дистальний кінець трубки між браншами іншого затискача Кармальта. А тепер швидко вийміть свій палець, на його місце введіть дренажну трубку та направте її в найвищу точку плевральної порожнини. Якщо використовуєте троакар, то введіть його у трубку, але так, щоб він не виступав з кінця трубки. Завдяки цьому трубка стане жорсткішою, що полегшить її встановлення. Тимчасово від’єднайте пацієнта від вентиляції з позитивним тиском, щоб легені спалися. Повторно підключіть трубку, як тільки ви зрозумієте, що вона знаходиться в правильному положенні. Пришийте трубку до шкіри, використовуючи шовкові нитки 0 розміру або інші плетені нитки великого розміру, залишаючи два довгих кінці шва, щоб обернути навколо трубки. Завершіть закриття розрізу скріпками.
Якщо трубка наповнюється кров’ю, швидко затисніть її затискачем Кармальта. Повідомте команду, що кровозбірник повинен бути приєднаний до відсмоктуючого апарату для можливої аутотрансфузії, за винятком випадків, коли аявна травма черевної порожнини з контамінацією грудної клітки вмістом шлунку або кишківника.
Накладіть стерильну пов’язку навколо дренажної трубки. Приєднайте трубку до відсмоктуючого пристрою. Дуже важливо, щоб усі з’єднання трубки були надійними. Зручний спосіб полягає у використанні нейлонової кабельної стяжки, доступної у будівельних магазинах. Після від’єднання відсмоктуючого апарату від джерела вакууму, у разі необхідності переміщення пацієнта, не затискайте дренажну трубку; натомість переконайтеся, що рівень води в дренажі по Бюлау достатній. Може виникнути напружений пневмоторакс, якщо трубка затиснута, особливо якщо є витік повітря з легенів. Якщо навколо пацієнта замало місця (наприклад, у вертольоті), замість відсмоктувача можна використати односторонній клапан Геймліха.
Якщо у пацієнта сильна кровотеча з грудної клітки через дренажну трубку та артеріальний тиск різко знижується, кров в грудній клітці може служити для тампонування. У цьому випадку затисніть трубку та слідкуйте за ефектом.
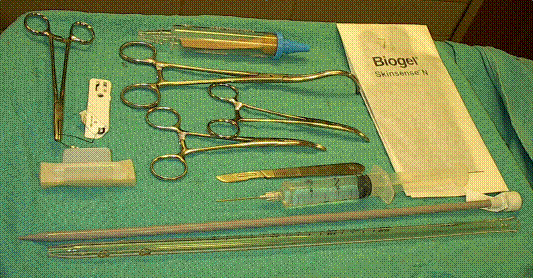
Набір для встановлення дренажної трубки повинен містити: голкотримач, товсту шовкову нитку на ріжучій голці, скальпель №10, два затискачі Кармальта, дренажну трубку Fr 36 з троакаром або без нього. Троакар використовують лише для додавання жорсткості трубці, щоб полегшити її введення.
Затискач для ниркової ніжки та односторонній клапан Геймліха можуть бути загорнуті окремо. Подвійні рукавички для хірурга та лідокаїн для місцевого знеболювання також можуть зберігатися окремо.
Накладіть шви на шкіру щільно навколо трубки за допомогою хірургічного вузла і квадратного вузла. Щільне закриття шкіри допоможе запобігти витоку повітря в груди навколо трубки. Розміщення в грудях трубку біля одного краю розтину спрощує зашивання. Залиште дві довгих кінцівки шва для оберту навколо трубки і щільно зав’яжіть. Якщо залишити довгі хомути біля трубки, вона почне вільно рухатися в грудній клітці. Для збереження часу решту рани зведіть за допомогою степлера. Перед нанесенням пов’язки перевірте надійність фіксації трубки.
Література
Silver M, Bone RC. The technique of chest tube insertion. J Crit Illness 1986;
1(2):45-51.
Процедура введення плевральної дренажної трубки:
Необхідні матеріали: дренажна трубка (16-35 Fr), рукавички, односторонній клапан, скальпель (номер 10 або 15), затискач Келлі, великий кровоспинний затискач, повідон-йод, шовний матеріал, 2% лідокаїн для ін’єкцій, голка та шприц.
1. Оцінка потерпілого.
• Якщо потрібно, відкрийте дихальні шляхи
• Забезпечте достатнє дихання та допоможіть в міру необхідності
• Забезпечте додатковий кисень, якщо можливо
• Під’єднайте постраждалого до пульсоксиметра, якщо можливо
2. Підготовка потерпілого
• Розмістіть потерпілого у положенні на спині
• Підніміть руку над головою на ураженій стороні
• Визначте 4-е або 5-е міжребер’я та середньопахвову лінію
○ Розріз шкіри робиться між середньопахвовою та передньою пахвовою лініями над ребром, що знаходиться нижче міжреберного рівня, вибраного для введення дренажної трубки
○ Хірургічний маркер може бути використаний для кращого розмежування анатомії
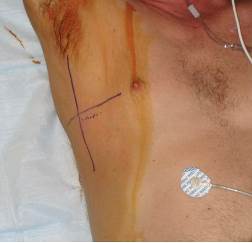
• Обробіть місце розчином повідон-йоду
• Одягніть стерильні рукавички
• Накрийте операційне поле
• Виконайте інфільтраційну анестезію 1 або 2 % розчином лідокаїну та дозвольте медикаменту подіяти, якщо стан пацієнта дозволяє зачекати
3. Введіть трубку
• Зробіть поперечний розріз довжиною 2 або 3 см над вибраним місцем та поглибте його до міжреберних м’язів
Примітка: Розріз шкіри повинен бути на 1-2 см нижче міжребер’я, через який буде вводитися трубка.
• Вставте великий затискач через міжреберні м’язи в наступне міжребер’я вище розрізу шкіри
• Проколіть кінчиками затискача парієнтальну плевру та повільно розширте отвір за допомогою розкриття затискача на 1,5-2 см
Застереження: Уникайте проколу легені. Завжди використовуйте верхній край ребра для уникнення міжреберних нервів та судин.
• Відразу вставте палець в рукавиці в розріз, щоб очистити від спайок, згустків і т.ін.

• Затисніть кінчик дренажної трубки затискачем. Вставте кінець трубки в розріз після видалення свого пальця з отвору
• Вставте трубку, поки останній дренажний отвір на ній не ввійде на 2,5-5 см всередину грудної клітки.
• З’єднайте кінець трубки з одностороннім клапаном (клапан Геймліха, дренаж по Бюлау або інший імпровізований)
• Зафіксуйте трубку, використовуючи шовний матеріал
• Накладіть оклюзійну пов’язку на місце розрізу
• Зробіть рентгенограму грудної клітки для підтвердження розміщення трубки, якщо можливо
4. Повторна оцінка стану постраждалого
• Перевірте двостороннє дихання
• Спостерігайте та фіксуйте життєві показники кожні 15 хв
Дата добавления: 2016-04-22; просмотров: 2862;
