ОСЛОЖНЕННЫЕ СПИННОМОЗГОВЫЕ ГРЫЖИ
Порок развития Спинного мозга и оболочек с одновременным дефектом замыкания дужек позвонков носит название спинномозговой грыжи Это уродство встречается у 1 ребенка на 1000—3000 новорожденных. Прогноз при спинномозговых грыжах тяжелый. Большинство авторов считают наиболее рациональным проведение «плановой» операции по поводу спинномозговой грыжи у детей в возрасте старше 6 мес., так как сложное хирургическое вмешательство легче переносится старшими детьми. Однако у значительной части больных, особенно в период новорожденности или первых месяцев жизни, возникают осложнения, требующие немедленного хирургического вмешательства. В то же время имеются некоторые формы спинномозговых грыж, при которых операция противопоказана. Все это требует индивидуального подхода к выбору методов лечения детей с упомянутым пороком развития.
Наши наблюдения показывают, что для практических целей наиболее целесообразно объединение различных анатомических форм спинномозговых грыж с учетом клинических проявлений в две основные группы
1) оболочечные грыжи (meningocele), при которых у ребенка не выявляется поражение спинного мозга;
2) оболочечно-мозговые грыжи (medulomeningocele), при которых элементы спинного мозга участвуют в образовании грыжи; у таких детей с рождения отмечаются парезы или параличи тазовых органов и нижних конечностей.
Клиническая картина. Клинически спинномозговая грыжа проявляется в виде опухоли над позвоночником, расположенной по средней линии, преимущественно в поясничном отделе. Грыжевое выпячивание может быть различных размеров (среди наблюдавшихся нами 348 больных его диаметр варьировал от 5 до 15 см). Опухоль покрыта кожей, часто истонченной или рубцово-измененной в центре. На коже грыжевого мешка и вокруг него иногда видны разрастания волос, пигментация или небольшие сосудистые опухоли. Грыжа может быть напряженной, кожа над ней растянута и истончена. У детей с грыжами больших размеров оболочки бывают повреждены во время прохождения по родовым путям, при родовспоможении или от другого вида травмы. В таких случаях определяются дефект оболочек и истечение ликвора по каплям (63 наших наблюдения).
На поверхности грыжевого выпячивания у части детей бывает изъязвление, которое иногда отмечается сразу после рождения, чаще в сроки от 3 до 12 дней или в более старшем возрасте Изъязвление приводит к обширному инфицированию клетчатки в области грыжи, гнойному поражению оболочек и восходящему менингиту.
В редких случаях в центре грыжевого выпячивания при осмотре определяется вдавление, на дне которого виден расщепленный спинной мозг ярко-красной окраски, не прикрытый оболочками (rachischisis). Такие дети нежизнеспособны, они погибают вскоре после рождения.
При ощупывании опухоли выявляют зыбление, а у основания прощупывается плотный край отверстия незаращенных дужек. При надавливании на опухоль ребенок начинает беспокоиться. Если при этом врач пальцами второй руки ощупывает большой родничок ребенка, то иногда можно определить возникающее его напряжение соответственно времени сдавления грыжи.
Начинающаяся водянка головного мозга сопровождается выбуханием больного родничка и значительным расхождением швов черепа
Осмотр детей со спинномозговой грыжей заканчивают тщательным неврологическим обследованием, так как это заболевание часто сопровождается парезами или параличами нижних конечностей и тазовых органов. Если движения нижних конечностей и чувствительность их сохранены, а функция тазовых органов нормальная, мы считаем, что у ребенка имеется оболочечная форма спинномозговой грыжи. У новорожденных бывает довольно трудно установить степень поражения спинного мозга, которое наблюдается при оболочечно-мозговых формах грыжи. Между тем от этого зависят показания к оперативному вмешательству и прогноз.
Парезы нижних конечностей легкой степени не всегда определяются у детей после рождения, так как проверка активных движений и чувствительности у них затруднена Однако скованность и ограничение движений конечностей, плохая двигательная реакция на болевые раздражения могут быть правильно расценены как парез. У таких новорожденных одновременно выявляется ослабление нормального тонуса сфинктера заднего прохода, который втянут, имеет вид воронки, но при пальцевом исследовании свободно пропускает палец врача При крике ребенка часто появляется истечение мочи, которая в спокойном состоянии отделяется периодически струей небольшими порциями.
При параличе нижние конечности бывают согнуты в тазобедренных и коленных суставах за счет сохранившейся функции некоторых сгибателей бедер В то же время стопы свисают. Чувствительность может быть резко понижена или Отсутствует, укол или поглаживание подошвенных поверхностей не вызывают нормальной Ответной реакции. У таких детей, как правило, наблюдается паралич сфинктеров заднего прохода и мочевого пузыря. При наблюдении за ребенком видно непрерывное выделение мочи по каплям; ухаживающий персонал отмечает,
что новорожденный постоянно мокрый. Задний проход зияет, меконий или каловые массы отходят постоянно малыми порциями. При введении пальца в задний проходе ощущается обычный тонус сфинктера, ребенок не реагирует на манипуляцию беспокойством, что всегда наблюдается у здоровых детей. На нижних конечностях бывают видны трофические расстройства. Все эти симптомы указывают на значительное недоразвитие спинного мозга. Именно у этих детей чаще всего определяется прогрессирующая водянка головного мозга.
Рентгенологическое исследование при спинномозговых грыжах проводят для подтверждения диагноза. На снимках, кроме однородной мягкотканной опухоли, соответствующей грыжевому выпячиванию, определяются на том же уровне расщепление и недоразвитие дужек позвонков. Кроме того, исследование имеет значение для дифференциальной диагностики с тератомой крестцово-копчиковой области, при которой на снимках часто выявляются включения костной плотности, сегменты конечностей или даже недоразвитый плод.
Дифференциальная диагностика. Спинномозговая грыжа может по своей форме и расположению напоминать кистозную тератому крестцово-копчиковой области. Тератома, в отличие от спинномозговой грыжи, располагается несколько асимметрично, часто прорастает в таз и прощупывается при исследований через прямую кишку. При пальпации опухоли выявляется ее неоднородность. Рентгенологическое исследование помогает диагностике. В отдельных случаях клинически невозможно разграничить эти пороки развития, и диагноз устанавливают окончательно только при гистологическом исследовании удаленной опухоли.
Лечение. На основании опыта клиники и опубликованных данных мы выработали определенные показания к экстренной операции по поводу спинномозговой грыжи:
1) разрыв оболочек грыжевого выпячивания или резкое их истончение, грозящее прорывом; 2} изъязвление или инфицирование оболочек грыжи.
Показания не могут вызывать сомнений: дети с подобными осложнениями, оставленные без операции, почти всегда погибают от менингита. Малый возраст ребенка не должен изменять решения хирурга о назначении на операцию. Рациональная предоперационная подготовка и достаточное-обезболивание делают вмешательство относительно безопасным в любом возрасте.
Большинство хирургов отказываются от вмешательства у детей, если грыжа сопровождается параличами нижних конечностей, тазовых органов или нарастающей водянкой головного мозга. В этих случаях хирургическое вмешательство не межет принести улучшения. Следует подчеркнуть, что в первые дни после рождения ребенка крайне трудно окончательно установить степень поражения спинного мозга: парезы могут быть приняты за параличи и наоборот. Все это заставляет очень строго подходить к наиболее трудному и спорному вопросу—определе-
нию абсолютных противопоказаний к операции. Операция также не показана во всех случаях наличия тяжелых сочетаниях заболеваний или пороков развития, глубокой недоношенности или менингита. Противопоказания к операции, технического характера возникают при огромных грыжах с широким основанием и рубцово-измененными истонченными оболочками. Закрытие дефекта мягких тканей во время вмешательства у таких детей невыполнимо. Следует отметить, что грыжи больших размеров всегда сочетаются с тяжелым поражением спинного мозга (параличами конечностей и тазовых органов).
Если нет противопоказаний, то ребенка оперируют радикально. Дети с параличами получают общеукрепляющее, симптоматическое и местное лечение, затем ребенка направляют в специальное лечебное учреждение или под наблюдение поликлиники.
Предоперационная подготовка. Успех оперативного, лечения ребенка с осложненной спинномозговой грыжей во многом здвисит от правильного предоперационного лечения, которое направлена прежде всего на улучшение общего состояния больного, a также ликвидацию воспаления стенки грыжевого мешка. Сроки проведений предоперационной подготовки зависят от характера осложнения.
При разрыве грыжевого мешка с наличием ликвореи подготовку к операции сокращают до нескольких часов. За это время хирург проводит противошоковые мероприятия и премедикацию. Новорожденного перед вмешательством согревают, вводят витамин К м антибиотики.
Нагноение и инфицирование оболочек грыжя требует интенсивной предоперационной подготовки длительностью в 2—4дня. Ребенку назначают антибиотики, витамины К, С и В(, трансфузию крови или плазмы. Во время ежедневных перевязок и туалета раны проводят ультрафиолетовое облучение. Операцию назначают после стихания воспалительных явлений. Истончение оболочек грыжи с угрозой прорыва не требует немедленного хирургического вмешательства, его можно отложить на несколько дней и даже недель. Таких детей помещают в хирургический стационар, создают условия, исключающие травму грыжевого выпячивания (держат на животе или боку, закрывают выпячивание толстым слоем ваты). Наблюдая за ребенком, окончательно устанавливают или исключают наличие параличей или парезов, а затем решают вопрос об операции.
Оперативное лечение. Положение ребенка — на животе с приподнятым тазом для предупреждения излишнего вытекания спинномозговой жидкости. Операцию при спинномозговой грыже проводят по видоизмененной методике Bauer под эндотрахеальным наркозом и защитным переливанием крови.
Техника операции. Производят овальный разрез (в поперечном направлении), окаймляющий вершину грыжевого выпячивания (рис. 85, а). При истончении оболочек разрез ведут по границе здоровой кожи. Тупо и остро выделяют грыжевой мешок, отсепаровывая его до шейки. Шейку мешка освобождают от окружающих тканей до костного грыжевого кольца (рис. 85, б). У новорожденного грыжевой мешок очень тон* кий, и поэтому выделять его следует с большой осторожностью, чтобы не
повредить нервные корешки, которые могут быть включены в стенку мешка. Затем вскрывают грыжевой мешок у вершины и широко рассекают (рис. 85, в) для осмотра содержимого грыжи. Если там находится только спинномозговая жидкость, то ее отсасывают шприцем, ножку перевязывают шелковой лигатурой и мешок отсекают. Если в грыжевом мешке обнаружены отдельные нити конского хвоста, то последние осторожно от-сепаровывают и погружают внутрь позвоночного канала. В редких случаях в мешке обнаруживают пролабированный спинной мозг. Его необходимо осторожно высвободить от сращений и вправить в канал. Затем шейку перевязывают (рис. 85, г) и отсекают мешок (при широкой шейке
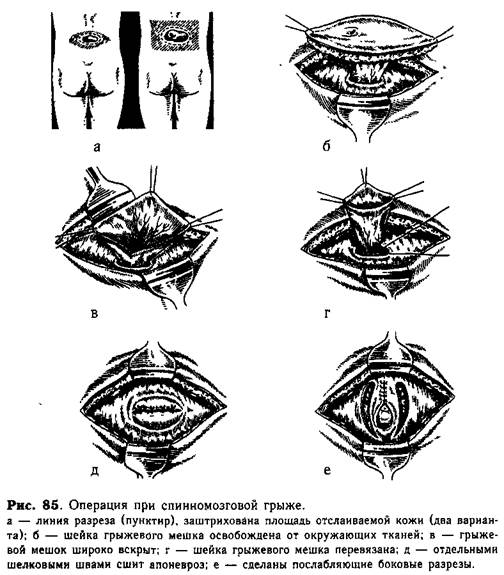
накладывают отдельные узловые швы). Культю грыжевого мешка погружают в спинномозговой канал, над отверстием послойно зашивают твердую мозговую оболочку, мышцы, апоневроз (рис. 85, д). При значительном натяжении швов делают послабляющие боковые разрезы апоневроза (рис. 85, е)
При больших костных дефектах можно пользоваться для укрепления апоневроза вшиванием капроновой ткани. Кожу зашивают наглухо. При любом способе операции следует избегать давления швов или пластического материала на культю мозговых оболочек.
Послеоперационное лечение, В первые 4—5 дней после операции ребенка укладывает на живот во избежание загрязнения раны испражнениями Назначают обычную противовоспалительную терапию, направленную на предупреждение менингита и пневмонии: антибиотики, общеукрепляющие средства, физиотерапию (УВЧ). У грудных детей кормление начинают через 8—10 ч после вмешательства, вначале по 15— 20 мл грудного молока, затем его объем быстро увеличивают, а на 2-й день переходят на обычную возрастную норму Старшим детям назначают щадящий послеоперационный стол на 3—4 дня.
Интересные данные получены при проверке отдаленных результатов экстренных операций у новорожденных. Больные обследованы спустя 6—10 лет после вмешательства [Дрейер К. Л , 1968].
При оболочечных формах спинномозговых грыж операция дает, как правило, стойкие хорошие результаты—дети растут и развиваются нормально, нарушений иннервации нижних конечностей и тазовых органов не возникает. Только у 2 из 19 обследованных наступило ухудшение, что мы связываем с перенесенным в послеоперационном периоде менингитом Весьма показательна группа детей, оперированных с явлениями парезов (оболочечно-мозговая форма). У трети наступило полное излечение, у остальных явления парезов не усилились, оставшись прежними (только в 1 случае отмечено ухудшение — до операции констатированы парезы, а спустя 5 лет — параличи нижних конечностей) О судьбе 3 детей, оперированных при явлениях параличей, удалось узнать очень мало: у одного из них, прожившего около года после вмешательства, оставались без изменения параличи, но водянка головного мозга не нарастала; остальные погибли в разные сроки после операции.
Глава 25
Дата добавления: 2016-04-14; просмотров: 835;
