ОСЛОЖНЕНИЯ ДЕСТРУКТИВНОЙ ПНЕВМОНИИ
Частота деструктивных пневмоний в детском возрасте в последние годы уменьшилась в 1,5—2 раза, однако летальность, особенно среди детей младшей возрастной группы, продолжает оставаться высокой, составляя от 3 до 15% [Баиров Г. А., Рошаль Л. М., 1991J.
Осложнения деструктивной пневмонии, требующие неотложной хирургической помощи, можно разделить на 2 группы: внутрилегочные и легочно-плевральные.
К внутрилегочным осложнениям относятся абсцессы легких (одиночные и множественные). В зависимости от возможности и степени опорожнения абсцессы целесообразно делить на дренирующиеся, недренирующиеся и гигантские («провисающие»). Каждая форма характеризуется особенностями клинического течения и хирургического лечения. В исходе стафилококковой пневмонии в паренхиме легкого образуются воздушные пузыри, или стафилококковые буллы.
Течение деструктивной пневмонии может осложниться развитием острой прогрессирующей эмфиземы средостения, которая нередко сочетается с пневмотораксом. Этот патологический процесс также требует экстренной терапии.
К легочно-плевральным осложнениям относят пиоторакс и пиопнев-моторакс, причем последний является наиболее частым и грозным осложнением основного заболевания, особенно при наличии клапанного механизма в приводящем бронхе. В таких случаях пиопневмоторакс приобретает характер напряженного. Легочно-плевральные осложнения чаще возникают с одной стороны, но возможен и двусторонний процесс.
Таким образом, в течении деструктивной пневмонии у детей возникают различные осложнения, требующие неотложной помощи. Мы сочли возможным классифицировать их следующим образом.
I. Внутрилегочные осложнения. А. Абсцессы;
1) дренирующиеся;
2) недренирующиеся;
3) гигантские («провисающие»). Б. Буллы.
II. Прогрессирующая эмфизема средостения. III. Легочно-плевральные. А. Эмпиема плевры:
1) пиоторакс;
2) пиопневмоторакс:
а) ненапряженный,
б) напряженный,
Предлагаемое деление осложнений деструктивной пневмонии у детей имеет, с нашей точки зрения, практическое значение, позволяя педиатру и детскому хирургу правильно оценить характер патологического процесса и своевременно оказать ребенку необходимую помощь,
Абсцессы легких
Абсцессы легких составляют 1,5% от осложнений деструктивной пневмонии.
Клиническая картина. Осложнение развивается на фоне бурно текущей пневмонии. Симптомом, указывающим на формирование абсцесса, является ухудшение и без того тяжелого состояния ребенка. Дети становятся вялыми, безразличными к окружающему. Аппетит у них резко снижен. Отмечаются высокая температура тела, выраженные явления интоксикации: проливные поты, бледно-серая кожа, стойкий цианоз носогубного треугольника, сухость слизистых оболочек, заостренные черты лица, одышка с участием в акте дыхания вспомогательной мускулатуры. Пульс частый, напряженный, тоны сердца приглушены. В легких на уровне недренирующегося абсцесса перкуторный звук укорочен, выслушиваются разнока-' либерные влажные хрипы. При расплавлении легочной ткани сравнительно часто возникает сообщение полости гнойника с бронхом, через который происходит частичная эвакуация экссудата. Дренирующийся абсцесс проявляется сильным кашлем с обильным отхождением мокроты. Степень опорожнения гнойника зависит от калибра и проходимости бронха. При широком просвете последнего абсцесс практически полностью дренируется. Общее состояние ребенка постепенно улучшается, снижается температура тела, уменьшаются явления интоксикации.
Особенно тяжело протекают гигантские («провисающие») абсцессы у детей первых месяцев жизни. Общее состояние у таких больных очень
тяжелое, с выраженными явлениями интоксикации, сердечно-сосудистой и дыхательной недостаточности. При осмотре ребенка обращают на себя внимание бледность, мраморность кожи, акроцианоз, заостренные черты лица. Отмечается стонущее дыхание с участием вспомогательной мускулатуры, периодическое двигательное беспокойство. Больной слабо, монотонно плачет, отказывается от еды; высокая температура тела сопровождается сильной потливостью. Над легочным полем на стороне поражения выявляется притупление перкуторного звука, дыхание проводится слабо, на отдельных участках выслушиваются крепитирующие хрипы. Изменения сердечно-сосудистой деятельности выражаются в глухости тонов сердца, тахикардии, мягкости и слабости пульса на периферических артериях. Тяжелая интоксикация сопровождается диспепсическими расстройствами, вздутием живота вследствие пареза кишечника, увеличением печени. В анализах крови выявляются анемия, увеличение количества лейкоцитов, сдвиг в лейкоцитарной формуле влево до юных и более молодых форм, СОЭ резко увеличена.
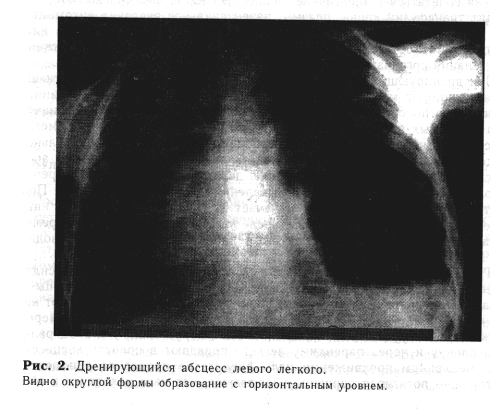
Рентгенологическое исследование в первые дни болезни позволяет выявить характерное для недренирующегося абсцесса интенсивное ограниченное гомогенное затенение. В дальнейшем контуры инфильтрата становятся более четкими и принимают округлую форму. Наличие воздуха и горизонтального уровня в полости абсцесса указывает на сообщение его с бронхом (рис. 2).
Гигантский («провисающий») абсцесс рентгенологически проявляется массивным гомогенным затенением, иногда имеющим небольшой газовый пузырь с горизонтальным уровнем. Нижний полюс абсцесса четкий, полуовальным контуром отграничен от воздушной легочной ткани. Пе-рифокальное воспаление в большей степени выражено в верхнем полюсе гнойника, где контуры его несколько бахромчатые.
Дифференциальную диагностику следует проводить с кистой легкого или осумкованным пиопневмотораксом. Последняя форма осложнения у детей встречается очень редко. Температура тела повышается до 38 °С. Физикальные данные свидетельствуют о пристеночном расположении полости, дыхание на всем остальном легочном поле проводится хорошо. Ценные данные для дифференциальной диагностики дает рентгенологическое исследование: осумкованный пиопневмоторакс имеет овальную форму с заостренными кверху и книзу краями, абсцесс дает округлую тень. При дыхании конфигурация осумкованного пиопнев-моторакса может изменяться, а форма абсцесса обычно остается стабильной. Рентгенологически можно определить, что содержимое осумкованного пиопневмоторакса быстро смещается при наклонах ребенка, а содержимое абсцесса перемещается медленно.
Лечение. Лечебная тактика при абсцессах легких зависит от характера патологического очага. Терапия процесса в легких во всех случаях должна сочетаться с энергичным общим лечением, в комплекс которого входят трансфузии крови, плазмы, парентеральное введение витаминов С и группы В, физиотерапевтические процедуры,.внутривенное или внутримышечное введение антибиотиков широкого спектра действия, оксигенация организма, использование сердечно-сосудистых средств.
При дренирующихся абсцессах легких, когда ребенок хорошо откашливает гнойную мокроту, лечебные мероприятия сводятся к созданию дренажного положения, проведению дыхательной гимнастики, назначению щелочных ингаляций с антибиотиками 4—6 раз в сутки. Помогают санация гнойной полости, бронхоскопия с промыванием бронхиального дерева и введением антибиотиков. Большие недренирующиеся абсцессы следует пунктировать. Пункцию делают после тщательного рентгенологического обследования и выявления локализации абсцесса. Под рентгеновским экраном хирург намечает на грудной стенке точку, наиболее приближенную к гнойнику, после чего ребенку производят" преме-дикацию и переводят в процедурный кабинет. Пункцию производят под местной анестезией.
Техника пункции абсцесса. Положение больного — сидя. Анестезируют кожу, подкожную клетчатку и межреберные мышцы в области, намеченной для пункции. Берут толстую иглу, прокалывают кожу и смещают ее кверху, затем проводят иглу по межреберью через мягкие ткани грудной клетки, прокалывают париетальную и висцеральную плевру и через паренхиму легкого попадают в полость абсцесса. При медленном продвижении иглы ощущается провал ее в полость. Осторожно потягивая поршень, убеждаются, что игла находится в абсцессе — в шприц поступает гной. Для лучшей его эвакуации полость повторно промывают 5—10 мл раствора фурацилина или йодинола. Отсасывают максимальное количество содержимого. Пункцию завершают введением в абсцесс раствора антибиотиков. При извлечении иглы раневой канал на всем протяжении орошают раствором антибиотиков. Это предупреждает инфицирование легочной ткани, предлежащей к абсцессу, плевральной полости и мягких тканей грудной стенки. После извлечения иглы кожа, ранее оттянутая кверху, смещается вниз и прикрывает раневой канал. Место прокола кожи обрабатывают спиртовым раствором йода и заливают клеолом.
Повторные пункции абсцесса делают по показаниям. Основными критериями необходимости их являются накопление экссудата в полости и ухудшение состояния ребенка, которое обычно после первой пункции значительно улучшается. Нередко после однократной санации начинает функционировать приводящий к абсцессу бронх. У ребенка появляется кашель с отхождением мокроты. В таких случаях дальнейшее лечение проводят так же, как при дренирующихся абсцессах.
Использование чрескожного дренирования абсцесса, очевидно, допустимо в исключительных случаях, когда не удается достичь стойкого опорожнения гнойной полости с помощью бронхоскопии и чрезбронхиаль-ной катетеризации абсцесса или пункцией его. Мы сдержанно относимся к методике чрескожного дренирования, однако при латерально расположенных одиночных абсцессах и при уверенности в наличии сращений между висцеральной'и париетальной плеврой может быть применена методика дренирования, предложенная Л. М. Рошалем: через кожу пунктируют абсцесс и через просвет иглы в полость абсцесса вводят эластичный катетер для аспирации содержимого и постоянной санации полости.
В последующем больным необходимо специализированное санаторное лечение.
Буллы
После деструктивной пневмонии в легком у части детей остается воздушная полость или множественные воздушные пузыри — буллы. Обычно они самостоятельно исчезают в течение 4—6 мес после стихания острого воспалительного процесса. Лишь в некоторых случаях при узком приводящем бронхе или наличии в нем своеобразного клапана, препятствующего выходу, воздушные пузыри начинают внезапно увеличиваться в размерах.
Клиническая картинаэтого осложнения проявляется ухудшением общего состояния ребенка без признаков интоксикации и повышения температуры тела. У больного прогрессивно нарастают явления дыхательной недостаточности — ребенок становится беспокойным, появляются одышка и цианоз слизистых оболочек и кожи. При осмотре обраща-
ют на себя внимание бочкообразная форма грудной клетки, отставание в акте, дыхания пораженной ее половины. Физикальные данные также достаточно характерны: при перкуссии на стороне патологического процесса выявляется высокий тимпанит, дыхательные шумы в этих отделах не прослушиваются, границы сердца смещены в противоположную половину грудной клетки. Рентгенологически определяются наличие большой тонкостенной воздушной полости с четкими контурами, смещение органов средостения, сужение легочного поля на здоровой стороне.
Лечение напряженных воздушных пузырей сводится к однократной, реже — повторной пункции и удалению воздуха, после чего полость уменьшается и постепенно исчезает. В исключительно редких случаях приходится прибегать к торакоцентезу и дренированию буллы как мере экстренной помощи при нарастающих симптомах дыхательной недостаточности. Необходимость в более радикальном лечении возникает при рецидивирующих буллах, а также при наличии воздушных полостей, не имеющих тенденции к обратному развитию. Такие ситуации являются показанием к оперативному вмешательству — резекции части легкого, несущего полость.
Дата добавления: 2016-04-14; просмотров: 3924;
