Гипертрофия желудочков
Будет ли сопровождаться гипертрофия желудочка дилатацией, зависит от типа перегрузки. При перегрузке объемом или давлением первоначальная реакция желудочка состоит в увеличении длины сар-комеров с целью обеспечения оптимального перекрытия нитей актина и миозина. Со временем в ответ на перегрузку масса миокарда желудочка начинает расти.
Перегрузка объемом характеризуется увеличением напряжения в стенке желудочка во время
диастолы. Возрастание массы миокарда желудочка оказывается достаточным для компенсации увеличения его диаметра: отношение радиуса желудочка к толщине стенки остается постоянным. Репликация саркомеров происходит последовательно, и это приводит к эксцентрической гипертрофии. Фракция выброса желудочка остается сниженной, но повышение конечно-диастолического объема позволяет в покое поддерживать нормальный ударный объем (и сердечный выброс).
Перегрузка давлением характеризуется увеличением напряжения в стенке желудочка во время систолы. В этом случае репликация саркомеров происходит параллельно, следствием чего является концентрическая гипертрофия. При этом отношение толщины стенки миокарда к радиусу желудочка увеличивается и, согласно закону Лапласа (с. 17), систолическое напряжение в стенке желудочка нормализуется. Гипертрофия желудочка, особенно если она вызвана перегрузкой давлением, как правило приводит к прогрессирующей диасто-лической дисфункции.
Случай из практики: укорочение интервала PQ
Мужчине, 38 лет, в связи с недавно начавшимися головными болями планируется эндоскопическое вмешательство на придаточных пазухах носа. При опросе выяснилось, что во время одного из приступов головной боли у него был обморок. Предоперационная ЭКГ не выявила отклонений, за исключением укорочения интервала PQ до 0,116 с при нормальной морфологии зубца P.
Какова клиническая значимость укорочения интервала PR?
Интервал PQ измеряется от начала зубца P до начала желудочкового комплекса QRS (зубца Q или R). В норме интервал PQ соответствует периоду от начала деполяризации предсердий до начала деполяризации желудочков, т. е. отражает распространение возбуждения по предсердиям, АВ-узлу, пучку Гиса и волокнам Пуркинье. Длительность интервала PQ зависит от ЧСС и в норме варьируется от 0,12 до 0,2 с. Патологическое укорочение интервала PQ может наблюдаться либо при ниж-непредсердных или АВ-узловых ритмах, либо при преждевременном возбуждении желудочков. Эти состояния можно дифференцировать по морфологии зубца P: при нижнепредсердном ритме деполяризация предсердий происходит ретроградно, так что зубец P в отведениях II, III и aVF становится
отрицательным; в случае преждевременного возбуждения желудочков зубцы P имеют нормальную форму при синусовом ритме. При АВ-узловом ритме зубец P может сливаться с комплексом QRS или следовать за ним.
Что такое преждевременное возбуждение желудочков?
Преждевременное возбуждение желудочков вызвано наличием аномального дополнительного пути проведения электрического импульса от предсердий к желудочкам. Иногда таких путей несколько. Наиболее распространенная форма предварительного возбуждения обусловлена присутствием дополнительного пути (пучка Кента),который связывает одно из предсердий с одним из желудочков. В этом случае электрические импульсы могут обходить АВ-узел (отсюда термин — обходной тракт). Способность проводить импульсы по дополнительному пути изменчива, она может иметь перемежающийся характер или зависеть от ЧСС. Проведение импульса по дополнительному пути возможно: в обоих направлениях, только ретроградно (от желудочка к предсердию) или, реже, только антероградно (от предсердия к желудочку). Преждевременное возбуждение желудочка, сопряженное с тахиаритмией, часто называют синдромом Вольфа-Паркинсона-Уайта(или синдромом WPW — по начальным буквам фамилий описавших его исследователей).
Почему при преждевременном возбуждении желудочков интервал PR укорочен?
При преждевременном возбуждении желудочков сердечные импульсы, генерируемые синусовым узлом, проводятся одновременно по нормальным (через АВ-узел) и аномальным (через обходной тракт) путям. Проведение по аномальному пути происходит намного быстрее, чем через АВ-узел, поэтому импульсы быстрее достигают области желудочка, где заканчивается обходной тракт, и деполяризуют ее. Ранняя деполяризация желудочка проявляется укорочением интервала PQ и деформацией начальной части комплекса QRS (дельта волна). Распространение импульса, проведенного по обходному тракту, в остальную часть желудочка задерживается, поскольку в дальнейшем он распространяется по обычной мышце желудочка, а не по гораздо более быстрым волокнам Пуркинье. Поэтому импульс, проведенный через АВ-узел, "перегоняет" импульс, проведенный по дополнительному пути, и деполяризует оставшуюся часть желудочка. В результате возникает немно-
го расширенный сливной комплекс QRS, обусловленный взаимным наложением нормальной и патологической деполяризации желудочков.
Продолжительность интервала PQ при преждевременном возбуждении желудочков зависит от соотношения времени проведения через АВ-узел и через дополнительный путь. Если проведение через АВ-узел относительно быстрое, то преждевременное возбуждение желудочка (и, соответственно, дельта-волна) выражено слабее и длительность комплекса QRS близка к норме. Если проведение через АВ-узел относительно медленное, то преждевременное возбуждение желудочков выражено сильнее, и значительная часть желудочка будет деполяризована импульсом, проведенным по аномальному пути. При полной блокаде пути через АВ-узел весь желудочек деполяризуется по дополнительному пути. Это проявляется очень сильным укорочением интервала PQ, выраженной дельта-волной и широким деформированным комплексом QRS. Другие факторы, способные влиять на степень преждевременного возбуждения, включают: время проведения импульса между предсердиями, расстояние от синусового узла до предсерд-ного конца дополнительного пути, а также тонус вегетативной нервной системы. При левом латеральном обходном тракте (такое расположение встречается чаще всего) PQ-интервал нередко нормален или лишь незначительно укорочен. Преждевременное возбуждение желудочков сильнее проявляется при тахикардии, поскольку с увеличением ЧСС проведение через АВ-узел замедляется. Высокая распространенность вторичных изменений сегмента ST и зубца T объясняется патологической реполяризацией желудочков.
Какова клиническая значимость преждевременного возбуждения желудочков?
Преждевременное возбуждение желудочков отмечается приблизительно у 0,3 % населения. У 20-50 % из них развиваются пароксизмальные тахи-аритмии. Хотя в большинстве случаев иной патологии сердца нет, преждевременное возбуждение желудочков может сочетаться с аномалией Эбштейна, пролапсом митрального клапана и кар-диомиопатиями. В зависимости от проводящих свойств, наличие дополнительного пути влечет за собой повышенный риск возникновения тахи-аритмий и даже внезапной смерти. Тахиаритмии включают реципрокную АВ-тахикардию, мерцательную аритмию и, реже, трепетание предсердий. Предсердная экстрасистола, распространяясь по дополнительному пути проведения в критичес-
кий момент и деполяризуя желудочек в уязвимый период, может спровоцировать фибрилляцию желудочков. При мерцательной аритмии очень быстрое проведение импульсов в желудочки по дополнительному пути способно стать причиной ишемии, гипоперфузии и гипоксии миокарда и в конце концов спровоцировать возникновение фиб-рилляции желудочков.
Распознавание преждевременного возбуждения желудочков важно еще и потому, что присущая этому состоянию морфология комплекса QRS иногда напоминает ЭКГ-картину блокады ножки пучка Гиса, гипертрофии правого желудочка, ишемии и инфаркта миокарда, желудочковой тахикардии (на фоне мерцательной аритмии).
В чем состоит клиническая значимость обморока в анамнезе этого больного?
Перед операцией пациента необходимо проконсультировать у кардиолога, который определит потребность в проведении электрофизиологического обследования и периоперационной антиаритмической терапии. Электрофизиологическое исследование позволяет идентифицировать локализацию дополнительных путей проведения, достоверно предсказать риск возникновения опасных для жизни аритмий (с помощью программируемой электрокардиостимуляции), определить эффективность антиаритмической терапии, а также выявить необходимость чрескожной катетерной или хирургической деструкции дополнительного пути. Обморок в анамнезе — опасный симптом, указывающий на возможность очень быстрого проведения импульсов по дополнительному пути, что ведет к системной гипоперфузии и служит фактором риска внезапной смерти.
В ходе предоперационной подготовки у больного с преждевременным возбуждением желудочков необходимо установить потребность в электрофизиологическом обследовании и периоперационной антиаритмической терапии; в них не нуждаются пациенты с редкими бессимптомными эпизодами тахиаритмии. При рецидивирующих тахиаритми-ях, а также при аритмиях, сопровождающихся выраженными клиническими проявлениями, требуются антиаритмическое лечение и тщательное обследование больного.
Как возникают тахиаритмии?
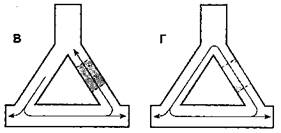
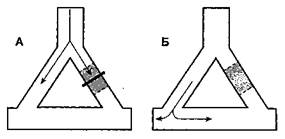
Тахиаритмии развиваются или из-за формирования патологического сердечного импульса, или вследствие аномального распространения импульса (обратный вход волны возбуждения, риентри). Ано-
мальные импульсы возникают при усилении автоматизма, аномальном автоматизме и триггерной активности. В норме способностью к спонтанной диа-столической деполяризации обладают только клетки синусового узла, специализированных проводящих путей предсердий, АВ-соединения, пучка Гиса и волокон Пуркинье. Поскольку максимальная скорость диастолической деполяризации (фаза 4) присуща клеткам синусового узла, другие центры автоматизма подавляются. При усиленном или патологическом автоматизме функция водителя ритма может перейти от синусового узла к другим областям, и это влечет за собой риск возникновения тахиаритмий. Триггерная активность — это результат ранней следовой деполяризации (фаза 2 или 3) или отсроченной следовой деполяризации (после фазы 3). Она состоит в низкоамплитудной деполяризации, которая может возникать при некоторых состояниях после потенциалов действия в предсердиях, желудочках, пучке Гиса и волокнах Пуркинье. Если при следовой деполяризации достигается пороговый потенциал, то возникает экстрасистола или рецидивирующая устойчивая тахиаритмия. К факторам, которые способствуют формированию аномального импульса, относят повышенную концентрацию катехоламинов, электролитные расстройства, ишемию и гипоксию миокарда, растяжение камер сердца и токсическое действие лекарственных препаратов (особенно дигоксина). Наиболее распространенный механизм развития тахиаритмий — обратный вход волны возбуждения (риентри). Для возникновения и поддержания патологической циркуляции волны возбуждения по механизму риентри необходимы четыре условия (рис. 19-14): две области в миокарде, различающиеся по проводимости или рефрактерности, которые способны образовать замкнутую электрическую цепь; однонаправленная блокада какого-либо из путей проведения (рис. 19-14А-Б); медленное проведение или достаточная длина контура, так что проведение импульса по ранее блокированному пути успело восстановиться (рис. 19-14В); распространение возбуждения по ранее блокированному пути, замыкающее петлю циркуляции (рис. 19-14Г). Аритмия по механизму риентри обычно запускается экстрасистолой.
Каков механизм реципрокной тахикардии у больных с синдромом Вольфа-Паркинсона-Уайта?
Если обходной тракт рефрактерен при антеро-градном проведении сердечного импульса (например, во время предсердной экстрасистолы, попавшей в критический период) и импульс про-
водится через АВ-узел, то этот же импульс может быть проведен ретроградно из желудочка назад в предсердие по обходному тракту. Ретроградный импульс способен затем деполяризовать предсердие и через АВ-узел распространиться на желудочки, замкнув таким образом контур. Импульс перемещается между предсердиями и желудочками: в одном направлении он проходит через АВ-узел, в другом — через дополнительный путь. В этой связи применяют термин скрытое проведение, так как вследствие отсутствия преждевременного возбуждения желудочков данная форма аритмии характеризуется нормальным комплексом QRS без дельта-волны.
Реже при реципрокной тахиаритмий возникает антероградное проведение по дополнительному пути и ретроградное проведение через АВ-узел. В этом случае имеется дельта-волна, а комплекс QRS деформирован, поэтому аритмию по ошибке иногда принимают за желудочковую тахикардию.
Каковы особенности мерцательной аритмии при синдроме Вольфа-Паркинсона-Уайта?
|
| Рис. 19-14.Механизм возникновения реципрокной аритмии (т. е. механизм риентри) |
При данном синдроме мерцательная аритмия может возникать в тех случаях, когда сердечный импульс быстро проводится ретроградно в предсердия и достигает их по завершении рефрактер-ного периода. Как только мерцательная аритмия становится устойчивой, возбуждения проводятся в желудочек чаще всего исключительно через до-
полнительный путь. В отличие от АВ-узла, дополнительный путь способен проводить импульсы с очень высокой скоростью, поэтому ЧСС нередко достигает 180-300/мин. Большинство комплексов QRS деформировано, но время от времени импульс проводится к желудочкам через АВ-узел, что отражается периодическим появлением нормальных комплексов QRS. Реже при мерцательной аритмии импульсы к желудочкам проводятся в основном через АВ-узел (комплексы QRS в большинстве нормальны) или как через дополнительный путь, так и через АВ-узел (нормальные, сливные и деформированные комплексы QRS).
Дата добавления: 2016-03-30; просмотров: 719;
