ПОДСОБНЫЕ МЕТОДЫ ДИАГНОСТИКИ
Ценным подсобным методом для топической диагностики поражений головного мозга является пневмоэнцефало- и вентрикулография. Цереброспиыальная жидкость желудочков и наружного субарахноидального пространства заменяется частично воздухом или, лучше, кислородом, после чего производится рентгенография черепа. Воздух, являясь контрастным веществом, дает на снимках очертания желудочков и виден в наружном субарахноидальном пространстве. При опухолях, смещающих, сдавливающих или выполняющих желудочки, нормальный рисунок их изменен и помогает нередко ориентироваться в расположении опухоли. Так, при внутренней окклюзионной водянке желудочки растянуты, при опухоли смещены (рис. 68, 69).
Введение воздуха для энцефалографии производится путем люмбальной или цистернальной пункции. Дробно, по 5 — 10 мл, выпускается спинномозговая жидкость, после чего шприцем через пункционную иглу вводится воздух из расчета 12 см3 на 10 мл жидкости (под влиянием температуры тела воздух в черепе несколько расширяется, но сжимается значительно больше). Для диагностики обычно достаточно при введении субокципитально 30 — 40 см3, при люмбальной пункции — 80 — 100 см3 воздуха или кислорода.
Пневмоэнцефалография, особенно при опухолях, переносится иногда нелегко: наблюдаются цианоз, изменения дыхания и пульса, иногда коллапс. Поэтому данный метод уместен лишь в умелых руках и является подсобным в тех случаях, когда данных клинического исследования недостаточно для топической диагностики.
Менее опасной является вентрикулография: в данном случае воздух вводится непосредственно в боковой желудочек при помощи вентрикулопункции, являющейся уже оперативным вмешательством (наложение отверстия). Значение контрастной рентгенографии для топической диагностики опухолей головного мозга очень велико. При подозрении на локализацию процесса в задней черепной ямке, при далеко зашедших застойных сосках, при локализации в височной доле, при значительном понижении остроты зрения, допустима лишь вентрикулография[38]. Позднее других был предложен метод ангиографии. Контрастное вещество вводится в сонную артерию, после чего на рентгеноснимках получают рисунок системы внутренней сонной артерии (ангиограмму) своей стороны и через несколько секунд — вен и синусов (флебограмму). При наличии опухоли изменяется нормальный рисунок сети кровеносных сосудов (рис. 70), а при опухолях с богато развитыми сосудами видна ее тень (или клубок сосудов).
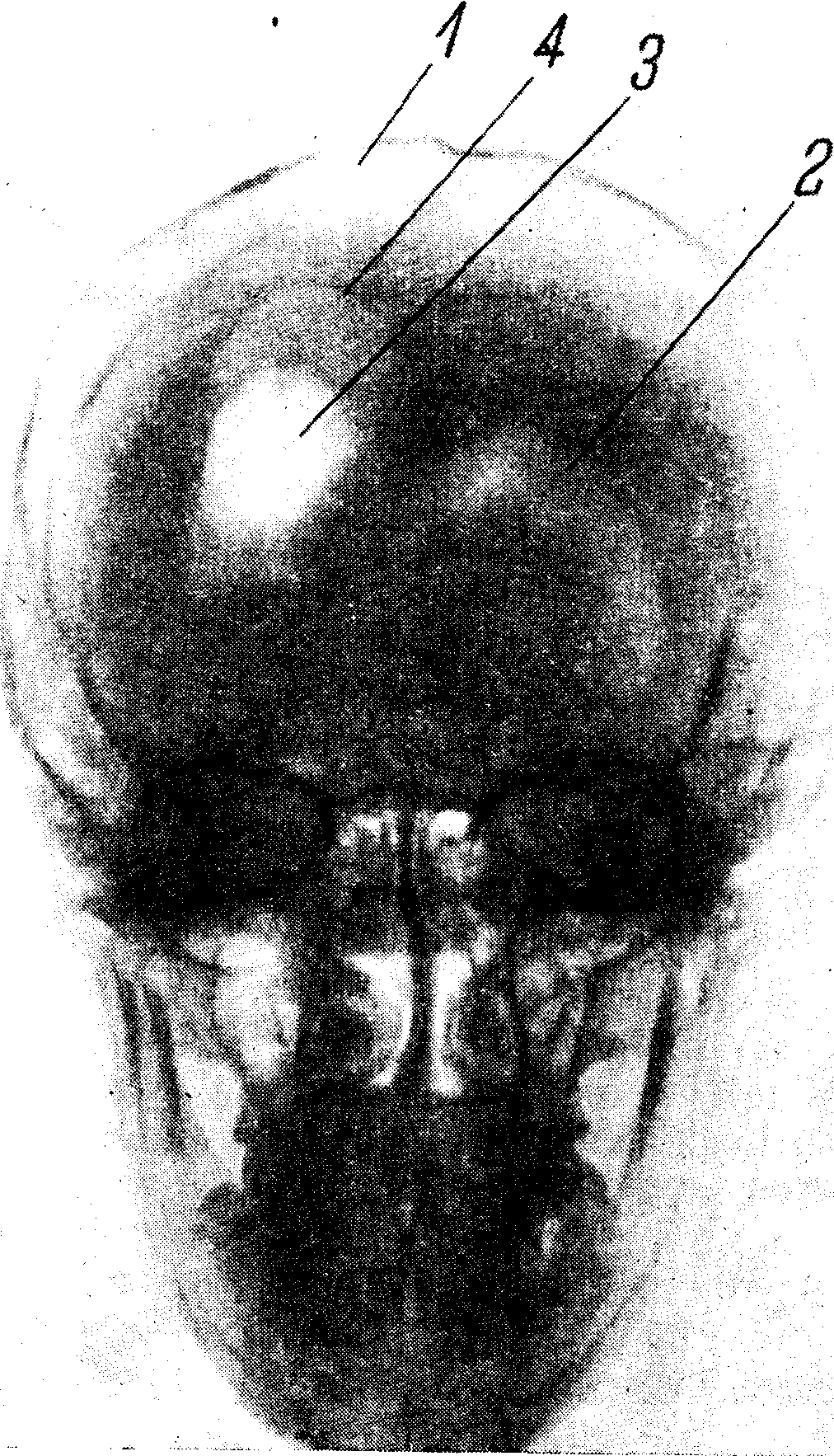
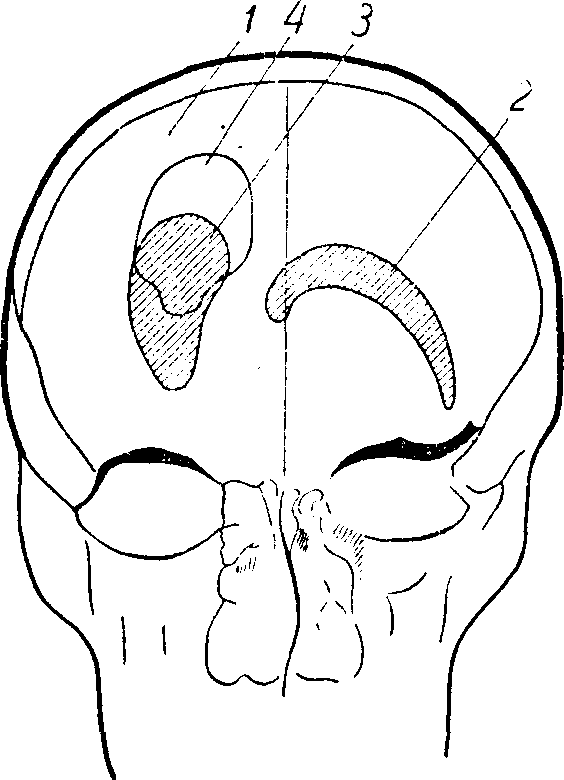
Рис. 68. Пневмоэнцефалограмма больного с травматической кистой правого полушария.
1 — трепанационный дефект кости; 2 — нормальная конфигурация левого желудочка; 3 — изменение конфигурации и смещение правого бокового желудочка, подтянутого рубцом к трепанационному отверстию; 4 — киста, сообщающаяся с желудочком.

Рис. 69. Вентрикулограмма больной с опухолью в правой лобно-теменной области.
Отмечается большое смещение желудочков влево и переднего рога книзу.
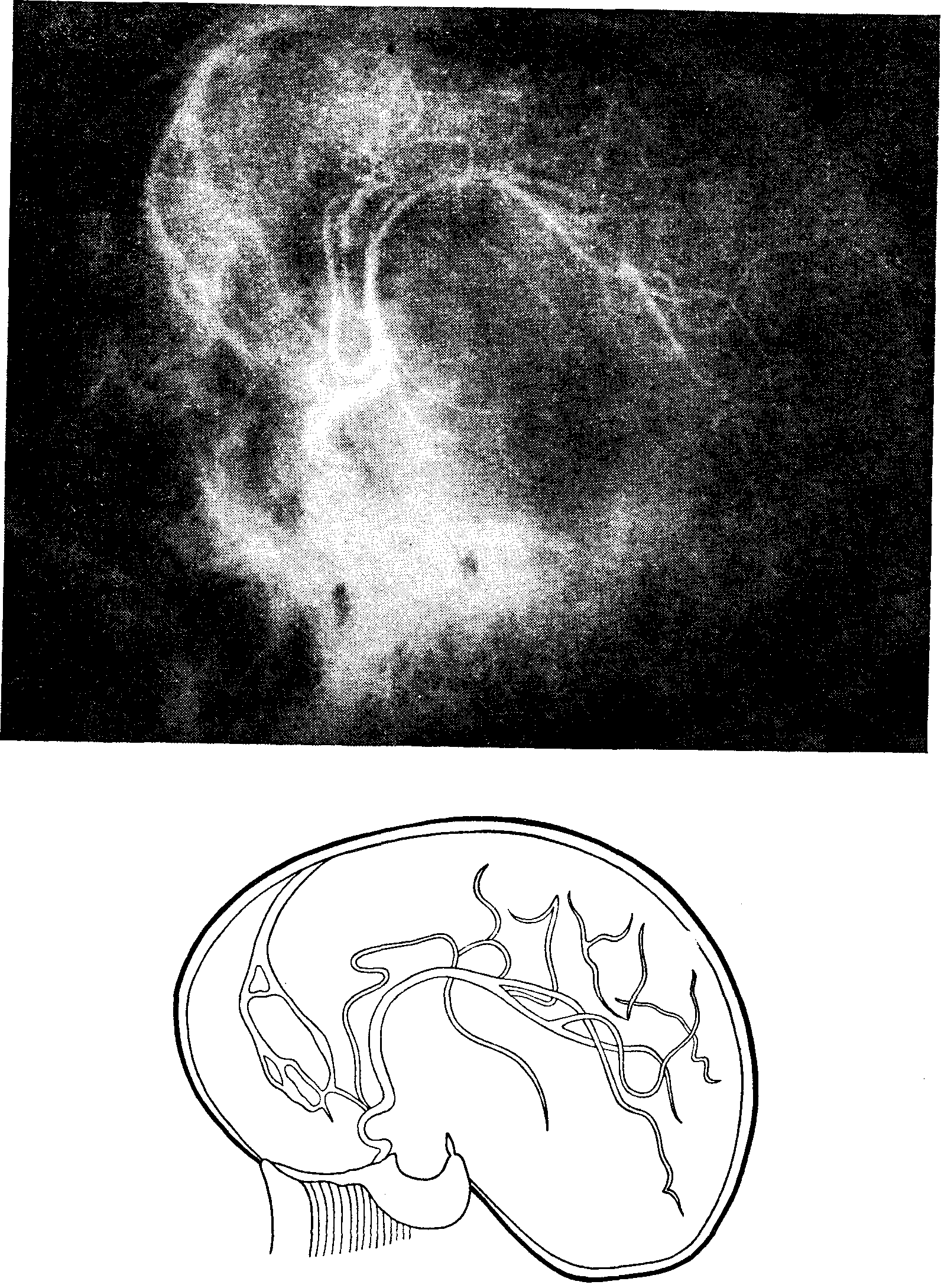
Рис. 70. Ангиограмма правого полушария.
Сифон внутренней сонной артерии смещен кпереди. Передние и средние отделы средней мозговой артерии дугообразно смещены кверху. Спазмированные передняя ворсинчатая и задняя мозговая артерии изогнуты книзу. Нейринома, исходящая из правого гассерова узла (по Гальперин).
Для получения рисунка (ангиограммы) сосудов в области задней черепной ямки применяется введение контрастного вещества в a. vertebralis.
Весьма ценным вспомогательным методом диагностики поражений головного мозга является и электроэнцефалография.. Записи биотоков мозга производятся посредством наложения на кожу головы специальных электродов, воспринимающих колебания электрических потенциалов, которые затем усиливаются в 1 — 2 млн. раз и с помощью осциллографов регистрируются на фотопленке или бумажной ленте.
Записанные на электроэнцефалограмме (ЭЭГ) волны могут иметь различную частоту (ритм колебаний), амплитуду и форму. У здорового человека преобладают альфа-волны (частота 8 — 12 колебаний в секунду; амплитуда 10 — 50, реже до 100 мкВ) и бета-волны (частота 15 — 32 в секунду; амплитуда их в 2 — 4 раза меньше, чем амплитуда альфа-волн; поэтому бета-ритм обычно регистрируется лишь чувствительными катодными осциллографами). Альфа-ритм лучше всего выражен над затылочными долями, а бета-ритм — в передних отделах мозга (лобные доли, центральные извилины), как это видно на рис. 71.
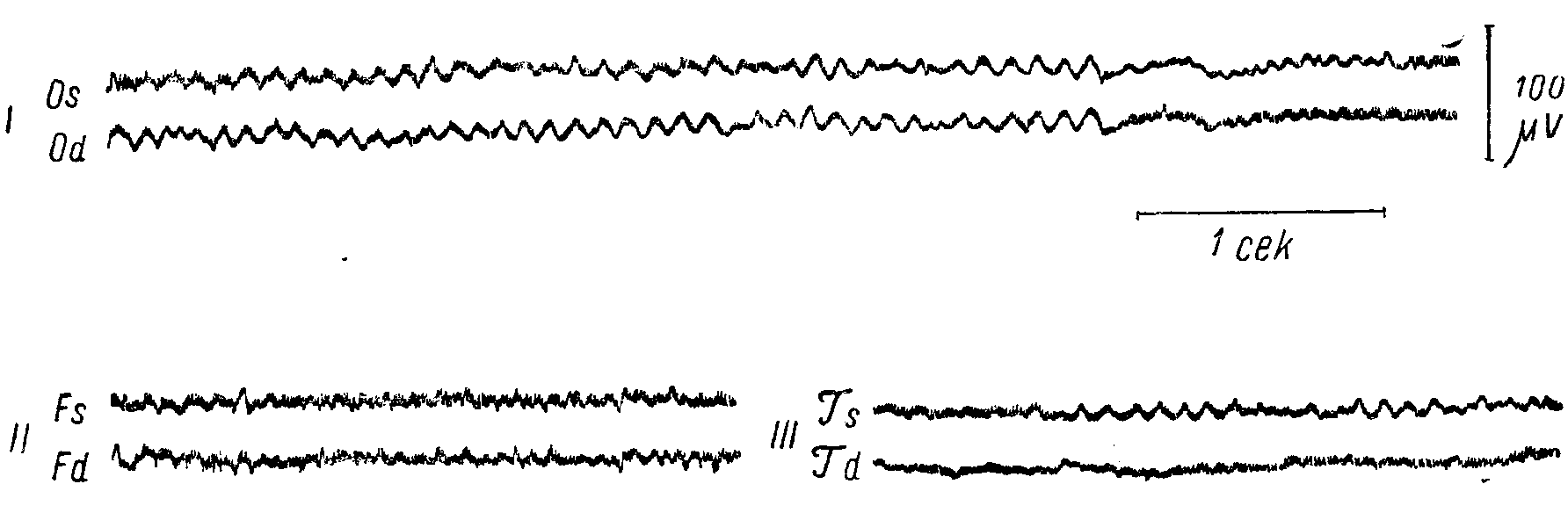
Рис. 71. Биотоки мозга у здорового.
I — затылочные (О), II — лобные (F), III — височные (Т) отведения, s — левое, d — правое полушарие. Под первой кривой — отметка времени, справа от нее — калибровка (в y. V). В затылочных отведениях хорошо выражены альфа-волны; в височных и особенно в лобных областях преобладает бета-ритм.
Медленные волны, с частотой колебаний менее 8 в секунду, или дельта-волны, у здоровых взрослых людей появляются в момент засыпания. Наличие дельта-волн может указывать на ту или иную патологию. К патологическим признакам на ЭЭГ относятся также другие изменения ритма и формы волн, в частности, быстрые дизритмии — беспорядочные, пароксизмальные или постоянные колебания в виде пиков, острых волн, сочетаний зубца и медленной волны, что наблюдается, например, при эпилепсии (рис. 72). Для последней характерна также высокая амплитуда колебаний.
Для определения локализации патологического очага в мозгу с помощью ЭЭГ применяются биполярные электроды, регистрирующие разности потенциалов в двух точках над мозгом. Патологические волны появляются в тех случаях, когда один из пары электродов расположен над очагом поражения; при этом могут выявиться соотношения обратных фаз (рис. 73), т. е. изменения направлений колебаний (в норме направления колебаний во всех отведениях однозначны).
Патологические изменения на ЭЭГпри ряде заболеваний (особенно при эпилепсии) могут наблюдаться не постоянно, а периодически, пароксизмально. Для их выявления применяют дополнительные методы функциональной нагрузки: световые (М.Н. Ливанов) и звуковые (Г.В. Гершуни) раздражения, гипервентиляцию, введения кардиазола, внутривенные инъекции новокаина (В.С. Галкин) и другие. Такие вспомогательные приемы расширяют диагностические возможности электроэнцефалографии.
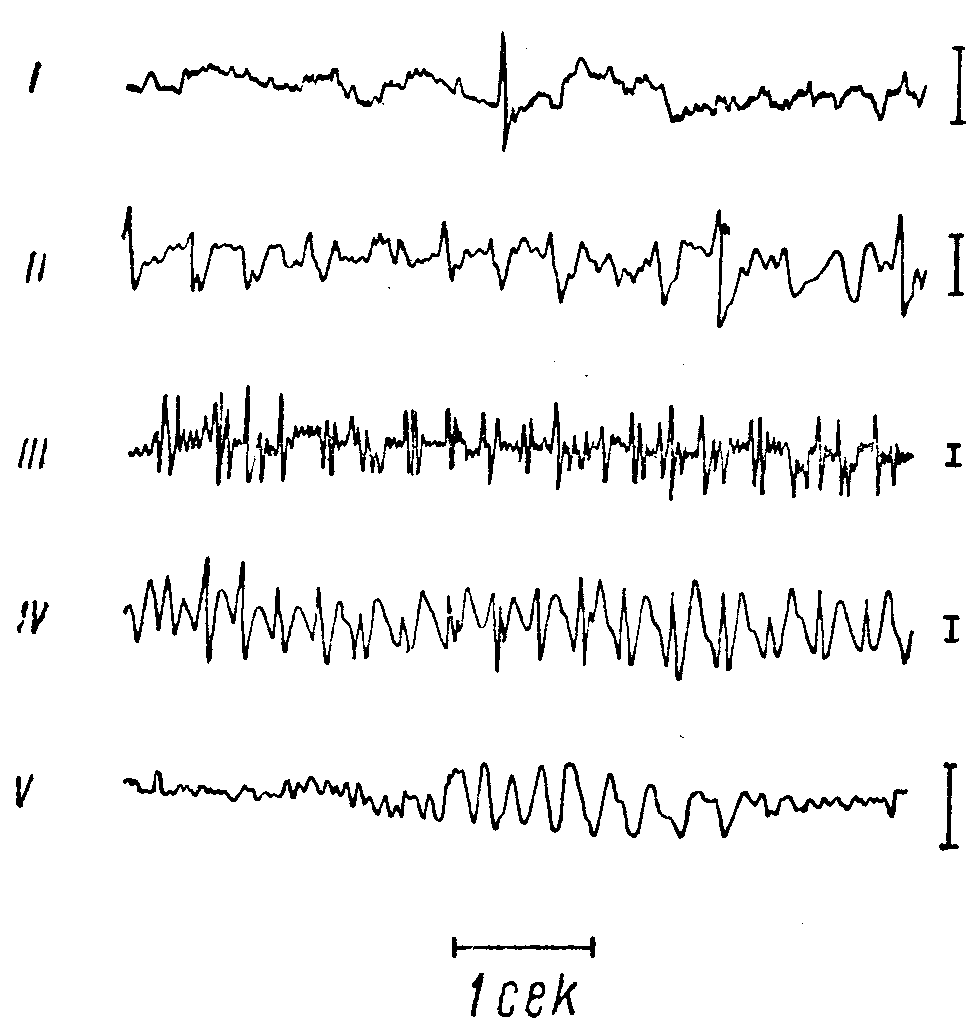
Рис. 72. Патологические волны на ЭЭГ при эпилепсии (по Джасперу).
I — одиночный пик на фоне дизритмии; II — острые волны; III — множественные пики; IV — комплексы «медленная волна — пик»; V — медленные волны. Калибровка 100 (jl V (вертикальные столбики справа от кривых).
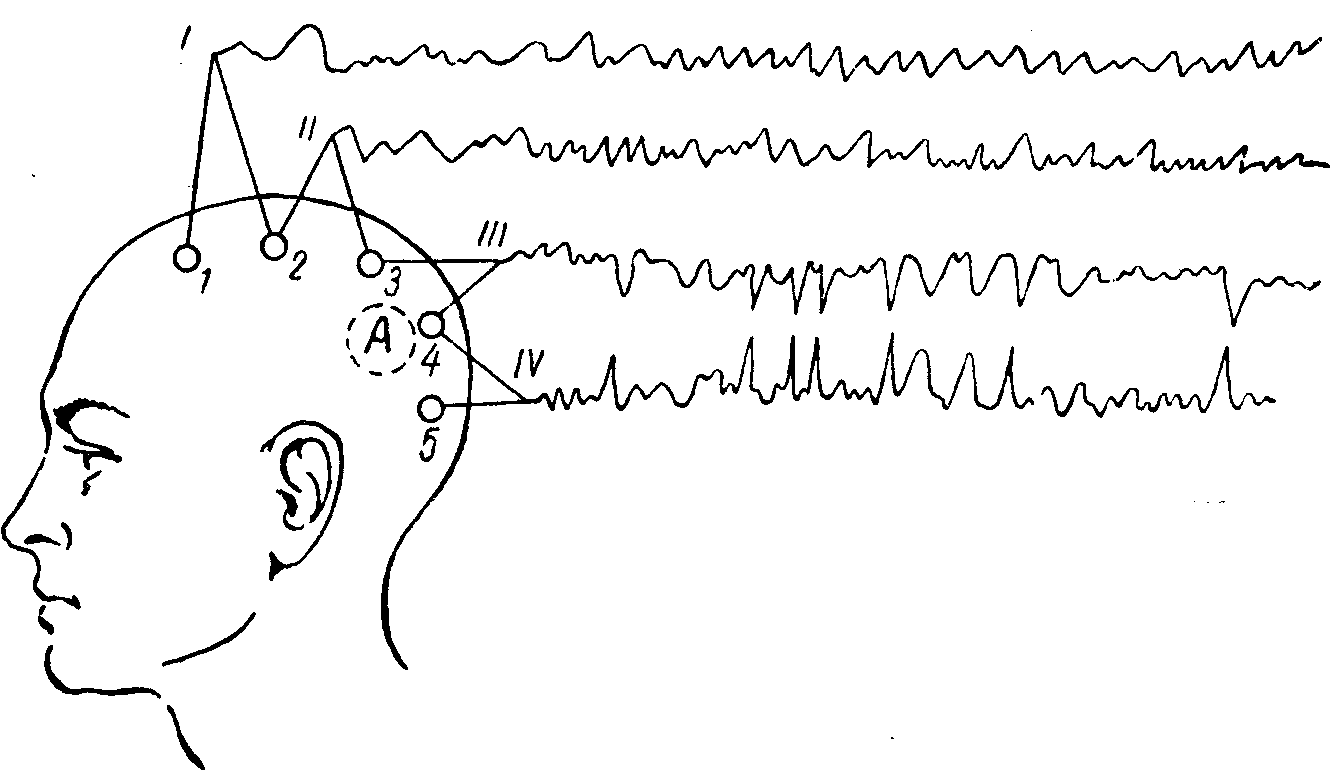
Рис. 73. Локализация очага в мозгу при биполярных отведениях, метод обратных фаз (по Р.Н. Лурье).
1 — 2,2 — 3,3 — 4 и 4 — б — электроды, соединенные попарно с осциллографами. Электрод 4 расположен над очагом поражения. В отведениях III и IV регистрируются патологические волны в соотношении обратных фаз.
Из упомянутых способов стимуляции патологических изменений биотоков мозга у больных эпилепсией наиболее распространенным остается гипервентиляция. Однако этот прием не всегда достигает цели. Наш сотрудник А.И. Шварев разработал и предложил для диагностики другой метод — дозированную гипоксическую нагрузку, оказавшуюся эффективной вообще для выявления симптомов органического поражения мозга (пирамидных, мозжечковых, вегетативных асимметрий и других). Кратковременные (5 — 6 минут) вдыхания смесей азота и воздуха, Содержащих 8 — 9% кислорода, вызывают появление у больных эпилепсией характерных для этого заболевания аномалий биотоков мозга значительно чаще, чем гипервентиляция; вместе с тем эта нагрузка переносится больными легче, чем насильственное форсированное дыхание.
Другой модификацией метода регистрации биотоков мозга является электрокортикография — отведение их непосредственно от обнаженной во время операции коры. Электрокортикография начинает все чаще внедряться в нейрохирургическую практику для поисков и уточнения локализации эпилептогенных и иных патологические очагов в мозгу.
Последним, наиболее новым, подсобным методом топической диагностики, в частности опухолей головного мозга, является применение радиоактивных изотопов. Применяется изотоп йода — 93I; предварительно «блокируется» щитовидная железа назначением люголевского раствора, после чего вводится изотоп йода и специальным счетчиком (дозиметром) определяется концентрация меченых атомов в патологическом очаге.
Особым методом, разработанные в основном в Ленинградском нейрохирургическом институте им. А.А. Поленова (Г.С. Левин, Т.С. Малышева, Н.Н. Высотский), подсобным для определения поражений стороны полушарий, для отличения супра- от субтенториального поражения, наконец, для определения радикальности операции при удалении опухолей головного мозга и прогноза дальнейшего течения (рецидивов) является метод определения двухстороннего безусловного слюноотделения. Последнее регистрируется и сосчитывается при помощи наложения на оба выводных протока околоушных желез вакуумных камер Лешли — Ющенко — Красногорского. Раздражителем является дозированное орошение слизистой рта растворами различной концентрации лимонной кислоты (до 30 мм 0,26 — 0,5 и 1,0 в течение 3 минут).
Не останавливаясь на деталях исследования, подчеркнем его достаточную достоверность для решения указанных задач, простоту и доступность применения в амбулаторных условиях. Существенное значение метод может приобрести для диспансерного наблюдения за оперированными больными.
При операциях на головном мозге необходимо проецировать доли головного мозга на череп, чтобы производить трепанацию в нужной области. Существенно определить положение роландовой и сильвиевой борозд, исходя из чего уже нетрудно наметить положение долей мозга. Для этого используются определенные точки на голове (сосцевидный отросток, слуховой проход, корень носа), соединяющие их линии и линии, проведенные к ним под определенном углом. Разработаны специальные схемы (например, Крёнлейна), которые приводятся в руководствах по топографической анатомии и которыми пользуются хирурги и нейрохирурги при оперативном вмешательстве по поводу опухолей, абсцессов ц некоторых других заболеваний головного мозга.
Дата добавления: 2016-03-15; просмотров: 666;
