Формирование иммунитета ребенка
Формирование иммунных сил организма начинается задолго до появления ребенка на свет. В течение всего внутриутробного периода ребенок получает через плаценту от матери пассивный иммунитет. Кроме пассивного иммунитета у него начинается формирование собственных защитных механизмов. На восьмой неделе внутриутробного развития начинается синтез первых иммунных факторов, а между восьмой и десятой неделями появляются первые лимфоциты. Вначале это незрелые клетки. На 12-й неделе внутриутробной жизни состав лимфоцитов становится более полноценным, и у плода появляются первые иммунные реакции, которые пока еще протекают замедленно.
Кроме этого, плод начинает в ограниченных количествах продуцировать антитела — иммуноглобулины. До 17-й недели беременности в крови плода уже накапливается определенное количество иммуноглобулинов, а к моменту рождения их содержание повышается в 110 раз. Такой высокий уровень иммуноглобулинов у новорожденного достигается не за счет его собственных усилий, а за счет активного транспорта от матери через плаценту. В случаях, когда плод или новорожденный вступают в контакт с какой-либо инфекцией, их организм реагирует на этот контакт активной продукцией собственных иммуноглобулинов. В этом смысле антигены можно рассматривать как стимулятор иммунной активности плода и новорожденного.
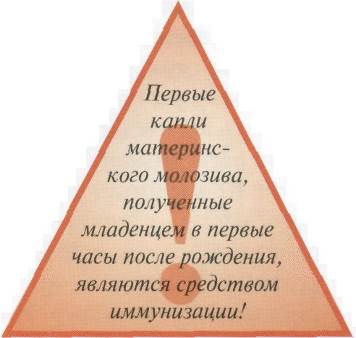
Этап молозивного вскармливания является чрезвычайно важным с точки зрения формирования у ребенка иммунитета. Молозиво содержит больше антител и кровяных телец, чем зрелое молоко. Именно оно дает новорожденному первую защиту от большинства вирусов и бактерий, с которыми ему предстоит столкнуться. Уровень защитных факторов молозива настолько высок, что его рассматривают не только как продукт питания, а как целительное средство. Это первая «прививка», тонизирующая иммунную систему малыша. Иммунные факторы молозива играют немаловажную роль в подготовке пищеварительной системы ребенка к процессу питания. Они покрывают незрелую поверхность кишечника, защищая его от бактерий, вирусов, паразитов и других патогенных факторов.

Сразу после рождения первый впрыск иммуностимуляторов новорожденный получит с пуповинной кровью, поставка которой прекратится вместе с естественным окончанием пульсации пуповины. Затем в течение первого часа жизни ребенок впервые приложится к груди и одновременно с началом грудного вскармливания он продолжит получать от матери пассивный иммунитет через молозиво, а потом через зрелое молоко. Если молозивное и грудное вскармливание было организовано правильно с первых минут жизни ребенка, он получит иммунизацию, которая позволит сохранять его здоровье в течение первых лет жизни. Даже если маме

формирование иммунитета и инфекционные болезни
удалось наладить полноценное грудное вскармливание не сразу после рождения, ее ребенок получит пусть меньшую, но все же достаточную долю иммунной защиты.
На первой неделе жизни у новорожденного в крови резко повышается абсолютное число лимфоцитов. Это явление называют физиологическим лимфоцито-зом, который сохраняется у детей до 5—6 лет. Достаточный уровень лимфоцитоза обеспечивается благодаря грудному вскармливанию. У детей, находящихся на искусственном вскармливании, уровень лимфоцитоза снижен, а это означает, что развитие их иммунной системы будет ущемлено.
Примерно к шести годам иммунная система ребенка завершает свое формирование, и лимфоцитоз постепенно угасает. В течение всего периода созревания иммунная система чрезвычайно уязвима и нуждается в особой опеке. Поэтому дополнительные нагрузки на иммунитет ребенка, например, в виде введения вакцин или сывороток, не только нежелательны, но даже опасны. Например, все прививки, которые делают ребенку до 1 года, разрушительно действуют на тимус, а на втором году жизни наносят вред становлению всей иммунной системы.
Природа позаботилась о том, чтобы иммунитет маленького человека благополучно формировался под прикрытием грудного вскармливания. Именно поэтому любые вмешательства в процессы развития, заданные природой, не имеют рационального смысла — лучше нее сделать нельзя! Антропологические данные убе-

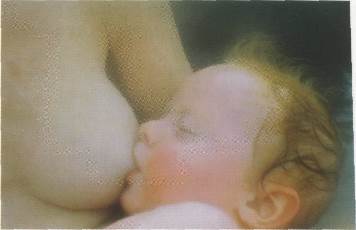
Самую надежную иммунную защиту новорожденному дает материнское молоко. Ребенок, который находится на грудном вскармливании, не нуждается ни в каких дополнительных средствах для поддержания иммунитета
дительно доказывают: если малыш находится на полноценном грудном вскармливании, которое заканчивается в 3—4 года на фоне инволюции лактации, он получает мощную иммунизацию и, как следствие, высокую устойчивость к различным патогенным факторам. Дело в том, что в стадии угасания лактации на третьем и четвертом году кормления состав грудного молока изменяется в сторону преобладания иммунных факторов и приближается по составу к молозиву. Благодаря этому ребенок получает значительную долю пассивного иммунитета матери. Таким образом, если все развивается в соответствии с биологическими законами, то ребенок будет надежно защищен от инфекционных болезней на всю жизнь.
Материнское молоко дает младенцу постоянную иммунную защиту в виде пассивного иммунитета. Даже при однократном прикладывании ребенка к груди в его крови еще 6 месяцев будет циркулировать пассивный иммунитет матери и защищать его от инфекций. Именно поэтому бывает невозможно установить, каков собственный иммунитет ребенка, пока не пройдет полгода с момента последнего прикладывания к груди.

формирование иммунитета и инфекционные болезни
Насколько опасны детские и недетские болезни?
Дети болеют чаще, чем взрослые, — это известный факт. Более того, в детстве практически все болеют инфекционными заболеваниями, которыми не болеют во взрослом возрасте. Именно поэтому эти болезни и получили название «детских». Почему же на долю детей выпало столько испытаний инфекциями?
Оказывается, детские болезни совершенно необходимы для формирования у человека полноценного иммунитета. Чтобы взрослый не болел, он должен в детстве, а точнее до 14-ти лет, приобрести высокую сопротивляемость по отношению к инфекциям, т. е. накопить достаточное количество антител. Для этого ребенок должен переболеть самыми разными инфекционными заболеваниями и, в том числе, детскими болезнями. Надо сказать, что дети прекрасно приспособлены к преодолению детских инфекций. У них эти заболевания протекают легче, чем у взрослых и, как правило, не бывают отягчены осложнениями. Тяжелое течение заболеваний и серьезные осложнения после них свойственны детям с врожденными страданиями иммунной системы. К отягченному протеканию заболеваний склонны также дети, находящиеся на искусственном вскармливании.
Склонность к тяжелому течению заболеваний и серьезным осложнениям после них в первую очередь присуща социально неблагополучным слоям населения. К этой категории следует отнести лиц, с алкогольной зависимостью, наркоманов,
курильщиков, токсикоманов и т. д., а также тех, кто живёт впроголодь, не имеет надёжной крыши над головой и подвергается другим лишениям. Если же человек социально благополучен, то другим фактором риска может стать врожденное страдание иммунной системы. Как правило, в популяции таких людей не баке 5%. Но даже тот, кто имеет врожденные страдания иммунной системы, далеко не всегда в результате болезни получает тяжелые осложнения, ведущие к инвалидности или летальному исходу. Таких неблагополучных случаев насчитывается от 1 на 1000 до / на 100 000 заболевших, в зависимости от заболевания, что является крайне редким случаем.

Следует отметить, что большинство детей, находящихся на грудном вскармливании до 3-4 лет, болеют очень редко. Если же в этот период и случается заболевание, то, как правило, на фоне кормления материнским молоком оно проходит в легкой форме. Основной период встречи с детскими болезнями приходится на возраст от 5 до 14 лет. Но в этом возрасте иммунная система ребенка уже созрела, и теперь в ее задачи входит накопление антител как можно к большему количеству чужеродных агентов. Это совершенно необходимо, чтобы впоследствии взрослый человек был минимально подвержен различным заболеваниям.
Каковы же основные заболевания, которыми может заболеть ребенок и взрослый человек, и каков иммунитет после перенесенного заболевания?
Ветряная оспа, или ветрянка— это вполне
безобидное детское заболевание, которое не требует лечения. В результате перенесения этого заболевания дети приобретают стойкий пожизненный иммунитет. В основном им болеют дети дошкольного и школьного возраста. У новорожденных и грудных детей оно может возникнуть только в том случае, если мама в детстве не болела ветрянкой и не приоб-

формирование иммунитета и инфекционные болезни

рела по отношению к ней естественного иммунитета. Наиболее безопасно переносить ветряную оспу до 16-ти лет. Осложнения при этом заболевании крайне редки и составляют 8,5 случаев на 100 000 заболевших. Ни одной смерти или угрожающего жизни осложнения зафиксировано не было. Во взрослом возрасте ветрянка протекает значительно тяжелее и дает больше осложнений. Для приобретения иммунитета от ветрянки не обязательно болеть ею в острой форме. Ребенок может приобрести иммунитет по отношению к ней за счет постоянных бытовых контактов с вирусом. К десяти годам 92% детей имеют иммунитет к ветрянке, в то время как только 30% из них болели ею по всем правилам.
Иммунитет к ветряной оспе необходим, поскольку его наличие значительно снижает вероятность развития глиом, самых распространенных опухолей мозга. Кроме этого, его наличие снижает вероятность заболевания опоясывающим герпесом — довольно опасным заболеванием. Рекомендовано переболеть ветрянкой каждой девочке, поскольку это заболевание может быть опасным во время беременности.
Краснуха— это вирусное заболевание, уникальное по своей безобидности. Оно не требует лечения, протекает доброкачественно и не оставляет никаких последствий, кроме стойкого пожизненного иммунитета. Дети переносят краснуху очень легко, поэтому множество случаев краснухи остается даже не замеченным. Взрослые переносят это заболевание тяжелее, хотя и у них не возникает особых оснований для беспокойства.
Краснуха представляет реальную опасность только для беременных, поскольку приводит к грубым нарушениям в развитии плода или его гибели. Именно поэтому каждой девочке, не достигшей половозрелого возраста, рекомендуется перенести это заболевание в свободной форме и приобрести по отношению к нему иммунитет. В будущем это позволит уже взрослой женщине в безопасности вынашивать своих детей. За счет постоянных бытовых контактов с вирусом краснухи 80—90% девочек в фертильном возрасте уже имеют естественный иммунитет по отношению к ней, перенеся заболевание в острой или стертой форме, и лишь 10-20% остается восприимчивым к ней.
Корь— это вирусное заболевание, протекающее в легкой форме. Характерным симптомом кори являются специфические высыпания. Корь опасна для социально неблагополучных слоев населения. Для здоровых детей не опасна и не требует специального лечения. В результате перенесения заболевания формируется стойкий пожизненный иммунитет. Обычно корью болеют дети дошкольного и среднего школьного возраста. Дети до трех лет, находящиеся на грудном вскармливании, обычно корью не болеют, поскольку их защищает пассивный материнский иммунитет.
В Старой Англии существовал древний обычай. Когда в округе появлялся краснушный больной, матери наряжали своих дочерей в лучшие платья и отправлялись к нему в гости. В доме больного устраивалось чаепитие. Нарядные девочки целовались с больным и пускам его чашку по кругу. Таким образом родители старались заразить своих девочек краснухой, чтобы у них сформировался по отношению к ней иммунитет. Так они заботились о здоровье своих внуков. Для матерей Старой Англии не было секретом, что краснуха опасна для беременных, поскольку приводит к уродствам у плода. Поэтому они старались обеспечить своим дочерям счастливое материнство.

формирование иммунитета и инфекционные болезни
Люди, перенесшие корь, значительно меньше подвержены астме, экземе, раку шейки матки, а также другим аллергическим и онкологическими заболеваниям!
После кори возможны осложнения, которые возникают очень редко. Гораздо чаще осложнения возникают у младенцев до трех лет и взрослых. Поэтому рекомендуемый возраст для перенесения этого заболевания от 4 до 14 лет. Есть прямая необходимость обзавестись естественным иммунитетом по отношению к кори, поскольку он имеет большое значение для предотвращения аллергических и онкологических заболеваний.
Коклюш— это болезнь детского возраста, которая когда-то была опасной в европейских странах и Америке. Характерным признаком заболевания является специфический приступообразный лающий кашель, который может сохраняться несколько месяцев. У здоровых детей коклюш протекает в неосложненной форме и никакого специального лечения не требует. После перенесенного заболевания формируется стойкий пожизненный иммунитет. Сегодня эта болезнь сохраняет свою опасность в странах третьего мира, поскольку на тяжесть ее течения и развитие осложнений значительно влияют социальные факторы. Улучшение питания и санитарно-гигиенического состояния мест проживания людей увеличивает сопротивляемость организма и значительно сокращает число осложнений.
 Иммунитет по отношению к коклюшу передается от матери к ребенку во время беремен-ности и в процессе грудного вскарм-ливания и имеет способность накапли-ваться в поколениях.
Иммунитет по отношению к коклюшу передается от матери к ребенку во время беремен-ности и в процессе грудного вскарм-ливания и имеет способность накапли-ваться в поколениях.
Опасным для перенесения коклюша является возраст до трех лет. Но наиболее опасен коклюш для младенцев первого года жизни, особенно в первые 6 месяцев. В результате перенесения этого заболевания у малышей довольно часто развиваются тяжелые осложнения. Надежной защитой от него в раннем младенческом, а также в дошкольном возрасте является грудное вскармливание. В процессе кормления грудью мама передает ребенку естественный иммунитет, сформированный у нее по отношению к коклюшу, тем самым защищая малыша как от самого заболевания, так и от осложнений, возникающих в связи с ним. Сохранение грудного вскармливания в течение трех лет является надежной защитой детей от этой неприятной болезни.

После годовалого возраста тяжелое протекание коклюша и возникновение осложнений после него встречается редко и составляет около 0,8% от числа заболевших. У подростков и взрослых это заболевание протекает легко и может иметь форму бронхита.


формирование иммунитета и инфекционные болезни

Эпидемический паротит, или свинка—
это безопасная детская болезнь, вызываемая вирусом. В результате перенесения свинки формируется стойкий пожизненный иммунитет. Главным признаком свинки является возникновение опухоли в подчелюстной области, связанной с отеком околоушных и подчелюстных слюнных желез, которые и поражает вирус. В довольно большом проценте случаев опухоль во время заболевания не возникает. Заболевание обычно протекает в легкой форме, реже оно может быть средней тяжести. У здоровых детей протекает без осложнений. Практически все дети к подростковому возрасту уже имеют антитела по отношению к паротиту естественным образом.
Рекомендуется перенести заболевание в свободной форме в возрасте от 3 до 12 лет, поскольку оно опасно для взрослых. Наиболее известным осложнением паротита является орхит — воспаление яичка у мужчин, которое приводит к бесплодию. Это осложнение затрагивает обычно одно яичко, в то время как репродуктивные функции второго яичка сохраняются. Орхит встречается исключительно у подростков и у мужчин, но не у детей. Опасен паротит и для женщин, поскольку может поражать яичники. Заболевание свинкой во время беременности может привести к порокам развития плода и его внутриутробной гибели. Для девочек есть еще один повод для приобретения иммунитета по отношению к паротиту. Исследования показали, что у женщин, перенесших в детстве свинку, реже возникает рак яичников.
Гепатит А, илижелтуха — это одна из самых легких инфекционных болезней, распространенность которой напрямую
связана с санитарно-гигиеническими условиями жизни и скученностью населения. Ее вполне можно назвать «болезнью грязных рук», поскольку она относится к типичным детским желудочно-кишечным инфекциям. Гепатит А известен также под названиями «инфекционный гепатит», «болезнь Боткина» или «желтуха». Характерным признаком заболевания является желтушное окрашивание кожи и склер, потемнение мочи и обесцвечивание кала, которые указывают на поражение печени. Типичное течение гепатита А, знаменующееся характерными признаками, встречается, по разным данным, в 10-30% случаев. В остальных случаях это заболевание протекает в стертой форме, без желтушных проявлений, и поэтому остается незамеченным. У здоровых детей гепатит А протекает легко и осложнений не дает. Однажды перенесенное заболевание дает стойкий пожизненный иммунитет. Как правило, к подростковому возрасту практически у всех детей есть антитела по отношению к гепатиту А, сформированные естественным образом.
Начиная с XVII века цивилизованный мир постепенно растерял популяцию людей, обладающих полноценной иммунной системой. Это происходило в первую очередь за счет разрушения биологически заданного процесса родов, грудного вскармливания, включая его продолжительность и завершение в определенные сроки, а также за счет утраты физиологически обусловленного ухода за младенцем в раннем возрасте. Значительный вклад в разрушение популяции людей с полноценным иммунитетом сделала фармацевтическая промышленность за счет распространения вакцин и антибактериальных препаратов. Эти и ряд других факторов привели к тому, что на сегодняшний день сохранились лишь единицы людей, располагающих относительно полноценной иммунной системой.

формирование иммунитета и инфекционные болезни
Есть прямой смысл переболеть гепатитом А в детстве, поскольку именно в этом возрасте болезнь безопасна. Она опасна для взрослых тяжелыми осложнениями печени, а в возрасте старше 49 лет и летальными исходами. Кроме того, естественный иммунитет по отношению к желтухе защищает человека от аллергий и аутоиммунных заболеваний, характеризующихся иммунными реакциями организма не против чужеродных агентов, а против своих собственных.
Гепатит В — это вирусное заболевание, поражающее печень, которое передается при контактах через кровь. Передачи заболевания бытовым путем, через грязные руки или материнское молоко не существует. Группами риска являются наркоманы, пользующиеся нестерильными шприцами для инъекций, гомосексуалисты и проститутки. Кроме того, группой риска могут быть пациенты, которые получают переливания крови или плазмы. Другая реальная возможность заражения гепатитом В связана с пирсингом и различными медицинскими манипуляциями при использовании инструмента, не прошедшего необходимую стерилизацию, а также при многократном использовании одноразовых медицинских инструментов. Обычно для гепатита В характерно легкое течение, которое начинается с симптомов, напоминающих грипп, а затем проявляется как желтуха, с потемнением мочи и осветлением кала, а также болями в суставах. Осложненное протекание наблюдается крайне редко и характерно для людей с тяжелыми хроническими заболеваниями.
У 80% взрослых и 90% детей гепатит В заканчивается полным выздоровлением без каких-либо последствий. До 4% заболевших взрослых становятся хроническими носителями болезни. Хроническое носительство может привести к печеночной недостаточности или раку печени. Опасность перехода заболевания в хроническую форму с возрастом снижается. Заболевание имеет наиболее опасные последствиями для новорожденных: риск хронического гепатита для них составляет до 90%. Но уже к четырем годам этот риск стремительно снижается до 10%. Следует еще отметить, что заражение новорожденного гепатитом В возможно либо при медицинских манипуляциях в родильном доме, либо при хроническом носительстве матерью этого вируса.
Перенесенное заболевание обеспечивает стойкий пожизненный иммунитет.
Полиомиелит— это вирусное заболевание, которое является болезнью детского возраста. Взрослые болеют полиомиелитом очень редко. Характерным признаком полиомиелита являются параличи, вызванные поражением нейронов спинного мозга. Преобладающее большинство заболевших полиомиелитом переносит болезнь в виде ОРВИ, ОРЗ или кишечной инфекции, поэтому она так и остается нераспознанной. Клинические проявления полиомиелита встречаются в 0,1 — 1% случаев от всех заразившихся, а истинные паралитические формы заболевания встречаются не более чем у двух человек на 1000 заболевших. Перенесенное заболевание формирует стойкий пожизненный иммунитет, которым обычно уже располагает большая часть детей в возрасте до 8 лет.
 Ранее полиомиелит не считался опасным заболеванием. Характер эпидемии он приобрел лишь в конце XIX века, и причиной этому было несколько провоцирующих факторов. В первую очередь, таким фактором были инъекции вакцин и сывороток. Развитию паралитических форм полиомиелита способствуют также уколы антибиотиков и жаропонижающих лекарств. Показательным в этом отношении является пример с Индией, где применение инъекций вакцин и жаропонижающих препаратов увеличило заболеваемость паралитическим полиомиелитом до 60—70%. Кроме этого,
Ранее полиомиелит не считался опасным заболеванием. Характер эпидемии он приобрел лишь в конце XIX века, и причиной этому было несколько провоцирующих факторов. В первую очередь, таким фактором были инъекции вакцин и сывороток. Развитию паралитических форм полиомиелита способствуют также уколы антибиотиков и жаропонижающих лекарств. Показательным в этом отношении является пример с Индией, где применение инъекций вакцин и жаропонижающих препаратов увеличило заболеваемость паралитическим полиомиелитом до 60—70%. Кроме этого,
формирование иммунитета и инфекционные болезни
Дифтерия – это болезнь грязи, недоедания и скученности. В современности главным фактором риска является алкоголизм!
удаление миндалин и аденоидов увеличивает риск развития паралитического полиомиелита на 400—600%. Существует также генетическая предрасположенность к отягченному течению полиомиелита. Помимо этого следует сказать о значении качества питания. Использование в пишевой промышленности различных консервантов и синтетических веществ, а также использование в сельском хозяйстве инсектицидов и пестицидов способствует росту заболеваемости полиомиелитом.
Дифтерия— это тяжелое заболевание, которое развивается не за счет возбудителя, которым в данном случае являются дифтерийные коринебактерии, а за счет его токсина. Источником инфекции являются как больные дифтерией, так и носители токсикогенных штаммов. У здорового ребенка дифтерийное бактерионосительство ведет к выработке антител и формированию иммунитета по отношению к дифтерии. Следует отметить, что при контакте с источником инфицирования заболевают далеко не все. Восприимчивость к дифтерии составляет, по разным данным, 10—30%. В результате перенесенного заболевания стойкий иммунитет не формируется, поэтому при каждой очередной вспышке дифтерии повторно болеют 5— 10% переболевших.
Характерным признаком дифтерии является образование дифтерийных пле-

нок, состоящих из фибрина и покрывающих миндалины и небо. Опасность заключается в том, что может наступить смерть от механической асфиксии в результате закрытия дыхательных путей дифтерийными пленками. Другими тяжелыми осложнениями являются токсический шок, острая сердечная недостаточность или паралич дыхательной мускулатуры. При выраженных токсических формах дифтерии врачи вводят больному назогастральный зонд, чтобы сохранить дыхание. Через 2—3 недели после заболевания нарушенные дыхательные функции восстанавливаются.
Заболеваемость и тяжесть протекания дифтерии находятся в прямой зависимости от социальных условий. Наибольшее значение имеет скученность проживания, низкий уровень гигиены, недоедание, алкоголизм и наркомания. Возрастным фактором риска является группа младше 5 и старше 40 лет. Кроме того, следует отметить, что фактором риска по отношению к дифтерии являются дети с хроническими заболеваниями и сниженными функциями иммунной системы, в чем не последнюю роль играет наследственность. Каждый шестой—седьмой ребенок является тем слабым звеном, которое поражает эта инфекция. Следует особо отметить, что хронический тонзиллит значительно повышает риск заболевания дифтерией.
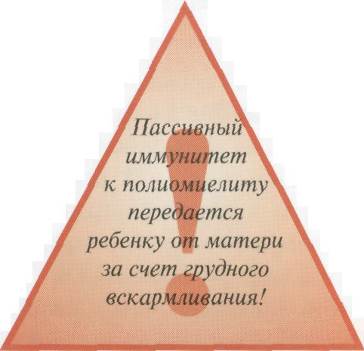
 В естественных условиях в прошлые века вирус полиомиелита содержался повсюду в сточных водах и выгребных ямах, а мухи переносили его на пищевые продукты. Таким образом все люди, начиная с младенческого возраста, были в постоянном контакте с ним, приобретая и поддерживая естественный иммунитет. В период грудного вскармливания мама передавала ребенку пассивный иммунитет по отношению к полиомиелиту, что позволяло малышу переболеть этим заболеванием в легкой форме. В результате дети приобретали собственный иммунитет, а затем за счет оптимальной порции «бытовой грязи» поддерживали его.
В естественных условиях в прошлые века вирус полиомиелита содержался повсюду в сточных водах и выгребных ямах, а мухи переносили его на пищевые продукты. Таким образом все люди, начиная с младенческого возраста, были в постоянном контакте с ним, приобретая и поддерживая естественный иммунитет. В период грудного вскармливания мама передавала ребенку пассивный иммунитет по отношению к полиомиелиту, что позволяло малышу переболеть этим заболеванием в легкой форме. В результате дети приобретали собственный иммунитет, а затем за счет оптимальной порции «бытовой грязи» поддерживали его.
формирование иммунитета и инфекционные болезни
В XX веке благодаря улучшению жизненного уровня населения уровень заболеваемости дифтерией снизился, и течение заболевания стало менее тяжелым. Со второй половины XX века преобладают мягкие доброкачественные формы дифтерии. В течение всего XX века в развитых странах дифтерией никогда не болело более 15% детей популяции, имеющих предрасположенность к осложненному течению инфекционных заболеваний.
Туберкулез — это одно из заболеваний, известных человечеству с давних пор. Хорошо известна также прямая и тесная связь между социально-экономическим уровнем общества и заболеваемостью туберкулезом. Об этом свидетельствует тот факт, что 95% всех случаев туберкулеза приходится на развивающиеся страны.
Возбудителем заболевания является микобактерия, или туберкулезная палочка. Наилучшими условиями для развития заболевания являются органы, хорошо снабжаемые кислородом. Именно поэтому самым распространенным является туберкулез легких, но встречается также туберкулез почек и костного мозга. Внелегочные формы характерны для тех, у кого ослаблена иммунная система, и встречаются в 15% случаев заболевания туберкулезом.
Практически каждый городской житель инфицирован туберкулезом, но далеко не каждый может им заболеть. В первую очередь это происходит потому, что у человека есть естественный иммунитет по отношению к туберкулезу. Благодаря этому внедрившиеся в организм микобактерии не вызывают никаких изменений и не размножаются.
Факторами риска для заболевания туберкулезом являются алкоголизм, отсутствие жилья, высокая скученность, болезни, ослабляющие иммунную систему, постоянные контакты с больным открытой формой туберкулеза, работа в здравоохранении, недоедание, а также любые другие социальные неблагополучия. К таким условиям следует отнести места лишения свободы и службу в армии. Кроме этого, поголовная вакцинация новорожденных от туберкулеза, известная как прививка БЦЖ, предрасполагает к развитию туберкулеза в наиболее тяжелых формах.

Есть случаи, когда при первичном попадании в организм микобактерии начинают медленно размножаться, вызывают незначительные изменения в наиболее чувствительном органе — легких и образуют первичный туберкулезный комплекс. Однако, благодаря естественному иммунитету, эти изменения прекращаются, и первичный туберкулезный комплекс начинает заживать. Первичное инфицирование дает начало острому заболеванию лишь в исключительных случаях.
Хотя туберкулезом оказывается инфицированной третья часть всего населения, в болезнь он может развиться лишь у 10% от числа инфицированных. В данном случае решающим фактором является состояние иммунной системы, а также уровень социального благополучия человека.


формирование иммунитета и инфекционные болезни
Столбняк— это опасное заболевание, которое вызывает не сам возбудитель (в данном случае столбнячная палочка, или клостридия), а его токсин. Развитие столбняка происходит на дне глубоких колотых ран в условиях отсутствия кислорода. В ранах с сильным кровотечением благоприятные условия для развития столбняка не создаются. Клостридии выделяют нейротоксин, который влияет на нервную систему и нарушает ее деятельность. В результате у больного возникает скованность в мышцах, появляются болезненные судороги и развивается паралич дыхательной мускулатуры. Лечение больных столбняком происходит в реанимационном отделении. В подавляющем большинстве случаев при столбняке выздоровление бывает полным и не оставляет никаких последствий.
Интересно, что возбудители столбняка благополучно существуют в почве, в пищеварительном тракте людей и животных, не причиняя своим хозяевам никакого вреда. Клостридии являются частью флоры человека. Они живут в его кишечнике и постоянно выделяют небольшие количества токсина, за счет которого и происходит иммунизация. Эта болезнь всегда считалась редкой даже в среде крестьян, где традиционно она встречалась чаще, чем среди городских жителей.
Чтобы избежать инфицирования столбняком в результате ранения, в первую очередь необходимо промыть рану перекисью водорода и позволить крови свободно вытекать из раны, пока кровотечение не остановится естественным образом. В данном случае речь не идет о повреждении крупных вен и артерий, когда необходимо как можно скорее остановить кровотечение и оказать немедленную хи-


рургическую помощь. При всех инфицированных и, тем более, колотых ранах необходимо как можно быстрее обращаться за хирургической помощью. Примером таких опасных ранений, с точки зрения заражения столбняком, может быть прободение ноги ржавым гвоздем или глубокое рассечение тканей лопатой при вскапывании земли. При обращении в больницу, помимо хирургической обработки, пострадавшему вводят противостолбнячную сыворотку (столбнячный антитоксин или человеческий иммуноглобулин). Все эти мероприятия в сочетании с изначально здоровым иммунитетом являются лучшей профилактикой столбняка.
 Сегодня столбняк главным образом распространен среди наркоманов, использующих наркотики для внутривенного введения, у людей, пострадавших от тяжелых ожогов, у онкологических больных и пожилых людей. Есть случаи заражения столбняком после пирсинга. В странах третьего мира существует серьезная проблема заражения столбняком новорожденных. Подобное инфицирование происходит в госпитальных условиях при родах, пересечении пуповины, а также во время ухода за культей пуповины и пупочной ранкой. В конце 1990-х годов в результате такого заражения погибало свыше 400 тысяч младенцев. Интересно, что в борьбе со столбняком новорожденных вакцинация матерей против столбняка оказалась абсолютно бессильной.
Сегодня столбняк главным образом распространен среди наркоманов, использующих наркотики для внутривенного введения, у людей, пострадавших от тяжелых ожогов, у онкологических больных и пожилых людей. Есть случаи заражения столбняком после пирсинга. В странах третьего мира существует серьезная проблема заражения столбняком новорожденных. Подобное инфицирование происходит в госпитальных условиях при родах, пересечении пуповины, а также во время ухода за культей пуповины и пупочной ранкой. В конце 1990-х годов в результате такого заражения погибало свыше 400 тысяч младенцев. Интересно, что в борьбе со столбняком новорожденных вакцинация матерей против столбняка оказалась абсолютно бессильной.
формирование иммунитета и инфекционные болезни
ВАКЦИНАЦИЯ
Дата добавления: 2016-02-27; просмотров: 1689;
