Хронический панкреатит. Хронический панкреатит (ХП) – воспалительное заболевание поджелудочной железы различной этиологии, фазово‑прогрессирующего течения
Хронический панкреатит (ХП) – воспалительное заболевание поджелудочной железы различной этиологии, фазово‑прогрессирующего течения, финальной стадией которого являются склероз паренхимы, деформация, облитерация протоков, утрата внешнесекреторной и эндокринной функции железы.
В начальной стадии заболевание морфологически проявляется воспалением, отеком, очагами некроза паренхимы и протоков. Развитие соединительной ткани приводит к деформации протоковой системы, сегментарному и диффузному склерозу, изменению плотности и формы железы.
Заболеваемость ХП за последние 30 лет возросла в 2–3 раза и составляет 49,5–73,4 на 100 000 населения. При ХП возможность развития рака поджелудочной железы возрастает в 5 раз. Ранние осложнения ХП возникают у 30% больных, поздние у 70%, все это ведет к инвалидизации и летальности. За 20 лет течения ХП умирают 50% заболевших.
Этиология
Среди разнообразных причин ХП преобладают главные – алкогольная интоксикация, заболевания билиарного тракта, патология зоны большого дуоденального сосочка (БДС).
Употребление алкоголя в индустриально развитых странах в 50–80% служит причиной ХП. Опасной дозой, т. е. приводящей к воспалению поджелудочной железы, считают ежедневный прием 40–80 мл этанола. Ежедневная доза 96% этилового спирта* в размере 150–200 мл в течение 10 лет приводит к ХП 90% пьющих.
Заболевания желчевыводящей системы, главным образом ЖКБ, как этиологический фактор встречается в 25–50% случаев ХП, возникающие при ЖКБ и другой билиарной патологии, называют билиарнозависимыми. Процент выявляемости ЖКБ зависит от диагностических возможностей УЗИ.
Воспаление поджелудочной железы, возникающее при патологии большого дуоденального сосочка, встречается примерно у 10% больных.
Такое же количество заболевших ХП имеют другие этиологические причины.
Патогенез
По патогенезу выделяют 2 основных варианта ХП – кальцифицирующий и обструктивный.
1. По кальцифицирующему варианту развиваются следующие ХП:
• алкогольный;
• тропический;
• наследственный;
• при гиперпаратиреозе;
• идиопатический (ювенильный и старческий).
Прием алкоголя приводит к поступлению по кровеносной системе в поджелудочную железу алкоголя и его деривата ацетальдегида. Ацетальдегид, токсичность которого в 100 раз превышает токсичность этанола, нарушает проницаемость протоков и поступление в протоки межтканевой жидкости, что ведет к возрастанию внутрипротоковой концентрации белка и его преципитации. Алкоголь блокирует механизм, препятствующий осаждению кальция в образовавшиеся белковые пробки, возникают кальцинаты, усугубляющие обструкцию протоков. Выше обструкции происходят повышение давления, повреждение эпителия, поступление панкреатического сока в паренхиму поджелудочной железы.
2. По обструктивному варианту возникают панкреатиты:
• при желчнокаменной болезни;
• стенозе большого дуоденального сосочка;
• травматическом повреждении;
• аномалиях главного панкреатического протока.
В дебюте процесса – нарушение оттока панкреатического сока в связи с препятствием в дистальном отделе главного панкреатического протока. Чаще всего это желчный конкремент, обтурирующий фатерову ампулу и вызывающий, раздражая слизистую протока, спазм сфинктера Одди. Вследствие обтурации происходит повышение давления в протоках поджелудочной железы и билиарного тракта; при этом, не имея выхода в двенадцатиперстную кишку, желчь забрасывается в вирсунгов проток. Происходят внутрипротоковая активация панкреатических ферментов (протеолитических и липолитических), повреждения эпителия протоков и паренхимы железы. Такой механизм возникновения присущ всем панкреатитам, входящим в группу обструктивных.
Хроническое воздействие ацетальдегида приводит к дегенерации клеток, продуцирующих гидрокарбонаты, жидкую часть сока, что увеличивает вязкость и потенцирует образование белковых пробок.
Высокое давление в зонах, расположенных выше пробок и кальцинатов, служит одной из причин атрофии ацинарных клеток и развития соединительной ткани.
Алкоголь приводит к жировой дистрофии ацинарных клеток, окислительному стрессу и локальным некрозам с последующим склерозом. Основные звенья хронического панкреатита представлены на рис. 3–6.
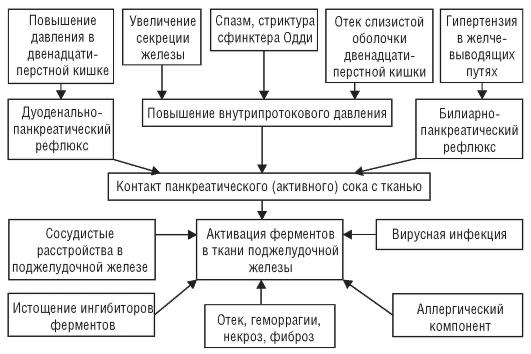
Рис. 3–6. Патогенез хронического панкреатита
Классификация
В настоящее время существует немалое количество классификаций, в основе которых лежат различные подходы. Поскольку промежуточное морфологическое исследование поджелудочной железы возможно только при проведении операции (операционная биопсия) и чревато осложнениями, в основе классификации лежат клиническая картина, результаты инструментальных исследований, этиологический и патогенетические подходы.
По морфологическим признакам выделяют:
1. интерстициально‑отечный;
2. паренхиматозный;
3. фиброзно‑склеротический (индуративный);
4. гиперпластический (псевдотуморозный);
5. кистозный.
Определяя позицию в данной классификации, используют результаты УЗИ, КТ, не прибегая к морфологическому исследованию.
Достаточно широко в Западной Европе используют этиологическо‑патогенетическую классификацию, выделяя токсико‑метаболический ХП (алкогольный, никотиновый, гиперкальцемический, медикаментозный и др.), идиопатический ХП, обструктивный, аутоиммунный, генетический.
О сложности выявления этиологического фактора свидетельствуют данные о том, что более 85 лекарственных препаратов, включая сульфасалазин, тетрациклин, глюкокортикоиды, осмотические диуретики (натрийуретики), вызывают ХП.
Трудности классификации обусловлены отсутствием так называемых чистых форм болезни, при которых было бы отчетливое доминирование какоголибо синдрома (симптома) на всем протяжении болезни. Тщательный анализ каждой клинической ситуации показывает, что практически у всех больных на одном этапе развития болезни преобладают какие‑то одни симптомы, в то время как при длительном течении клиническая картина может существенно отличаться от начальных периодов ее развития.
Дата добавления: 2016-02-02; просмотров: 1040;
