54 страница
ПРИНЦИПЫ И МЕТОДЫ ДИСПАНСЕРНОГО НАБЛЮДЕНИЯ ЗА РЕКОНВАЛЕСЦЕНТАМИ ПОСЛЕ ИНФЕКЦИОННЫХ БОЛЕЗНЕЙ
Под диспансеризацией понимается активное динамическое наблюдение за состоянием здоровья определенных контингентов населения (здоровых и больных), взятие этих групп на учет с целью раннего выявления заболеваний, динамического наблюдения и комплексного лечения заболевших, проведения мероприятий по оздоровлению их условий труда и быта, предупреждению развития и распространения болезней, восстановлению трудоспособности и продлению периода активной жизнедеятельности. При этом основная цель диспансеризации состоит в сохранении и укреплении здоровья населения, увеличении продолжительности жизни людей и повышении производительности труда работающих путем активного выявления и лечения начальных форм заболеваний, изучения и устранения причин, способствующих возникновению и распространению заболеваний, широкого проведения комплекса социальных, санитарно-гигиенических, профилактических, лечебно-оздоровительных мероприятий.
Содержанием диспансеризации является:
» активное выявление больных в целях раннего распознавания начальных форм заболеваний;
» взятие на диспансерный учет и систематическое наблюдение;
» своевременное проведение лечебных и социально-профилактических мероприятий для скорейшего восстановления здоровья и трудоспособности; изучение внешней среды, производственных и бытовых условий и их улучшение; участие в диспансеризации всех специалистов.
Анализ определения, целей и содержания диспансеризации показывает, что общим для диспансеризации и реабилитации является проведение лечебных и социально-профилактических мероприятий для скорейшего восстановления здоровья и трудоспособности переболевшего.
При этом следует заметить, что мероприятия по восстановлению здоровья и трудоспособности все в большей и большей степени становятся прерогативой реабилитации. Причем дальнейшее совершенствование диспансеризации предусматривает все более активное развитие реабилитации. Таким образом, решение задач по восстановлению здоровья и трудоспособности постепенно переходит к реабилитации и приобретает самостоятельное значение.
Завершается реабилитация тогда, когда достигнуто восстановление адаптированности, закончился процесс реадаптации. Однако в тот момент, когда реабилитация завершается, лечение всегда уже закончено. Причем после окончания лечения реабилитация осуществляется одновременно с диспансерными мероприятиями. По мере восстановления здоровья и трудоспособности роль реабилитационного компонента становится все меньше, и, наконец, при полном выздоровлении и восстановлении трудоспособности реабилитация может считаться законченной. Переболевший подлежит только диспансерному наблюдению.
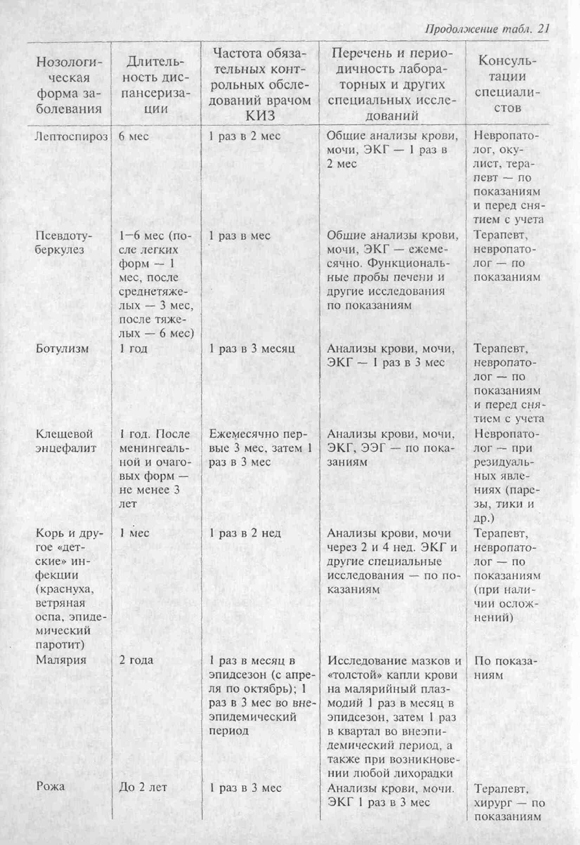
Диспансерное наблюдение за реконвалесцентами после инфекционных болезней осуществляется в соответствии с приказами и руководящими документами Минздрава (Пр. № 408 от 1989 г. и др.). Регламентирована диспансеризация переболевших дизентерией, сальмонеллезом, острыми кишечными инфекциями неустановленной этиологии, брюшным тифом и паратифами, холерой, вирусными гепатитами, малярией, менингококковой инфекцией, бруцеллезом, клещевым энцефалитом, геморрагической лихорадкой с почечным синдромом, лептоспирозом, инфекционным мононуклеозом. Кроме того, в научной литературе приводятся рекомендации по диспансеризации больных после псевдотуберкулеза, орнитоза, амебиаза, ангины, дифтерии, гриппа и других ОРЗ, кори и других «детских» инфекций. Обобщенная методика диспансеризации при основных инфекционных болезнях приведена в табл. 21.
Дизентерия. Перенесшие заболевание без бактериологического подтверждения выписываются не ранее трех дней после клинического выздоровления, нормализации стула и температуры тела. Имеющие непосредственное отношение к производству продуктов питания, их хранению, транспортировке и реализации и приравненные к н.им подвергаются бактериологическому обследованию через 2 дня после окончания лечения. Выписываются только при отрицательном результате обследования.
Перенесшие заболевание, подтвержденное бактериологически, выписываются после отрицательного контрольного бактериологического обследования, проведенного через 2 сут после окончания лечения. Все работники питания и приравненные к ним выписываются после двукратного отрицательного бактериологического обследования.
При затяжных формах дизентерии с длительным бактериовыделением и при хронической дизентерии выписка производится после стихания обострения, исчезновения токсикоза, стойкой, в течение 10 дней, нормализации стула и отрицательного результата бактериологического обследования. Дети из детских домов и школ-интернатов допускаются в коллективы по выздоровлении, но в течение 2-х последующих месяцев им запрещаются дежурства по пищеблоку. Дети, посещающие дошкольные учреждения, после выписки допускаются в коллективы при осуществлении диспансерного наблюдения в течение 1-го месяца с обязательным осмотром стула.



В процессе диспансеризации во время контрольных ежемесячных осмотров обращают внимание на самочувствие больного (общая слабость, повышенная утомляемость, нарушения аппетита, наличие явлений дискомфорта или болей в животе), характер стула (оформленный или неоформленный, наличие в кале примесей крови, слизи), частоту дефекаций, состояние органов брюшной полости и, особенно, кишечника (болезненность или чувствительность, утолщение или спазм по ходу отдельных его участков), состояние печени и селезенки.
Особого внимания заслуживают реконвалесценты, перенесшие тяжелые и среднетяжелые формы болезни. У них нередко отмечаются явления астенизации, вегетодистонии, нейровегетативные расстройства кишечника. Полное выздоровление у таких реконвалесцентов может затягиваться до 2 - 3 мес после болезни. В этих случаях необходима активная диспансеризация с проведением комплекса лечебно-оздоровительных мероприятий. Показаны назначение общеукрепляющих и седативных препаратов, а также использование физических методов лечения (хвойные ванны, электрофорез с введением ионов брома, кальция, новокаина и др. медикаментов, гемотерапия и пр.), а также лечебной физкультуры.
Всем реконвалесцентам категорически запрещается употребление любых спиртных напитков, включая пиво, а также прием жирной и острой пищи — по крайней мере, в течение ближайших 4—6 нед.
Брюшной тиф и паратифы. Дополнительно к приведенным в таблице рекомендациям следует иметь в виду следующее. В случае повышения температуры тела или ухудшения общего состояния (снижение аппетита, нарушение сна, появление слабости, головной боли) выполняют общий анализ крови, посевы мочи, кала и крови на выявление тифопаратифозных бактерий, а при установлении рецидива больные вновь госпитализируются. Кроме того, если при любом из обследований, проведенных по истечению 3 мес после выздоровления, у работников пищевых предприятий хотя бы однократно была выделена культура бактерий брюшного тифа или паратифа, они считаются хроническими носителями, отстраняются от работы и должны изменить профессию.
Холера. Перед выпиской из стационара бактериологические исследования проводят не ранее, чем через 24 ч после окончания лечения антибиотиками. Исследованию подлежат испражнения (троекратно) и желчь — порции В и С (однократно). Работники пищевых предприятий, детских и лечебно-профилактических учреждений, а также больные хроническими заболеваниями печени и желчевыводящих путей подлежат обследованию в течение 5 дней (ежедневное бактериологическое исследование испражнений и однократное — желчи).
Амебиаз. Перед выпиской больных на диспансерное наблюдение обязательны отсутствие патологических изменений слизистой оболочки толстой кишки (при контрольной ректороманоскопии) и трехкратные отрицательные результаты исследований кала на амебу (с интервалом 3—5 дней).
Вирусные гепатиты. Реконвалесценты могут быть выписаны для диспансерного наблюдения при условии отсутствия жалоб, уменьшения печени до нормальных размеров или четко выраженной тенденции к их сокращению, отсутствия желчных пигментов в моче, нормализации уровня билирубина в крови. Допускается выписка при повышении активности аминотрансфераз (в 2—3 раза) или увеличении печени на 1—2 см.
Все реконвалесценты подлежат диспансеризации, организация и содержание которой зависят от нозологической формы перенесенного гепатита, а также характера остаточных явлений.
Менингококковая инфекция. Перенесшие генерализованные формы могут быть выписаны для диспансерного наблюдения при определившемся исходе болезни, нормализации цереброспинальной жидкости и после одного отрицательного посева слизи из носоглотки на менингококк (не ранее, чем через 3 сут после окончания лечения антибиотиками).
Ангина. Реконвалесценты выписываются не ранее седьмого дня нормальной температуры тела при полном клиническом выздоровлении с нормализацией общеклинических исследований крови (лейкоцитоз не более 8 • 109/л, СОЭ до 15 мм/ч) и мочи (количество лейкоцитов в препарате из осадка — до 8 клеток в поле зрения при отсутствии эритроцитов и цилиндров). Допускаются незначительные изменения ЭКГ (умеренное снижение вольтажа зубцов, расширение комплекса QRS не более, чем до 0,1 с).
Дифтерия. Выписка реконвалесцентов осуществляется после полного клинического выздоровления и получения двух отрицательных результатов бактериологического обследования, проводимого с интервалом в 1 сутки и не ранее, чем через 3 дня после отмены антибиотиков.
Грипп и ОРЗ. Переболевшие выписываются при условии полного клинического выздоровления, но не ранее, чем через 3 дня после нормализации температуры тела.
Орнитоз. Выписка производится после полного клинического выздоровления и исчезновения рентгенологических изменений в легких.
Геморрагическая лихорадка с почечным синдромом. Выписка производится после исчезновения клинических проявлений болезни и нормализации показателей лабораторного исследования, при тяжелых формах — не ранее 3—4 нед от начала болезни. Изогипостенурия и полиурия не являются противопоказаниями для выписки.
Инфекционный мононуклеоз. Выписка осуществляется после полного клинического выздоровления и улучшения формулы крови (более 50% лейкоцитов — нейтрофилы).
Псевдотуберкулез. Выписка переболевших производится после полного клинического выздоровления (с нормализацией температуры тела и гемограммы) и двухкратного отрицательного бактериологического исследования испражнений, но не ранее 21-го дня болезни, что связано с возможностью рецидива.
Малярия. Выписка больных проводится после окончания курса про-тивопаразитарной терапии, при полном клиническом выздоровлении, отрицательном результате исследований мазка крови на малярийный плазмодий и нормальных результатах общих анализов крови и мочи.
ОРГАНИЗАЦИЯ РАБОТЫ КАБИНЕТОВ ИНФЕКЦИОННЫХ ЗАБОЛЕВАНИЙ
Кабинет инфекционных заболеваний (КИЗ) — структурное подразделение поликлиники по оказанию специализированной помощи инфекционным больным. Работа КИЗ регламентирована рядом официальных документов — приказ Минздрава Российской Федерации № 220 от 17.09.93 г. (приложение № 6 «Положение о кабинете инфекционных заболеваний»), приказ МЗМП РФ № 100 от 18.04.95 г. и др. Организация основных разделов работы врача КИЗ подробно изложена в методических рекомендациях «Организация работы кабинетов инфекционных заболеваний» (МЗ РСФСР, 1983), где также представлены общие вопросы работы КИЗ, учетные и отчетные медицинские документы по инфекционным болезням, табель оснащения КИЗ, обязанности должностных лиц поликлиники по борьбе с инфекционными болезнями на участке, примерный план работы врача КИЗ на год.
Штаты кабинета инфекционных заболеваний устанавливаются в зависимости от объема работы в соответствии с числом врачей, среднего и младшего медицинского персонала, положенным учреждению по штатному расписанию, из расчета 0,2 должности врача-инфекциониста, медицинской сестры и санитарки на 10 тыс. взрослого городского населения.
В поликлинике в составе КИЗ может функционировать дневной гельминтологический стационар. В этих случаях должности КИЗ могут быть увеличены администрацией поликлиники на величину мощности штатов дневных гельминтологических стационаров.
Допускается дифференцированный подход к определению врачебных должностей в КИЗ в зависимости от дислокации последних. В этих случаях определение расчетной величины врачебных должностей КИЗ в той или иной поликлинике производится по следующей методике. Соответствующий дислокации КИЗ показатель (табл. 22) умножают на численность обслуживаемого населения и делят на 10000.
Полученный таким образом результат и есть искомая численность врачебных должностей. При этом итоговые цифры 0,113—0,37 округляют до 0,25; цифры от 0,38 до 0,62 округляют до 0,5; цифры от 0,63 до 0,87 округляют до 0,75; свыше 0,86 округляются до 1,0.
Врач КИЗ непосредственно подчиняется главному врачу поликлиники и является фактически его заместителем по вопросам организации оказания медицинской помощи инфекционным больным. Методическое руководство работой КИЗ осуществляется главным инфекционистом и оргметодотделом территориальной инфекционной больницы (либо центра по профилактике и борьбе с инфекционными болезнями в крупных городах). На должность врача КИЗ назначается врач-инфекционист, получивший специальную подготовку (усовершенствование, ординатура и др.).

КИЗ должен иметь помещения и оборудование, обеспечивающие его деятельность. В частности, должен размещаться не менее, чем в двух комнатах (обязательно наличие туалета) с раздельным изолированным выходом, необходимость которого обусловлена правилами противоэпидемического режима. Основными задачами КИЗ являются:
» обеспечение раннего активного выявления инфекционных больных, оказание им неотложной помощи и их своевременная госпитализация в инфекционный стационар;
» квалифицированная диагностика, обследование и лечение в амбулаторно-поликлинических условиях больных инфекционными и паразитарными заболеваниями, не требующими обязательной госпитализации;
» реабилитация и диспансеризация переболевших инфекционными болезнями в условиях поликлиники;
» проведение организационно-методической работы (анализ инфекционной заболеваемости, уровня диагностики, качества лечения, разбор ошибок диагностики, летальных исходов);
» участие в профилактической работе (мероприятия в очагах, контроль за осуществлением плана прививок, санитарно-просветительная работа).
Для врача КИЗ работа с больными должна составлять не менее 65% рабочего времени (нагрузка 3 человека на 1 час приема), организационно-методическая работа — не более 25%, прочие виды работ — не более 10% рабочего времени. Для консультации на дому на одного больного выделяется до 1 часа.
Целесообразно рабочий день поделить по видам работ, выделяя для каждого из них фиксированные часы. В графике работы необходимо предусмотреть чередование утренних и вечерних часов приема посетителей, что позволяет полнее удовлетворять потребность населения в данном виде медицинской помощи. В часы, отведенные для работы с больными, целесообразно также выделять время для приема пациентов с острыми инфекциями (консультативно-диагностический прием), а также для приема реконвалесцентов и диспансерного контингента. Несмотря на условность такого деления, желательно указывать время приема последних категорий, ориентируя их на конец приема.
Врач КИЗ проводит свою работу по плану, составляемому с учетом эпидемиологической обстановки и выводов, вытекающих из анализа деятельности врача кабинета за предыдущий год. В плане, как правило, предусматриваются следующие разделы: организационно-методическая работа, лечебно-диагностическая работа, диспансерная работа, санитарно-просветительная работа.
КИЗ проводит свою работу не только в тесной взаимосвязи с инфекционной больницей, но и с территориальным центром санитарно-эпидемиологического надзора. В этой связи врач КИЗ принимает участие в разработке комплексных планов мероприятий по борьбе с инфекционными болезнями и контроле за их выполнением.
Кроме того, врач КИЗ обязан проводить экспертизу временной нетрудоспособности в соответствии с положением об экспертизе, а также качественно и своевременно вести медицинскую документацию, утвержденные учетно-отчетные формы и составлять отчет о своей деятельности.
Большая, многообразная, сложная и ответственная работа врача КИЗ по диагностике, лечению, диспансеризации и профилактике инфекционных болезней требует постоянного повышения квалификации путем участия в научно-практических конференциях, работе научного медицинского общества, а также на курсах усовершенствования 1 раз в 3—5 лет.
В рамках педиатрической службы Приказом МЗ РФ № 220 (приложение № 7) предусматрено положение о кабинете профилактики инфекционных заболеваний детской городской поликлиники (центральной районной больницы). На должность врача кабинета профилактики инфекционных заболеваний назначают педиатра, имеющего специальную подготовку по вопросам инфекционной патологии и иммунопрофилактики.
В ряде крупных городов и регионов Российской Федерации, неблагополучных по инфекционной заболеваемости, где продолжается рост заболеваемости дифтерией во всех возрастных группах на фоне недостаточного охвата профилактическими прививками, а также увеличивается заболеваемость и летальность от шигеллеза и других инфекций, в целях улучшения медицинской помощи инфекционным больным решением Комитетов по здравоохранению возможно введение вместо КИЗ отделений инфекционно-паразитарных заболеваний и иммунопрофилактики в поликлиниках для взрослых (ОИПЗ). В этом случае в штат отделения включаются: врач-инфекционист — заведующий отделением; врач-инфекционист с подготовкой по клинической (инфекционной) иммунологии, три медсестры (одна из них патронажная), одна санитарка. На должность заведующего отделением назначается врач-инфекционист, получивший специальную подготовку не ниже 1-й квалификационной категории. Он назначается заместителем главного врача поликлиники по вопросам инфекционной патологии. Кроме того, усиление профилактической направленности работы достигается введением в штат лечебно-профилактических учреждений врача-эпидемиолога (в стационаре), а также врача-иммунолога, врача-эпидемиолога и помощника эпидемиолога (в амбулаторно-поликлинических учреждениях). По результатам вакцинопрофилактики в ОИПЗ производится выдача сертификатов о профилактических прививках по установленной форме.
ОРГАНИЗАЦИЯ МЕДИЦИНСКОЙ ПОМОЩИ ПРИ МАССОВОМ ПОСТУПЛЕНИИ ИНФЕКЦИОННЫХ БОЛЬНЫХ
При возникновении эпидемических вспышек инфекционных заболеваний эффективность оказания медицинской помощи больным в значительной степени определяется организацией диагностических и лечебных мероприятий на догоспитальном и госпитальном этапах.
Догоспитальный этап. Непосредственно после возникновения массовых вспышек инфекционных заболеваний основная тяжесть лечебно-диагностической работы ложится на амбулаторно-поликлиническое звено в связи с обращением за помощью к участковым врачам и врачам поликлиники большого количества больных, часть которых нуждается в неотложной помощи по жизненным показаниям. В случаях невозможности эвакуировать больных в лечебный стационар требуется увеличение объема медицинской помощи инфекционным больным на дому с привлечением всего врачебного персонала поликлинического звена. На всех этапах медицинской эвакуации до установления диагноза заболевания соблюдается противоэпидемический режим работы.
В системе противоэпидемических мероприятий особое место занимают раннее активное выявление инфекционных больных или подозрительных на инфекционное заболевание, своевременная диагностика, оказание неотложной помощи и эвакуация в инфекционные стационары.
Выявление больных. При возникновении эпидемических вспышек инфекционных заболеваний раннее активное выявление инфекционных больных должно быть организовано по территориальному признаку медицинскими бригадами (врач, медицинская сестра), формирующимися на базе поликлиник, диспансеров и медицинских пунктов, с проведением опроса населения и осмотра больных или подозрительных на инфекционное заболевание. После постановки предварительного диагноза оказывается первая врачебная помощь, включая неотложную помощь больным в тяжелом состоянии, или проводится лечение больных при задержке эвакуации, одновременно производится забор материала для бактериологического исследования и направления в лабораторию СЭС.
Ранняя клиническая и дифференциальная диагностика. Эффективность противоэпидемических мероприятий и медицинской помощи инфекционным больным в значительной степени определяется своевременностью и правильностью диагностики.
В большинстве случаев диагностика вспышек инфекционных заболеваний не представляет для практических врачей больших затруднений, особенно в период ее разгара и поступления больных с характерными клиническими проявлениями заболевания. Тем более, что чаще всего наблюдаются эпидемические вспышки или эпидемии заболеваний, хорошо знакомых участковым врачам и врачам поликлиники: острые кишечные инфекции (шигеллез, эшерихиоз, сальмонеллез, тифопаратифозные и другие заболевания), вирусные гепатиты и острые респираторные заболевания (грипп, парагрипп, аденовирусные, респираторно-синтициальные, энтеровирусные и многие другие инфекции).
Однако во многих регионах России могут встречаться эпидемические вспышки заболеваний, менее известных широкому кругу врачей, таких, как кишечные (холера, псевдотуберкулез), природно-очаговые и транс-миссивные (лептоспироз, геморрагическая лихорадка с почечным синдромом, клещевой энцефалит, клещевой боррелиоз, малярия, сыпной тиф и др.), не исключен занос в нашу страну и опасных геморрагических лихорадок (Эбола, Ласса, Марбург и др.). Кроме того, в крупных городах при авариях канализационных и водопроводных систем, в регионах с теплым и жарким климатом и в сельской местности не исключено появление эпидемических вспышек сочетанных кишечных инфекций (шигеллез, брюшной тиф, вирусный гепатит, холера и др.), при которой клиническая картина заболеваний не укладывается в какую-либо одну нозологическую форму.
В связи с этим на догоспитальном этапе в ряде случаев в процессе ранней клинической диагностики нозологической формы болезни могут возникнуть серьезные затруднения, особенно при выявлений первых больных в начальном периоде болезни, до развития характерных, наиболее типичных для того или иного инфекционного заболевания симптомов. В этих случаях целесообразно использовать принцип клинико-синдромальной диагностики путем выявления ведущих, главных синдромов заболевания.
На основании синдромального предварительного диагноза представляется возможным проведение ранней неотложной помощи, а также рациональной патогенетической и, в ряде случаев, этиотропной терапии. Это особенно важно при оказании экстренной помощи больным с тяжелыми молниеносными формами некоторых инфекционных заболеваний (менингококковая инфекция, дифтерия, сальмонеллез, холера, геморрагические лихорадки и др.). Кроме того, выделение ведущего синдрома позволяет более точно определять направление и комплекс лабораторных и специальных исследований для уточнения клинической диагностики.
Медицинская сортировка на догоспитальном этапе. Важнейшее условие правильной организации лечебно-эвакуационных и противоэпидемических мероприятий — осуществление медицинской сортировки инфекционных больных. Медицинская сортировка инфекционных больных на амбулаторно-поликлиническом этапе должна предусматривать выделение однородных групп больных.
Чаще всего эпидемические вспышки или эпидемии обусловлены какой-либо одной инфекцией (моноинфекцией). В этих случаях главным является проведение медицинской сортировки по тяжести состояния и эвакуационному предназначению.
Тяжесть состояния больных определяется на основании клинико-патогенетических признаков, выявленных у больного, как крайне тяжелое, тяжелое, средней тяжести и удовлетворительное. В соответствии с тяжестью состояния больного должна быть оказана медицинская помощь и определена очередность эвакуации в инфекционный стационар.
При эпидемических вспышках, вызванных несколькими инфекциями (полиинфекцией), необходимо, кроме того, выделять однородные группы больных по предварительному диагнозу (с учетом преимущественного поражения отдельных органов и систем) и по эпидемиологической опасности.
Предварительный диагноз в ранние сроки заболевания базируется на выявляемом ведущем клиническом синдроме (пневмония, острая кишечная инфекция, гепатит, менингит и др.).
Неотложная помощь. Оказание неотложной медицинской помощи на догоспитальном этапе должно проводиться всем больным в тяжелом состоянии. В связи с тем, что диагноз нозологической формы в начальном периоде эпидемической вспышки у каждого конкретного больного может быть неизвестен, объем неотложных терапевтических мероприятий определяется на основании выявления признаков клинико-патогенетических синдромов неотложных состояний, описанных в соответствующей главе.
Неотложная помощь на догоспитальном этапе является первым этапом проведения интенсивной терапии и не должна задерживать эвакуацию больных в лечебные учреждения. Поэтому введение инфузионных средств необходимо проводить во время транспортировки, в лечебных учреждениях мероприятия неотложной помощи по своему объему и характеру должны соответствовать интенсивной терапии. При развитии признаков инфекционно-токсического шока (тахикардия, артериальная гипотензия, олигоанурия) необходимо внутривенное струйное введение плазмозамещающих (реополиглюкин — 400 мл или гемодез — 400 мл) или изотонических (0,9% раствор натрия хлорида — 400 мл) растворов и глюкокортикоидов (преднизолон 60-120 мг), ингаляция кислорода, при отсутствии эффекта и продолжающемся падении артериального давления — внутривенное введение мезатона 1% раствора в 400 мл 0,9% раствора натрия хлорида.
При появлении симптомов церебральной гипертензии (менингеальные симптомы, общая гиперестезия, рвота) целесообразно внутримышечное введение преднизолона (30-60 мг), фуросемида (лазикса) 1% раствора 2 мл и димедрола 1% раствора 1 мл, внутривенно (медленно) эуфиллина 2,4% раствора 10 мл и глюкозы 40% раствора 10 мл или подкожно кофеина бензоата натрия 20% раствора 2 мл, ингаляция кислорода.
При инфекционно-токсической энцефалопатии (оглушенность, сопор, кома) показано внутривенное капельное введение гемодеза — 400 мл или 10% раствора глюкозы — 500 мл, преднизолона — 30 мг, внутримышечное введение лазикса 1% раствора 2 мл.
При дегидратационном синдроме (жажда, сухость кожи и слизистых оболочек, тахикардия, склонность к артериальной гипотензии, снижение тургора кожи, олигоанурия) следует проводить первичную регидратацию с использованием внутривенного введения солевых растворов («Трисоль», «Хлосоль», «Ацесоль», «Лактасол») до 2 л и более. Первые 1000 мл вводят струйно, последующие — по 120-140 капель в минуту. При сердечной слабости — внутривенно капельно коргликона 0,06% раствор 1 мл.
При печеночной коме внутривенно вводится 5% раствор глюкозы (1000 мл), преднизолон — 60 мг, 5% натрия аскорбинат — 5 мл; внутримышечно витамин В12 — 500 мкг и 1 % раствор викасола — 1 мл, оксигенотерапия.
В случаях диагностики нозологической формы заболевания неотложная помощь на догоспитальном этапе существенно дополняется.
При тяжелом течении гриппа, независимо от синдрома неотложного состояния, неотложная помощь включает внутримышечное введение противогриппозного донорского гамма-глобулина (6 мл внутримышечно), а при его отсутствии — донорского противокоревого гамма-глобулина или сывороточного полиглобулина, метициллина (500 тыс. ЕД) или пенициллина (1 млн ЕД), преднизолона (60 мг), при гипертермии — анальгина 50% раствора 2 мл.
При генерализованных формах менингококковой инфекции необходимо ввести внутримышечно 3 млн ЕД бензилпенициллина или 1,0 г левомицетина сукцината натрия, дифференцированные мероприятия неотложной помощи проводятся в зависимости от клинико-патогенетического синдрома неотложного состояния.
При дифтерии, осложненной стенозом гортани, внутримышечно (после внутрикожной и подкожной пробы) вводят: противодифтерийной сыворотки — 100 000 ME, преднизолона — 90 мг, бензилпенициллина — 1 млн ЕД, димедрола 1% раствора 1 мл. При локализованном крупе показана интубация, при нисходящем — трахеостомия с последующим удалением пленок из гортани, трахеи с помощью электроотсоса.
При малярийной коме внутривенно капельно вводят делагила 5% раствора 5 мл в 500 мл 5% глюкозы или хинина дигидрохлорида 50% раствора 1 мл в 250 мл 0,9% натрия хлорида, одновременно—преднизолон (60 мг), кофеина бензоата натрия 20% раствора 2 мл, внутримышечно сульфата магния 25% раствора 10 мл. При обезвоживании—внутривенно капельно 0,9% хлорида натрия или 5% глюкозы 1000 мл.
При ботулизме необходимо немедленное промывание желудка 2% раствором натрия гидрокарбоната, солевое слабительное (30 г магния сульфата в двух стаканах воды), обильное и частое питье со стимуляцией диуреза (гипотиазид 0,025 г или фуросемид 0,04 г внутрь). Обязательно парентеральное введение противоботулинических антитоксических сывороток, до установления типа ботулотоксина — внутримышечно в дозах по 15 000 ME типов А и Е, 5000 ME типа В.
Лечение на догоспитальном этапе. В случае задержки эвакуации объем медицинской помощи инфекционным больным, независимо от тяжести состояния, должен быть увеличен и приближен к объему медицинской помощи в инфекционном стационаре (антибиотики, антитоксические сыворотки, парентеральное введение жидкостей, оксигенотерапия, сердечно-сосудистые и другие средства).
Всем больным непосредственно после осмотра назначают этиотроп-ное лечение. В случаях неустановленного этиологического диагноза выбор этиотропных средств зависит от преобладающего типа органных поражений у больных и резистентности возбудителей к антибиотикам и химиопрепаратам.
При лечении некоторых тяжелых вирусных инфекций (грипп, геморрагическая лихорадка с почечным синдромом, коревые менингоэнцефалиты и другие нейроинфекции, вирусный гепатит В) эффективны лейкоцитарный интерферон, реаферон и интерфероногены, при клещевом энцефалите — противоэнцефалитный донорский гамма-глобулин и рибонуклеаза.
Терапия больных с преимущественным поражением органов дыхания должна проводиться с учетом широкого распространения пневмококковых пневмоний, наиболее эффективными при которых остаются антибиотики пенициллиновой группы. Пенициллин может быть использован также при поражениях легких, вызванных гемолитическим стрептококком и лептоспирами. При стафилококковых пневмониях более эффективны оксациллин и метициллин.
При ряде поражений легких показано применение антибиотиков тетрациклинового ряда. К таким болезням относятся пневмонии, вызванные хламидиями (орнитоз), микоплазмами, бруцеллами. При легионеллезе антибиотиком выбора является эритромицин, при легочной форме мелиоидоза — левомицетин.
При лечении больных с преимущественным поражением органов пищеварительной системы применяют препараты фуразолидонового ряда, тетрациклиновой группы, бактрим, левомицетин, ампициллин, при их недостаточной эффективности — полимиксин, котримоксазол, препараты фторхинолинового ряда.
При менингококковой инфекции используют массивные дозы препаратов пенициллинового ряда, гентамицин или рифампицин, при дифтерии — массивные дозы пенициллина, эритромицин.
При лечении больных с выраженным синдромом общей интоксикации без локальных органных поражений целесообразно применение этиотропных препаратов самого широкого спектра действия с возможным использованием антибиотиков резерва (ампиокс, доксициклин, гентамицин, рифампицин) в случаях тяжелого течения болезни.
Эвакуация больных в стационар. При эпидемической вспышке моноинфекции очередность эвакуации зависит от тяжести состояния больных: в первую очередь с учетом транспортабельности эвакуации в инфекционный стационар подлежат тяжелые больные, затем среднетяжелые и легкие больные.
При полиэтиологичной эпидемической вспышке в первую очередь эвакуируются тяжелые больные и все зараженные высококонтагиозными заболеваниями и имеющие признаки поражения органов дыхания. Больные в состоянии средней тяжести и больные контагиозными инфекциями с признаками поражения органов пищеварения эвакуируются во вторую очередь, все остальные категории больных — в третью очередь.
Лечение больных легкими формами контагиозных, малоконтагиозных и неконтагиозных инфекций может в зависимости от обстоятельств проводиться в домашних условиях с использованием этиотропной терапии.
Больных высококонтагиозными инфекциями направляют в инфекционные больницы, где развертывают боксированные отделения, работающие в строгом противоэпидемическом режиме. Больных контагиозными инфекциями направляют в инфекционные отделения многопрофильных больниц. При недостатке коек размещение больных малоконтагиозными и неконтагиозными инфекциями осуществляют в терапевтических отделениях, переведенных на режим работы инфекционных отделений.
Часть больных может оказаться нетранспортабельными. Их количество может возрастать при длительной задержке эвакуации в лечебные учреждения. Следует учитывать, что транспортабельность инфекционных больных будет определяться, кроме тяжести состояния, условиями транспортировки (расстояние, продолжительность, вид транспорта, характер дороги при эвакуации автотранспортом, высота полета при эвакуации авиатранспортом и другие факторы).
Инфекционных больных эвакуируют в лечебные учреждения специальным санитарным транспортом. Для этого используют в первую очередь санитарные автомобили больниц, городской неотложной помощи, а также поликлиник. Категорически запрещается эвакуировать инфекционных больных совместно с соматическими больными, а также транспортом общественного пользования. В одной машине можно перевозить только больных с одним и тем же инфекционным заболеванием или с неконтагиозными инфекциями.
Авиатранспортом могут эвакуироваться все инфекционные больные, за исключением находящихся в состоянии резкого психического возбуждения («буйный бред»). Транспорт должен быть оборудован бачками с водой, подкладными суднами, мочеприемниками, ведрами для слива выделений больных, дезинфицирующими растворами.
Тяжелобольных с контагиозными инфекциями должен сопровождать врач или фельдшер, снабженный всем необходимым для оказания неотложной помощи в пути.
Организация приема инфекционных больных в стационар. Прием больных должен проводиться по принципу пропускной системы^ полного разобщения больных с различными инфекционными заболеваниями. Дежурный по контрольно-пропускному пункту лечебного учреждения, проверив медицинские документы и убедившись, что больные прибыли по назначению, докладывает заведующему приемного отделения.
Санитарный автомобиль после разгрузки направляют на площадку для проведения дезинфекции транспорта, где подвергают обеззараживанию силами персонала приемного отделения. О дезинфекции санитарного транспорта делают запись в журнале учета дезинфекционных мероприятий. На путевом листе ставят штамп о проведении обеззараживания.
На этапах оказания специализированной медицинской помощи в условиях поступления инфекционных больных с различной структурой инфекционных болезней первостепенное значение приобретает организация медицинской сортировки больных.
Медицинская сортировка поступающих больных проводится врачом приемного отделения инфекционной больницы, дежурным врачом-инфекционистом; при массовом поступлении к приему больных привлекают врачей профильных инфекционных отделений.
Больных распределяют по установленному в приемном отделении диагнозу или начальным клиническим признакам заболевания. При установлении этиологии заболевания больных распределяют по нозологическому принципу. Прием больных каждого потока (группы больных) проводят раздельно. С этой целью выделяют смотровые с отдельным входом и санитарные пропускники. Размещение помещений должно обеспечивать полную изоляцию между потоками и группами больных.
Больные в тяжелом состоянии и с риском развития тяжелых осложнений, нуждающиеся в неотложной помощи, направляются в отделение (блок, палату) интенсивной терапии и реанимации, где их размещают в зависимости от вида инфекции в отдельных палатах (полубоксах).
Медицинская сортировка больных в лечебных отделениях. На основании поставленного диагноза все поступившие направляются в лечебные отделения для однотипных (по нозологической форме и тяжести состояния) больных.
При наличии диагностического отделения больного в случае сомнительного диагноза задерживают в этом отделении до установления нозологического диагноза (до трех суток), после чего переводят в профильное отделение (палату). При отсутствии диагностического отделения больного помещают в отдельную палату.
Медицинская сортировка инфекционных больных в профильных отделениях проводится таким образом, чтобы вновь поступающие больные не находились в одной палате с выздоравливающими или больными с осложнениями.
Больные в периоде разгара заболевания (и наибольшей эпидемиологической опасности) находятся в отдельных палатах (в одной половине отделения), где им обеспечивают соответствующий уход, режим, однотипный объем диагностических и лечебных мероприятий. Больные, нуждающиеся в интенсивном наблюдении и инфузионно-трансфузионной терапии, размещаются в специальной палате. По мере выздоровления их переводят в палаты для больных в периоде ранней реконвалесценции.
Кормление больных в периоде разгара заболевания должно проводиться в палатах, а реконвалесцентов — в столовой.
Обследование и лечение больных проводят в зависимости от клинических форм и тяжести заболевания.
Принципы организации противоэпидемического режима. Работу лечебных учреждений по приему больных при их массовом поступлении можно разделить на два периода: с момента сигнала о появлении массовой вспышки заболевания до установления этиологического диагноза и после получения результатов микробиологической диагностики.
Б первом периоде при поступлении больных с клиническими признаками высококонтагиозных инфекций необходима организация строгого противоэпидемического режима. В этом случае предусматривается проведение всего комплекса противоэпидемических и защитных мероприятий, необходимых при работе с больными легочной формой чумы, натуральной оспой, опасными геморрагическими лихорадками. Все дезинфекционные мероприятия осуществляют в режиме, разработанном применительно к наиболее устойчивому спорообразующему возбудителю — сибиреязвенной палочке. Медицинскому персоналу проводится экстренная профилактика химиопрепаратами по общей схеме. Медицинский персонал работает в защитной одежде I типа.
Во_втором периоде — при установлении возбудителя высококонтагиозного заболевания — строгий противоэпидемический режим сохраняется. Режим дезинфекции определяется в соответствии с выделенным возбудителем. Медицинский персонал подвергается экстренной профилактике по специальным схемам. Медицинский состав продолжает работать в защитном костюме I типа при подтверждении диагноза натуральной оспы, легочной чумы и септической формы чумы, легочных форм сибирской язвы, сапа и туляремии, геморрагических лихорадок Ласса, Эбола, Марбург, а также при вскрытии трупов лиц, погибших от этих заболеваний. При установлении диагноза бубонной и кожной форм чумы, септической формы сибирской язвы, сапа и вирусных энцефаломиелитов лошадей следует работать в костюмах II—III типов. При обслуживании больных другими инфекциями медицинский персонал использует одежду IV типа. Однако при уходе за тяжелобольными холерой и другими диарейными инфекциями дополнительно надевают перчатки, нарукавники и фартук. При установлении диагнозов бруцеллеза, мелиоидоза, кожной формы сибирской язвы или другой нозологической формы, относящейся к неконтагиозным или малоконтагиозным инфекциям, в лечебных учреждениях объявляется обычный противоэпидемический режим работы.
Правила выписки реконвалесцентов из стационара. Условиям и порядку выписки выздоравливающих из инфекционных стационаров принадлежит важное место в ряду лечебно-профилактических мероприятий.
Основным условием выписки из стационаров является клиническое выздоровление. Однако при ряде инфекций исчезновение клинических проявлений болезни не совпадает с прекращением выделения микроорганизмов во внешнюю среду.
Несовпадение клинического и «микробиологического» выздоровления обусловливает необходимость специальных контрольных обследований. Таким обследованиям подлежат все переболевшие инфекциями, при которых может возникнуть реконвалесцентное бактерионосительство.
Характер, сроки и краткость микробиологических исследований при выписке предусматриваются ныне действующими инструктивно-методическими документами Министерства здравоохранения.
Решение вопросов перевода и выписки больных возлагается на заведующих лечебно-диагностическими подразделениями инфекционной больницы. В выписном эпикризе отражают основные клинические данные, характеризуют особенности течения инфекционного заболевания, результаты лабораторных и инструментальных методов исследования, формулируют развернутый диагноз заболевания, проведенную терапию и исход болезни. В статистической отчетности о деятельности инфекционной больницы отражают число лиц, выписавшихся из стационара.
При необходимости о выписке больного из больницы сообщают в территориальную санэпидстанцию для дальнейшего наблюдения и обследования. В поликлинику направляют выписка из истории болезни с соответствующими рекомендациями.
Все выписывающиеся из инфекционных отделений проходят санитарную обработку: перед выпиской реконвалесцент должен принять ванну или душ, надеть ранее продезинфицированное белье и личную одежду (до переодевания обработанная одежда хранится в индивидуальном мешке).
Дата добавления: 2016-01-29; просмотров: 1211;
