Заболевания слезоотводящего аппарата
Сужение слезной точки– одна из наиболее частых причин упорного слезотечения. Иногда слезную точку с трудом удается отыскать с бинокулярной лупой.
Лечение.Расширить слезную точку можно повторным введением конических зондов. Если это не удается, показано хирургическое вмешательство – увеличение слезной точки путем иссечения небольшого треугольного лоскута из задней стенки начальной части канальца (рисунок 7.4).
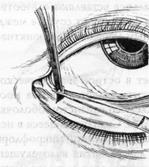
Рис. 7.4 – Активация нижней слезной точки
Выворот слезной точкичасто встречается при хронических блефароконъюнктивитах, рубцовом изменении и старческой атонии века.
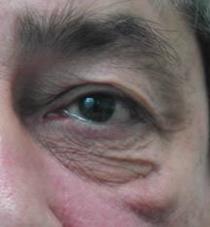
Выворот слезной точки
Слезная точка при этом не погружается в слезное озеро, а обращена кнаружи. Неправильное положение слезной точки наблюдается также при врожденной ее дислокации.
Лечение.При легкой степени неприлегания точки хороший функциональный эффект может быть получен путем иссечения задней стенки начальной части канальца. В тяжелых случаях необходима операция, устраняющая выворот века.
Воспаление слезного канальцавстречается редко и протекает обычно хронически. Больные жалуются на слезотечение, покраснение внутренней половины века, гнойное отделяемое. В области воспаления наблюдаются припухлость, покраснение кожи. Иногда каналец принимает бокаловидную форму, слезный сосочек резко выпячивается.

Воспаление слезного канальца
При надавливании на область канальца из слезной точки выдавливается гнойное отделяемое, нередко с примесью густой кашицеобразной массы.
Этиология.Чаще всего воздействие инородного тела, грибковое заболевание.
Лечение.Консервативное лечение неэффективно. Показаны: расщепление канальца по его задней стенке, удаление содержимого, обработка полости 1% раствором бриллиантового зеленого или метиленового синего, назначение дезинфицирующих капель.
Стриктуры слезных канальцевразвиваются вследствие воспаления слизистой оболочки век и самих канальцев при хронических конъюнктивитах. Локализуются чаще в местах физиологических сужений в начальной или медиальной части канальца, реже происходит облитерация канальцев на всем протяжении. Диагностируют стриктуры осторожным зондированием и промыванием.
Лечение.Небольшие по протяженности стриктуры (1-1,5 мм) можно устранить зондированием с последующим оставлением в просвете канальца на несколько недель бужирующих материалов (шелковая лигатура, кетгут, тонкие полимерные трубочки). При заращении медиальной части канальца восстановить его проходимость удается путем образования анастомоза между сохранившимся просветом канальца и слезным мешком. В случаях полного заращения канальцев вставляют слезоотводящие протезы – тонкие пластмассовые трубочки или формируют соустье между внутренним углом конъюнктивальной полости и слезным мешком (конъюнктиво-дакриоцистостомия).
Воспаление слезного мешка(dacryocystitis) протекает в острой и хронической форме. Причиной развития хронического дакриоцистита является стеноз носослезного протока, приводящий к застою слезы и отделяемого слизистой оболочки слезного мешка. Стенки мешка постепенно растягиваются. Скапливающееся в нем содержимое является благоприятной средой для развития патогенной микрофлоры (стрептококк, пневмококк и др.). Создаются условия для развития вялотекущего воспалительного процесса. Прозрачный слизистый секрет полости слезного мешка становится слизисто-гнойньм.
Больные жалуются на упорное слезотечение, гнойное отделяемое из глаза. При обследовании больного обращают внимание на избыток слезы по краю нижнего века, фасолевидное мягкое выпячивание кожи под внутренней связкой век (рисунок 7.5).

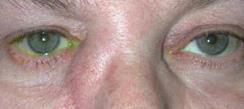
Рис. 7.5 – Хронический дакриоцистит
При надавливании на область слезного мешка из слезных точек обильно вытекает слизистое или слизисто-гнойное содержимое.
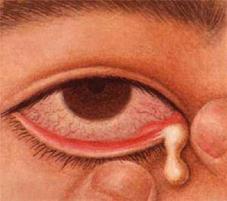
Выделение гноя из слезной точки при дакриоцистите
Нередко слезный мешок настолько сильно растянут и выпячен, что просвечивает через истонченную кожу, имея серовато-синеватый оттенок. Такое состояние обычно называют водянкой слезного мешка (hydrops). Канальцевая проба чаще всего положительная, а слезно-носовая – отрицательная. При промывании жидкость в нос не проходит и струей вытекает вместе с содержимым мешка через свободную точку.
Диагностическое зондирование возможно только в горизонтальном отделе до упора зонда в медиальную стенку слезного мешка, плотно прилегающую к кости. Проведение зонда в носослезный проток противопоказано из-за возможности повреждения стенки слезного мешка и занесения инфекции в окружающие ткани. Хронический дакриоцистит представляет серьезную опасность для глаза, так как нередко является причиной возникновения гнойной язвы роговицы, развивающейся при незначительном повреждении эпителия, например, при случайном попадании в глаз соринки.
Лечениехронического дакриоцистита только хирургическое. Производят дакриоцисториностомию – создание прямого соустья между слезным мешком и полостью носа. Для этого резецируют отгораживающую их слезную кость, продольно рассекают внутреннюю стенку слезного мешка и прилежащую к костному окну слизистую оболочку носа, а затем края отверстий сшивают (рисунок 7.6).
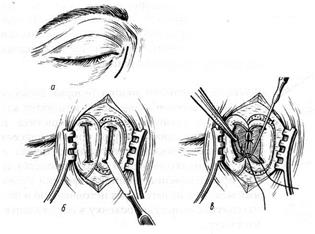
Рис. 7.6 – Этапы дакриоцисториностомии (схема)
а – разрез кожи; б – разрез слизистых оболочек слезного мешка и полости носа; в – наложение швов на слизистые оболочки с помощью иглы Ома.
Широкий анастомоз между слезным мешком и полостью носа устраняет явления дакриоцистита и восстанавливает свободный отток слезы. Возможна эндоназальная дакриоцисториностомия. При наличии гнойной язвы роговицы показания к дакриоцисториностомии становятся неотложными.
Дакриоцистит новорожденных(dacriocystitis neonatorum) представляет собой самостоятельную форму хронического дакриоцистита, развивающегося вследствие атрезии нижнего конца носослезного протока. Во внутриутробном периоде развития в этом месте имеется нежная мембрана, которая открывается лишь к моменту рождения ребенка. Если мембрана не редуцируется, то содержимое слезного мешка, не имея выхода в нижний носовой ход, застаивается, инфицируется, и возникает дакриоцистит. Уже в первые дни и недели жизни ребенка родители замечают обильное слизистое или слизисто-гнойное отделяемое из одного или обоих глаз. В детской консультации такую картину ошибочно принимают за конъюнктивит, в связи с чем назначают дезинфицирующие капли, которые дают лишь кратковременный эффект. Кардинальным признаком дакриоцистита является выделение слизи или гноя из слезных точек при надавливании на область слезного мешка. Если проводилось местное медикаментозное лечение дезинфицирующими каплями, этого симптома может не быть.
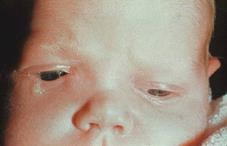
Дакриоцистит новорожденных
Цветные пробы и промывание слезных путей помогают установить диагноз. Иногда дакриоцистит новорожденных осложняется по типу острого флегмонозного воспаления. При этом в области слезного мешка появляется краснота и резко болезненная припухлость. Веки отекают, ребенок ведет себя беспокойно, температура тела повышается. Через несколько дней происходит прорыв гноя через кожу, явления воспаления стихают. Иногда образуются свищи слезного мешка.
Лечениедакриоцистита новорожденных необходимо начинать с массажа слезного мешка, осуществляемого осторожным надавливанием пальцем у внутреннего угла глазной щели по направлению сверху вниз.

Массаж слезного мешка
При этом перепонка, закрывающая носослезный проток, под насильственным давлением, которое оказывает содержимое мешка, может прорваться и проходимость слезоотводящих путей восстанавливается. Рекомендуется обязательное закапывание антисептических капель (20% раствор сульфацил-натрия, растворы антибиотиков). Если в течение 3-5 дней при таком лечении выздоровление не наступает, необходимо попытаться прорвать перепонку промыванием слезных путей антисептическими растворами под давлением. Если и эта процедура безуспешна, то прибегают к зондированию, которое дает положительный эффект почти во всех случаях (рисунок 7.7).
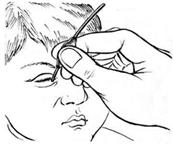
Рис. 7.7 – Зондирование слезоотводящих путей при дакриоцистите у детей
Чтобы не сделать ложного хода, эту деликатную процедуру должен выполнять опытный офтальмолог или эндоназально врач-оториноларинголог.
Флегмона слезного мешка(острый гнойный перидакриоцистит) чаще всего возникает как обострение хронического дакриоцистита и представляет собой бурно развивающееся флегмонозное воспаление слезного мешка и окружающих его тканей. В основе процесса лежит проникновение гнойной инфекции в слезный мешок, а из него через истонченную и воспаленную слизистую оболочку в окружающую клетчатку.
В области слезного мешка появляются гиперемия, отек и резкая болезненность. Отек распространяется на веки, прилежащие участки носа и щеки. Вследствие резкого отека век глазная щель закрыта (рисунок 7.8).
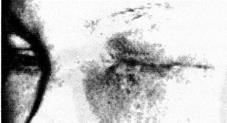
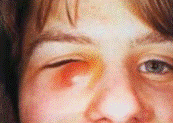
Рис. 7.8 – Флегмона слезного мешка
Флегмона слезного мешка сопровождается повышением температуры тела, головной болью, общим недомоганием. Через несколько дней инфильтрат размягчается, в центре формируется абсцесс, с последующим прорывом наружу.
Лечение.В разгар воспаления назначают общее лечение с применением антибактериальных средств. Местно рекомендуются: сухое тепло в разных видах, УВЧ-терапия, кварцевое облучение. Своевременно начатое лечение предупреждает самопроизвольное вскрытие флегмоны. При сформировавшемся флюктуирующем абсцессе производят его вскрытие с дренированием и промыванием гнойной полости антибиотиками. После стихания острых явлений выполняют дакриоцисториностомию.
Дата добавления: 2015-09-07; просмотров: 1485;
