Объем затемнения, как правило, меньше объема доли или сегмента.
С течением времени соответственно степени спадения легочной ткани, тень постепенно уменьшается, порою теряя треугольную форму.
Опухоль главного бронха приводит к полному или почти полному затемнению всего легкого. При долевом или сегментарном ателектазе затемнение по расположению всегда (рис. 11.6 и 11.8), а по форме часто, соответствует доле или сегменту легкого. Чем дольше существует ателектаз, тем меньше его величина. Поэтому ателектаз, прогрессирующий в течение длительного времени, вместо треугольной тени приобретает вид узкой полосы затемнения.
Участки легкого, расположенные рядом с зоной ателектаза, компенсаторно расширяются. Это проявляется повышением прозрачности и обеднением легочного рисунка (рис. 11.6).
Средостение, диафрагма и элементы корня легкого смещаются в сторону поражения. Признаком смещения средостения влево является то, что правый контур сердца, в норме расположенный на 1,5-2 см вправо от позвоночника, смещается в левую сторону, обнажая края позвонков. Вывод о смещении средостения вправо делают, если расстояние между левой границей срединной тени (верхушка сердца) и левой среднеключичной линией превышает 1,5-2 см.
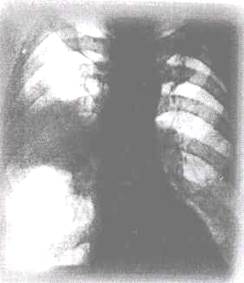
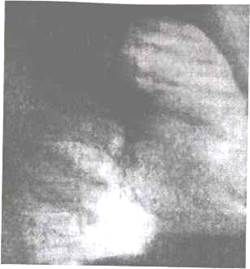
Рис. 11.5. Прямая рентгенограмма. Ателектаз переднего сегмента верхней доли правого легкого. Центральный рак. Тень опухоли на фоне ателектаза неразличима.
Рис. 11.6. Боковая рентгенограмма. Ателектаз заднего сегмента верхней доли правого легкого. Повышена прозрачность переднего и верхушечного сегментов. Центральный рак. Тень опухоли на фоне ателектаза не видна
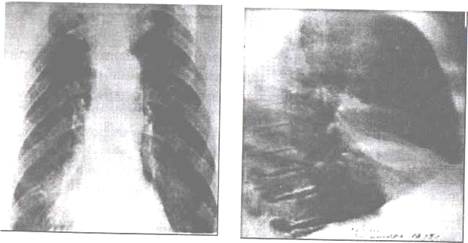
Рис. 11.7. Прямая рентгенограмма. В нижнем легочном поле правого легкого неоднородное затемнение неправильной формы.
Рис. 11.8. Боковая рентгенограмма того же больного. Тень треугольной формы с четкими контурами наслаивается на тень сердца. Ателектаз. Междолевая плевра смещена вниз. Центральный рак среднедолевого бронха.
При ателектазе верхних отделов легкого в сторону поражения может отклоняться только верхняя часть срединной тени. О ее смещении судят по расположению относительно позвоночника.
При длительном существовании ателектаза смещение средостения в больную сторону сохраняется постоянно. В свежих случаях его обнаруживают только при дыхании: при форсированном вдохе средостение смещается в сторону поражения, при форсированном выдохе - в здоровую сторону (симптом Гольцкнехта-Якобсона).
Бронхостеноз.Ателектаз развивается при значительном сужении бронха. Ему предшествуют фазы частичного и клапанного бронхостеноза, которые иногда удается обнаружить при рентгенологическом исследовании.
Вначале возникает фаза "частичного" бронхостеноза, которая проявляется гиповентиляцией дистального участка легкого.
Ее сменяет фаза "клапанного" бронхостеноза, при которой на снимках видна локальная эмфизема.
Обе фазы кратковременны. Поэтому распознавание бронхостеноза затруднительно, зависит от внимания и квалификации рентгенолога.
• При частичном бронхостенозе в дистальные отделы легкого воздух поступает медленнее и в меньшем количестве, чем через здоровые бронхи. В результате в легком появляется участок пониженной прозрачности, особенно заметный в начале вдоха. Он представляет собой затемнение, совпадающее с границами сегмента или доли, в которых за счет венозного и лимфатического застоя усилен легочный рисунок и видны полосовидные и очаговые тени.
• Клапанный бронхостеноз возникает при почти полной обтурации бронха опухолью. При этом во время вдоха воздух за счет активного расширения грудной клетки через узкий просвет бронха в легкое поступает, тогда как во время пассивного выдоха он не может выйти наружу. В результате при закупорке главного бронха повышается воздушность всего легкого, а при стенозе долевого и сегментарного бронхов - его части. Такое состояние называют вентильной эмфиземой. На рентгенограмме она имеет вид зоны повышенной прозрачности с бедным легочным рисунком. Ее легче обнаружить на снимках, сделанных в фазе выдоха.
Характеристика тени опухоли.Вид самого новообразования на рентгенограмме зависит от его расположения и формы роста.
• Перибронхиальный узловой ракимеет вид тени в прикорневой зоне. Она характеризуется однородной структурой и неровными контурами, иногда от нее в разные стороны отходят тяжи и полоски, обусловленные раковым лимфангоитом и прорастанием опухоли в легочную ткань (рис. 11.9). В корне легкого на стороне поражения могут быть обнаружены округлые тени увеличенных лимфатических узлов.
• Периферический рак представляет собой круглую тень. Термином «круглая тень» обозначают затемнение в виде круга или овала более 1-1,5 см в диаметре. Размер тени может достигать 10 см (рис. 11.10-11.11). Она имеет резкие очертания и при малых размерах - ровные, а при больших - бугристые контуры. Легочная ткань, окружающая опухоль, не изменена, но иногда видна «дорожка» к корню легкого в виде извилистых полосок, обусловленная распространением раковых клеток по лимфатическим сосудам.
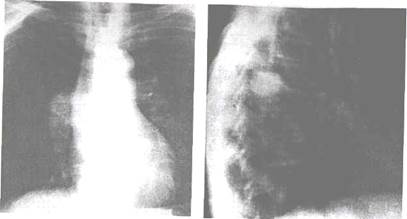
Рис. 11.9. Прямая рентгенограмма. Узел в корне правого легкого с неоднородной структурой. Перибронхиальный узловой рак.
Рис. 11.10. Боковая рентгенограмма. Круглая тень в правом легком. Периферический рак.
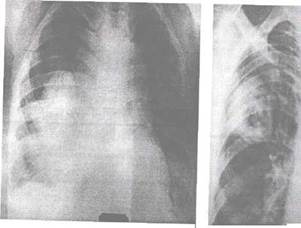

Рис. 11.11. Прямая рентгенограмма. Больших размеров бугристая опухоль нижней доли правого легкого. Периферический рак.
Рис. 11.12. Прямая рентгенограмма. В правом легком большая круглая полостная тень с толстыми неровными стенками. Полостная форма рака.
На ранней стадии периферический рак легкого имеет вид очагового образования до 1,0 см в диаметре. Тень его неинтенсивна, очертания ровные но контуры расплывчаты, размер постепенно, но медленно увеличивается.
• Запомните обязательно!
Темп увеличения круглой тени - важный диагностический критерий, но наблюдение в динамике недопустимо!
Установлено, что время удвоения объема опухоли при раке легкого составляет в среднем 120 дней. Следовательно, тень в 1,5 см через 4 мес достигнет 1,8 см. Столь незначительное увеличение уловить невозможно.
Это может привести к ошибочному заключению об отсутствии рака, тем более что круглые тени наблюдаются при воспалительных, паразитарных и других заболеваниях легких.
Круглую тень дают метастазы в легкие злокачественных опухолей из других органов. С целью исключения метастазов больной с круглой тенью в легком нуждается в исследовании желудочно-кишечного тракта, мочеполовой и костно-мышечной системы.
• Округлая полостная тень с массивной неравномерной по толщине стенкой и бугристым контуром наблюдается при периферическом раке с распадом, прорастающем в крупный бронх (рис. 11.12). Тень одиночна, в окружности ее нет очаговых образований, иногда наблюдается «дорожка» к корню легкого и увеличение лимфатических узлов.
• Запомните обязательно!
Периферический рак с распадом отличается от абсцесса толстой стенкой, бугристыми контурами и отсутствием очаговых и инфильтративных изменений в окружности, от кисты - неровной толстой стенкой.
Томография.Метод позволяет выяснить состояние крупных бронхов и лимфатических узлов, обнаружить тень опухоли и участки распада.
Томографию в прямой проекции производят на глубине бифуркации трахеи, что соответствует расстоянию в 9-12 см от спины. Выполняют 2-3 томограммы на расстоянии 0,5 см одна от другой. На снимках четко видны главные, верхнедолевые и начальные части нижнедолевых бронхов. Сегментарные бронхи можно увидеть, используя специальные укладки больного.
Неизмененные бронхи на томограммах имеют вид трубок повышенной прозрачности с ровными контурами.
При эндобронхиальном раке видна культя или резкое сужение просвета бронха (рис. 11.13).
Перибронхиальные опухоли характеризуются неравномерным сужением просвета, неровностью контура бронха и тенью опухолевого узла в его окружности.
Периферический рак имеет вид неоднородной очаговой тени, чаще с бугристыми, но четкими контурами. По периферии наблюдается зубчатость из-за инфильтративного роста опухоли, а в окружающей ткани могут быть видны необычные мелкие линейные тени и деформированный легочный рисунок.
• Бронхография- рентгенологическое исследование с введением в бронхиальное дерево контрастного вещества. Бронхографию используют редко, при поражении сегментарных и субсегментарных бронхов, при которых томографическое исследование менее эффективно.
Для бронхографической картины рака легкого наиболее характерны:
культя бронха (рис.11.14),
сужение или деформация просвета бронха с неровными контурами.
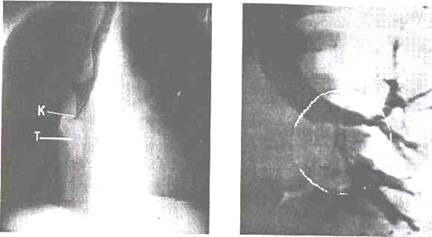
Рис. 11.13. Томограмма в прямой проекции. Трахея деформирована. Культя промежуточного бронха (К). В окружности тень опухоли (Т).
Рис. 11.14. Бронхограмма. Левый нижнедолевой бронх сужен, деформирован. Опухоль распространяется на главный бронх.
• Компьютерная томография (КТ)находит широкое применение. Метод дает четкое контрастное изображение бронхов, сосудов и лимфатических узлов. Позволяет вычислить относительную плотность образования, определить размеры и уровень расположения опухоли, является стандартным исследованием для определения стадии заболевания.
При периферическом раке КТ позволяет детально изучить контуры, структуру, что особенно важно у больных с круглыми тенями небольших размеров. Метод позволяет выявить прорастание опухолью грудной стенки, обнаружить даже незначительный выпот в плевральной полости. Является весьма информативным способом для оценки размеров лимфатических узлов средостения и суждения о поражении их метастазами.
Для справки
Лимфатические узлы диаметром до 10 мм обычно не поражены метастазами. Узлы диаметром более 20 мм чаще всего являются пораженными, от 10 до 20 мм - подозрительны на наличие метастазов.
• Бронхоскопия.Бронхоскопию предпочитают производить под местной анестезией, используя фибробронхоскоп. При осмотре неизмененного бронхиального дерева видны кольца трахеи и крупных бронхов, покрытые слизистой оболочкой бело-розового цвета. Устья бронхов имеют вид округлых или щелевидных отверстий. Изменяя положение тубуса бронхоскопа, удается осмотреть главные, долевые, сегментарные и более мелкие бронхи.
Рак легкого при осмотре через бронхоскоп имеет вид
плотного бугристого образования, беловатого цвета, легко кровоточащего, выступающего в просвет бронха;
концентрического сужения, инфильтрации стенки или устья бронха с шероховатой поверхностью, иногда с некротическим или гнойным налетом;
разрастания бесформенной белесоватой ткани.
Пораженный бронх обычно сужен, деформирован, стенки его ригидны, слизистая разрыхлена, легко кровоточит.
• Запомните обязательно!
При бронхоскопии обязательно должна быть выполнена биопсия патологически измененных участков!
Биопсию производят из 3-4 участков щипцами, входящими в бронхоскопический набор. Можно сделать соскоб щеткой, получить мазки-отпечатки с помощью ватного тупфера, сделать смывы со слизистой бронхов. Для этого в бронх вводят катетер и аспирируют содержимое электроотсосом в специальную ловушку с 5-10 мл стерильного изотонического раствора.
Получить материал для микроскопического исследования при перибронхиальной форме опухоли сложнее. В таких случаях специальной иглой через бронхоскоп пунктируют стенку бронха в подозрительном участке.
• Трансторакальная пункция и катетеризация бронхов.
При периферическом раке производят трансторакальную пункцию. Выбор места пункции и наблюдение за продвижением иглы осуществляют под рентгенологическим контролем. При опухолях, расположенных в прикорневой зоне вблизи крупных сосудов, пункция опасна. В таких случаях применяют катетеризацию бронха. Для этого под рентгенологическим контролем в соответствующий мелкий бронх через бронхоскоп проводят специальный рентгеноконтрастный катетер с металлической струной - скарификатором. После того как катетер достигнет опухоли, вращательными движениями струны скарифицируют образование, струну извлекают, а через катетер аспирируют содержимое для цитологического исследования.
• Магнитно-резонансная томография (МРТ).Характеризуется теми же возможностями, что и КТ, но исследование затруднено из-за дыхательных движений грудной клетки. Позволяет получить изображение бронхов в любой плоскости, установить границу распространения опухоли по крупным бронхам в проксимальном направлении, выявляет поражение лимфатических узлов и прорастание крупных сосудов. Применяется для решения вопроса об операбельности больных.
• Ангиопульмонографиялегких иногда применяется для изучения сосудистого русла. Под местной анестезией обнажают медиальную подкожную вену на внутренней поверхности нижней трети плеча. В вену вводят рентгеноконтрастный зонд и под рентгенологическим контролем проводят его до устья верхней полой вены. После этого вводят 50-60 мл водорастворимого рентгеноконтрастного вещества и делают серию снимков с интервалом в 2 сек.
При раке видна деформация, сужение или обрыв сосудов, уменьшение васкуляризации или наличие бессосудистого участка в легких. Аналогичная картина бывает и при других заболеваниях легких, в связи с этим ангиопульмонография используется редко.
• Изотопное сканирование.Радиоизотопное сканирование применяется для изучения кровотока в легких. Широкого распространения не получило. Исследование проводят с макроагрегатами альбумина сыворотки крови человека, меченного радиоактивным технецием или йодом. Взвесь вводят внутривенно. Препарат попадает в легкие, где задерживается в капиллярах, вызывая их временную эмболию. В течение последующих нескольких часов макроагрегаты распадаются, и эмболия капилляров ликвидируется.
Сканирование легких производят через 1-2 часа после введения препарата. Соответственно расположению опухоли или другого патологического очага, сдавливающего кровеносные сосуды и нарушающего капиллярный кровоток, на сканограмме видна зона отсутствия или частичного снижения накопления изотопа. Разрешающая способность метода невысока, изменения в легких удается обнаружить при опухолях диаметром более 4 см.
• Распознавание метастазов в лимфатические узлы средостения.
Для выбора метода лечения имеет значение обнаружение метастазов в лимфатические узлы. С этой целью, кроме КТ и МРТ, в стационаре иногда применяют медиастиноскопию и переднюю медиастинотомию.
Пневмомедиастинография в настоящее время не используется.
• Медиастиноскопия - прямой осмотр переднего средостения. Эта небольшая операция производится под эндотрахеальным наркозом. Больной лежит на спине с валиком под плечами и запрокинутой назад головой. Ниже перешейка щитовидной железы производят поперечный разрез кожи длиной 4-5 см. Фасции шеи рассекают строго по средней линии. Тупым путем разделяют листок претрахеальной фасции и, продвигая указательный палец по поверхности трахеи, проделывают туннель, в который вводят специальный прибор - медиастиноскоп. При отсутствии последнего с успехом применяют обычный ларингоскоп. При обнаружении увеличенных лимфатических узлов берут материал для морфологического исследования.
• Передняя медиастинотомия.
Метод заключается в иссечении небольшого участка реберного хряща 2-го ребра и ревизии через образовавшееся отверстие переднего средостения. Увеличенные лимфатические узлы направляют на гистологическое исследование. По сравнению с медиастиноскопией, метод дает возможность лучшего обзора средостения на стороне поражения, но ревизия противоположной стороны затруднительна.
• Распознавание метастазов в другие органы.
Для обнаружения метастазов используют ультразвуковое сканирование печени, органов забрюшинного пространства и надключичных областей. При плеврите показана торакоскопия с цитологическим исследованием пунктата и биопсией подозрительных участков плевры.
Дата добавления: 2015-10-21; просмотров: 2692;
