Лекция 25 Детские и вирусные инфекции.
В настоящей лекции будет рассмотрено 5 заболеваний:
– Скарлатина.
– Дифтерия.
– Менингококковая инфекция.
– Корь.
– Грипп.
1. СКАРЛАТИНА.
Scarlatinum – ярко-красный.
Скарлатина - это острое циклическое инфекционное заболевание, вызываемое особыми видами стрептокков, способных выделять эритрогенный экзотоксин.
Основные проявления болезни:
– Ангина;
– Интоксикация;
– Сыпь;
– наклонность к гнойным осложнениям.
Патогенез. З компонента:
– Токсический.
– Аллергический.
– Вторичное инфицирование.
Токсический. Обусловлен действием стрептококкового экзотоксина. Проявления интоксикации - нарушение деятельности центральной и периферической нервной системы. Длительность – 7 дней.
Аллергический. Подключается через 2-3 недели от начала заболевания.
Клинические проявления:
– волнообразность температурной реакции;
– тахикардия и гипотония;
– синовииты, нефриты, лимфодениты.
Иммунологические проявления:
– повреждение иммунных барьеров;
– снижение функции иммунных механизмов;
– развитие вторичного иммуннодефицита.
Вторичное инфицирование. Это следствие снижения иммунитета под воздействием интоксикации и аллергии.
Входными воротами для скарлатинозного стрептококка являются обычно зев и глотка. Иногда – другие локализации.
Эпидемиология. Скарлатина имеет более широкое распространение в зонах умеренного холода, повышенной влажности. Эпидемии носят волнообразный характер и наступают через каждые 5- 7 лет по мере ослабления иммунитета у детей.
Возраст больных скарлатиной – дети от 3 до 10 лет.
Способствующие факторы:
– состояние ребенка, в частности экссудативный диатез;
– хронические заболевания носоглотки.
Пути инфицирования:
– воздушно-капельный;
– прямой контакт.
Источники инфицирования - больные дети и бациллоносители.
Первоначальные проявления болезни. Триада признаков:
– ангина;
– сыпь;
– интоксикация.
Классификация. Варианты:
– Типичный.
– Атипичные.
1. Типичный. Характерна триада признаков - ангина, сыпь, интоксикация.
2. Атипичные. Виды:
– без сыпи;
– без ангины;
– гипертоксический;
– экстрабукальный.
Формы течения типичной скарлатины.
– Легкая.
– Средне-тяжелая.
– Тяжелая.
1. Легкая форма скарлатины. Проявления:
– длительность 5-7 дней;
– слабая интоксикация;
– катаральная ангина;
– типичная сыпь;
– патоморфологические проявления первичного скарлатинозного комплекса умеренно выражены.
2. Средне-тяжелая форма. Проявления:
– длительность 10 дней;
– значительная интоксикация (рвота, бред, возбуждение);
– типичная сыпь;
– классическая патоморфология.
Патоморфология.
Все компоненты первичного скарлатинозного комплекса (первичный аффект, лимфангит, лимфаденит) хорошо выражены.
1) Перфичный аффект. Локализация - миндалины, зев, глотка.
Динамика воспалительного процесса:
– через 19 часов от начала заболевания развивается гиперемия, экссудация, слущивание эпителия в криптах;
– затем следуют некроз и мощная лейкоцитарная инфильтрация в области первичного аффекта (гнойно-некротическое воспаление) и серозно-фибринозное воспаления,а также отек окружающей клетчатки.
2) Лимфангит. В первые часы болезни воспалительный процесс из первичного очага переходит на лимфатические и кровеносные сосуды и затем достигает близлежащих лимфатических узлов шеи и подчелюстной областей.
3) Лимфаденит. Проявления – отек, некроз, инфильтрация клетками воспалительного ряда, гиперплазия лимфоидной ткани и увеличение лимфатических узлов.
Сыпь. Макроскопически это темнокрасные точки.
Гистологически в области сыпи отмечаются:
– картина серозного воспаления;
– отек, гиперемия, пузырьки жидкости между клетками эпидермиса;
– ороговение, листовидное шелушение.
Сыпь в классическом варианте скарлатины очень обильна и определяется повсеместно.
Она вначале появляется на шее и затем последовательно распространяется на грудь, живот, конечности, покрывая тело как бы своеобразной рубашкой.
Разновидности сыпи:
– темно-красные полосы в местах повышенного увлажнения;
– милиарная - мелкий пузырек с серозным содержимым;
– шагреневая кожа – большие темногкрасные сморщенные участки;
– крупноточечная и пятнистая.
Редко при неблагопрятных обстоятельствах в области сыпи развиваютя глубокие некротические язвы, кровоизлияния, трещины, на месте которых после заживления остаются рубцы.
3. Тяжелые формы скарлатины. Варианты:
– Токсический.
– Септический.
1) Токсический вариант.
Преобладают явления интоксикации с очень тяжелой клиникой - бред, бессознательное состояние , возбуждение.
Другие компоненты болезни проявляют себя в меньшей степени.
Сыпь относительно немногочисленна.
Ангина имеет характер серозного или серозно-геморрагического воспаления.
Лимфатические узлы шеи увеличены только за счет серозного воспаления, отека и гиперплазии.
Отсутствуют характерные для классической скарлатины гнойно-некротическоие процессы.
В отдаленных лимфатических узлах, вилочковой железе, селезенке определяются некроз лимфоцитов, гиперплазия клеток ретикуло-эндотелиальной системы, бластная трасформация лимфоцитов.
Под воздействием тяжелой интоксикации развиваются процессы:
– некроза и дистрофии в печени, миокарде, нервных узлах шеи, блуждающем нерве, клетках симпатических ганглиев;
– нарушение микроциркуляции и дистрофия в центральной нервной системе, желудочно-кишечном тракте, эндокринных органах.
2) Септическая форма.
Проявляется преобладанием гнойно-некротических процессов.
Миндалины. Макроскопическая картина:
– значительное увеличение в размерах;
– глубокий некроз;
– мутно-серая шероховатая поверхность;
– кашицеобразные массы.
Микроскопическая картина: некроз и нейтрофильная инфильтрация.
Лимфатические узлы - шеи, околоушные, средостения:
– резко выраженное увеличение;
– гнойно-некротическое воспаление;
– гиперплазия лимфоидной ткани.
Аналагичные изменения определяются в отдаленных лимфатических узлах – забрюшинных, парааортальных.
Селезенка увеличена в 2- 5 раз, в ней отмечаются гиперплазия пульпы и периферических зон фолликулов.
В печени, почках, миокарде, эндокринных органах развиваются белковая и жировая дистрофия и межуточное воспаление.
На коже, слизистой желудочно-кишечного тракта , на плевре, в легких определяются геморрагические высыпания и эозинофильная инфильтрация межуточной ткани.
Динамика гнойно-некротического процесса в области первичного аффекта характеризуется последовательным поражением миндалин, мягкого неба, носоглотки, гортани, пищевода, желудка, мягких тканей шеи.
Последствия:
– перфорация мягкого неба;
– обнажение подязычной кости, твердого неба;
– разъедание артерий и вен шеи с массивным кровотечением;
– некроз пищевода;
– фибринозно-язвенный гастрит;
– абсцессы и флегмона шеи;
– гнойные метастазы в головной мозг, почки, печень, легкие, кости;
– гнойный отит.
Развиваются также нодозный артериит и инфаркты в почках, головном мозге, нижних конечностях.
Осложнения при скарлатине бывают ранними и поздними.
Ранние осложнения обусловлены гнойно-некротическими поражениями регионарных областей и отдаленных органов. Они развиваются в ходе болезни обычно при средне-тяжелой форме и септическом варианте тяжелой формы скарлатины.
Поздние осложнения проявляются через 3-4 недели после окончания болезни при любой форме скарлатины и они обусловленны аллергией и носят характер иммунного воспаления. Проявления поздних осложнений:
– острый гломерулонефрит;
– миокардит и эндокардит;
– артерииты разных локализций;
– психические расстойства;
– инициация ревматизма.
Патоморфоз.
Особенности проявлений современной скарлатины:
– учащение рецидивов;
– преобладание легких форм болезни.
Причины:
– мощная антибактериальная терапия;
– усиление пассивной иммунизации.
2. ДИФТЕРИЯ.
Острое инфекционное заболевание.
Проявления:
– интоксикация;
– фибринозное воспаление зева, глотки, гортани.
Возбудитель. Палочка. Каринобактерия длиной 3мкм, шириной 0,5 мкм. Выделяет экзотоксин.
Известны 3 типа палочек:
– gravis;
– mitis;
– intermedius.
Первый тип вызывает тяжелые, второй - легкие, третий – промежуточные формы болезни.
Эпидемиология. Дифтерия является антропонозной инфекцией и передается от человека к человеку. Очень опасно бацилоносительство.
Пути инфицирования:
– воздушно-капельный;
– алиментарный;
– через зараженные предметы.
Периодичность эпидемий - около 8 лет.
Возраст - чаще детский и подростковый (от 1 до 15 лет), но болеют и взрослые люди.
Патогенез. Главным фактором повреждения является дифтеретический экзотоксин.
Он вызывает:
– снижении функции дыхательных ферментов;
– увеличение серотонина;
– разрушение катехоламинов и нарушение микроциркуляции.
В итоге развивается некроз и фибринозное воспаление.
А при попадании токсина в кровь, органы и ткани развиваются дистрофические и некробиотические процессы в сердечно-сосудистой, нервной и адреналовой системой, вследствие чего наступает гиподинамия.
Патоморфология.
– Местные изменения.
– Общие изменения.
Местные изменения. Локализации:
– легкие формы: зев, миндалины;
– тяжелые формы + глотка, пишевод, язык, десна;
– очень тяжелые формы + нос, гортань, трахея бронхи;
необычные локализации: верхняя губа, коньюктива, слуховой проход, половые органы.
Характер воспаления:
– легкие формы: катаральное воспаление;
– тяжелые формы: фибринозно-некротическое воспаление.
Вокруг основного очага фибринозно-некротического воспаления развивается геморрагический отек . Он переходит от миндалин на окружающие мягкие ткани полости рта и доходит до клеткчатки шеи.Затем распространяется в область переднего и заднего средостений и сердца. В тяжелых случаях он настольно значителен, что создается феномен исчезновения шеи.
Одновременно отмечается увеличение регионарных лимфатических узлов за счет отека, воспаления, гиперплазии. В них также отмечаются очаги некроза и кровоизлияний.
Общие изменения.
Органы дыхания. Проявления:
– фибринозное воспаление трахеи и бронхов;
– заполнение просвета дыхательных путей фибрином и слизью, что может быть причиной крупа (асфиксии);
– вторичное инфицирование и развитие тяжелой пневмонии.
Надпочечники. Проявления:
– увеличение в размерах;
– отек, полнокровие;
– кровоизлияние и некроз.
Нервная система. Проявления:
– отек, полнокровие, распад в ганлиях;
– некроз языкоглоточного, диафрагмального, блуждающего нервов.
Сердечно-сосудистая система. Проявления:
– повреждение нервных элементов;
– дистрофия и некроз кардиомиоцитов;
– паренхиматозный миокардит с последующим развитием диффузного кардиосклероза;
– тромбы в межтрабекулярных пространствах;
– нарушение микроциркуляции;
– тромбозы в венах мягких мозговых оболочек, в безымянной вене;
– тромбоэмболии в различные органы.
Желудочно-кишечный тракт. Проявления: гастриты, энтериты, колиты.
Печень – очаговый некроз, дистрофия гепатоцитов.
Исходы:
– Ранняя смерть. Первые два дня болезни. Причина: паралич сердца.
– Поздняя смерть. Через 3 месяца. Причины: некроз вагуса, миокардиосклероз.
Осложнения:
– Истинный круп - асфиксия вследствие непроходимости воздухоносных путей из-за скопления фибрина, слизи, спазма гладкой мускулатуры.
– Паренхиматозный миокардит.
– Полиневриты.
– Некроз надпочечника.
– Некротический нефроз (острая почечная недостаточность).
3. МЕНИНГОКОККОВАЯ ИНФЕКЦИЯ.
Этиология - бобовидные диплококки.
Входные ворота - носоглотка, гортань, зев.
Способствующие факторы - охлаждение, психотравма, острые респираторные вирусные инфекции.
Возраст - дети и взрослые.
Клинико-морфологические формы:
– Локализованные.
– Генерализованные.
Локализованные формы:
1. Бессимптомное носительство.
2. Острый назофарингит.
Генерализованные формы:
1. Молниеносная менингококциемия.
2. Типичная менингококциемия.
3. Менингит и менингоэнцефалит без менингококциемии.
4. Редкие формы:
– хроническая менингококциемия;
– эндокардит;
– артрит-полиартрит.
1. Молниеносная менингококциемия. Проявления:
– эндотоксиновый шок;
– сыпь;
– серозный менингит;
– иммуннокомплексный тромбоваскулит в головном мозге, почках, селезенке;
– гиперплазия лимфатических узлов и вилочковой железы;
– некроз надпочечников и острая надпочечниковая недостаточность (синдром Уотерхауса-Фридериксена);
– острая почечная недостаточность.
Течение - быстрое. Смерть наступает в первые двое суток болезни.
Причины смерти:
– недостаточность надпочечников – 70%;
– отек мозга – 22%;
– сердечная и почечная недостаточность –8%.
2. Типичная менингококциемия.
Проявления:
– сыпь на коже;
– фибринозно-гнойный менингит;
– серозно-гнойный миокардит;
– пневмония, дистрофия гепатоцитов.
Течение болезни: 2- 7 дней.
Причины смерти:
– менингоэнцефалит;
– миокардит;
– пневмония.
3. Менингит и менингоэнцефалит без менингококциемии.
Проявления:
– гнойный менингит (отмечается всегда);
– гнойный менингит + энцефалит (отмечаются в 62%);
– гнойный менингит + эпендимит (отмечаются в 72%).
Динамика воспалительного процесса:
– Первые сутки – серозное воспаление.
– 2-3 сутки – гнойное воспаление.
– 5-6 сутки – фибринозно-гнойное воспаление.
Исход:
– рассасывание и полное восстановление;
– организация экссудата, облитерация ликворных каналов,гидроцефалия.
Причины смерти. Варианты:
– острый – менингоэнцефалит;
– хронический – церебральная кахексия.
4. КОРЬ.
Это острое инфекционное заболевание детского возраста.
Проявления:
– высокая температура, катар верхних дыхательных путей;
– пятнисто-папулезная сыпь;
– снижение реактивности и иммунитета;
– опасность вторичного бактериального инфицирования.
Этиология - вирус, споосбный вызывать трансформацию обычных эпителиальных и мезенхимальных клеток в гигантские клетки.
Эпидемиология. Источник- больной человек. Заразительность с первого дня продрома до появления сыпи. Путь заражения - воздушно-капельный. Способствуют распространению кори плохие материально-бытовые условия. Сезонность: ноябрь - декабрь; май – июнь. Иммунитет – стойкий. Но возможны и рецидивы болезни.
Инкубационный период. Длительность –5- 7 дней.
Входные ворота - верхние дыхательные пути.
Патогенез. Этапы:
– дистрофия эпителия верхних дыхательных путей и виремия;
– инфильтрация лимфатических узлов и иммунная перестройка;
– повторная длительная виремия и появление высыпаний (энантем);
– исчезновение высыпаний.
Длительность болезни – до 3 недель.
Главное - вирус отрицательно воздействует на барьерные функции эпителия, фагоцитоз, что снижает иммунитет и ведет к вторичному инфицированию – стафилококками, стрепотококками и другими микробами, в том числе и туберкулезной палочкой.
Клиническое течение - по степени тяжести весьма разнообразное. При средне-тяжелом варианте для болезни характерно:
– инкубационный период - 8 – 11 дней;
– продром – 3-4 дня;
– период высыпаний - первые дни болезни;
– период пигментации- 3я неделя болезни.
Длительность болезни- 3 недели.
Патоморфология.
Местные изменения. Катаральное воспадение зева, трахеи, бронхов, коньюкьтивы. Проявления: полнокровие, скопления слизи, насморк, кашель, слезотечение.
При тяжелом течении воспаление может иметь фибринозно-некротический характер. Развиваются коревой некроз слизистой трахеи бронхов, а также коревая бронхопневмония.
Для кори характерны высыпания на коже (экзантемы) и слизистых (энантемы).
Экзантема – это крупно-пятнистая папулезная сыпь с локализацией на шее, туловище, конечностях. Гистологически в зоне высыпания отмечается серозное воспаление, дистрофия и некроз эпителия.
Энантемы - это высыпания на слизистой щек соотвественно малым нижним коренным зубам. Они воникают рано. Это важный диагностический признак. Микроскопически в области энантем отмечается картина серозного воспаления.
Патоморфология.
Органы дыхания. Бронхи. Проявления:
– в легких случаях - серозный бронхит, реже гранулематозный бронхит;
– в тяжелых случаях - панбронхит: воспаление всех слоев стенки бронхов, некроз эластических волокон, мышечной оболочки с последующим разрастанием фиброзной ткани, образованием полипов и облитерацией просвета бронхов.
Легочная паренхима. Проявления:
– катаральная бронхопневмония;
– интерстициальная пневмония;
– некротические изменения вплоть до развития гангрены легких;
– гнойное воспаление с образованием абсцессов;
– наличие гигантских клеток в экссудате;
– плеврит.
То есть патоморфологические изменения в легких отличаются большим разнообразием - от легких по типу серозного катарального воспаления до очень тежелых форм воспаления с последующими осложнениями в виде абсцессов и гангрены. Очень характерна для кори метапалазия эпителия, гигантоклеточная реакция.
Центральная нервная система. Прявления: нарушения микроциркуляции и энцефалиты.
Желудочно-кишечный тракт: ангина, фарингит, флегмоны и абсцессы в области шеи, колиты.
Отмечаются также – лимфадениты в регионарных областях, катаральный или гнойный отит, пиодермия, гнойный блефорит.
– неосложненный;
– осложненный.
Осложнения. Виды:
1. Панбронхит, бронхопневмония.
2. Гнойные местные процессы с переходом гнойного воспаления на близлежащие органы и гнойным метастазированием в отдаленные органы.
3. Нома (водяной рак) - гангрена щеки.
5. ГРИПП.
Острая вирусная инфекция. Характеризуется широким распространением во всем мире и определённой сезонностью
Путь заражения - воздушнокапельный.
Патогенез. Факторы:
– размножение вируса в эпителии верхних дыхательных путей;
– виремия и общетоксическое действие;
– нарушение микроциркуляции- отек, диапедез эритроцитов, стаз, полнокровие;
– снижение иммунитета;
– активизация аутоинфекции и осложнения.
Клинико-морфологические формы болезни:
– Легкая.
– Средняя.
– Тяжелая.
Патоморфология.
1. Легкая форма. Воспалительный процесс локализуется в пределах верхних дыхательных путей. Отмечаются ангина, ринит, ларингит. Слизистая отечно-набухшая, красная. Микроскопические изменения проявляются в виде умеренно выраженной дистрофии и некроза поверхностных слоев слизистой и серозном катаре верхних дыхательных путей. При выздоровлении наступает полное восстановление.
2. Средне-тяжелая форма. Воспалительный процесс с верхних дыхательных путей переходит на легкие и развивается бронхопневмония. Определяются многочисленные вирусные включения, дистрофия, отек, ателектазы, повреждение сурфактанта и гликокаликса, а также интоксикация с дистрофией миокарда и возможным развитием острой сердечно-сосудистой недостаточности.
3. Тяжелая форма. 2 варианата:
– токсический;
– токсико-септический.
1. Токсический вариант. Проявления:
– некротические изменения в слизистой верхних дыхательных путей;
– ателектаз, кровоизлияния, геморрагиеский отек в легких;
– геморрагических синдром и тяжелые дистрофические изменения в центральной нервной системе, почках желудочно-кишечном тракте, эндокринной системе и органах кроветворения.
2. Токсико-септическая форма.
Этиопатогенез: вирус + стафилококки.
Проявления:
– язвенно-фибринозные процессы в бронхах с развитием бронхоэктазов, обтурации бронхов и ателектазов;
– бронхиолит, некроз, пневмония с абсцедированием и кровоизлияния (большое пестрое легкое);
– дистрофия и нарушение микроциркуляции в центральной нервной системе, сердце, почках, эндокринных органах.
Осложнения:
– легочные: абсцессы, хроническая пневмония, пневмосклероз, легочное сердце;
– центральная нервная система: менингиты, энцефалиты, абсцессы;
– почки - острый нефроз;
– другие органы – полиневриты (лицевой, глазной, слуховой нервы), отиты, эндокардиты, миокардит, тромбофлебит нижних конечностей.
Причины смерти:
1. Непосредственные:
– интоксикация
– пневмонии
– кровоизлияния в головной мозг
– менингиты, энцефалиты, отек мозга и мягких мозговых оболочек.
2. Отдаленные:
– хроническая сердечно-сосудистая недостаточность
– легочно-сердечная недостаточность
– эмпиема плевры.
Особенности гриппа у детей раннего возраста:
– геморрагический синдром (геморрагические инстульты, кровоизлияния);
– дистрофия миокарда;
– отек мозга и мягких мозговых оболочек;
– тромбоз синусов.
Микро и макропрепараты к лекции
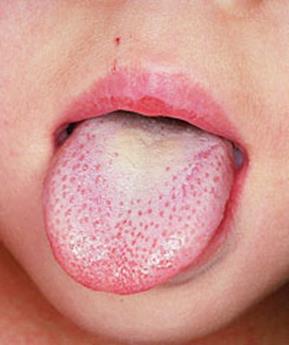
Рисунок 108 – Скарлатина.
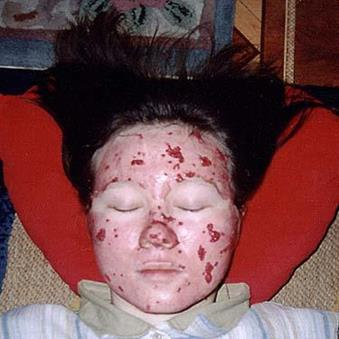
Рисунок 109 – Скарлатина.
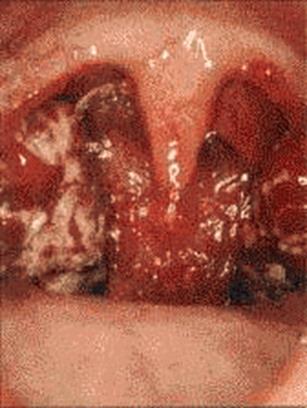
Рисунок 110 – Дифтерия.
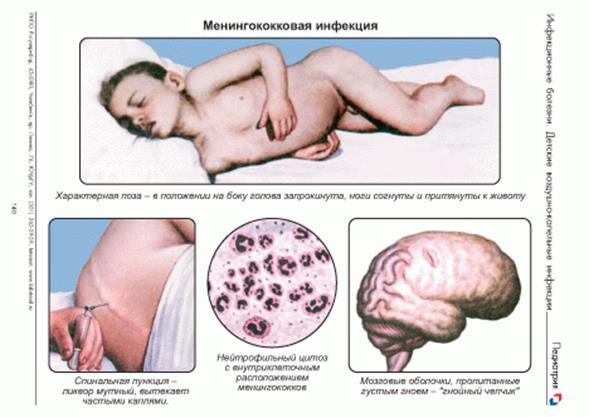
Рисунок 111 – Менингококковая инфекция.
Дата добавления: 2015-09-07; просмотров: 1321;
