Осложнения общего обезболивания. Организация сестринского процесса.
Их не мало! Осложнения во время наркоза могут возникать из-за неправильной техники проведения анестезии или влияния анестезирующих средств на жизненно важные органы. Одно из таких осложнений – рвота. В начале введения наркоза рвота может оказаться связанной с характером доминирующего заболевания (стеноз привратника, кишечная непроходимость) или с непосредственным влиянием наркотического средства на рвотный центр. На фоне рвоты опасна аспирация – попадание желудочного содержимого в трахею и бронхи. Желудочное содержимое, имеющее выраженную кислую реакцию, попадая на голосовые связки, а затем проникая в трахею, может привести к ларингоспазму или бронхоспазму, в результате чего может возникнуть нарушение дыхания с последующей гипоксией – это так называемый синдром Мендельсона, сопровождающийся цианозом, бронхоспазмом, тахикардией.
Опасной может стать регургитация– пассивное забрасывание желудочного содержимого в трахею и бронхи. Это происходит обычно на фоне глубокого наркоза с помощью маски при расслаблении сфинктеров и переполнении желудка или после введения миорелаксантов (перед интубацией).
Попадание в легкое при рвоте или регургитации желудочного содержимого, имеющего кислую реакцию, приводит к тяжелым пневмониям, часто со смертельным исходом.
Во избежание появления рвоты и регургитации нужно перед наркозом удалить из желудка с помощью зонда его содержимое. У больных перитонитом и кишечной непроходимостью зонд оставляют в желудке в течение всего наркоза, при этом необходимо умеренное положение Тренделенбурга. Перед началом наркоза для предотвращения регургитации можно применить метод Селика – надавливание на перстневидный хрящ кзади, что вызывает пережатие пищевода. Если появилась рвота, необходимо быстро удалить желудочное содержимое из полости рта с помощью тампона и отсоса, при регургитации желудочное содержимое извлекают отсосом через катетер, введенный в трахею и бронхи. Рвота с последующей аспирацией может возникнуть не только во время наркоза, но и при пробуждении больного. Для предупреждения аспирации в таких случаях необходимо больному принять горизонтальное положение или положение Тренделенбурга, голову повернуть на бок. Следует вести наблюдение за больным.
Осложнения со стороны дыхательной системы могут происходить из-за нарушения проходимости дыхательных путей. Это может быть связано с дефектами наркозного аппарата. Перед началом наркоза необходимо проверить функционирование аппарата, его герметичность и проходимость газов по дыхательным шлангам. Обструкция дыхательных путей может возникнуть в результате западения языка при глубоком наркозе (III уровень хирургической стадии наркоза). Во время анестезии в верхние дыхательные пути могут попасть твердые инородные тела (зубы, протезы). Для предотвращения этих осложнений необходимо на фоне глубокого наркоза выдвигать и поддерживать нижнюю челюсть. Перед наркозом следует удалить протезы, осмотреть зубы пациента.
Осложнения при интубации трахеи, осуществляемой методом прямой ларингоскопии, могут быть сгруппированы следующим образом:
1) повреждение зубов клинком ларингоскопа;
2) повреждение голосовых связок;
3) введение интубационной трубки в пищевод;
4) введение интубационной трубки в правый бронх;
5) выхождение интубационной трубки из трахеи или перегиб ее.
Описанные осложнения могут быть предупреждены четким владением методикой интубации и контролем стояния интубационной трубки в трахее над ее бифуркацией (с помощью аускультации легких).
Осложнения со стороны органов кровообращения. Снижение артериального давления как в период введения в наркоз, так и во время анестезии может наступить вследствие воздействия наркотических веществ на деятельность сердца или на сосудисто-двигательный центр. Это бывает при передозировке наркотических веществ (чаще фторотана). Гипотензия может появиться у больных с низким ОЦК при оптимальной дозировке наркотических веществ. Для предупреждения этого осложнения надо перед наркозом восполнить дефицит ОЦК, а во время операции, сопровождающейся кровопотерей, переливать кровезамещающие растворы и кровь.
Нарушения ритма сердца (желудочковая тахикардия, экстрасистолия, фибрилляция желудочков) могут возникнуть вследствие ряда причин:
1) гипоксии и гиперкапнии, возникших при затянувшейся интубации или при недостаточной ИВЛ во время наркоза;
2) передозировки наркотических веществ – барбитуратов, фторотана;
3) применения на фоне фторотана адреналина, повышающего чувствительность фторотана к катехоламинам.
Для определения сердечного ритма нужен электрокардиографический контроль. Лечение проводится в зависимости от причины осложнения и включает ликвидацию гипоксии, снижение дозы наркотика, использование лекарственных средств хининового ряда.
Остановка сердца становится самым опасным осложнением во время наркоза. Причиной его чаще всего являются неверный контроль за состоянием больного, ошибки в технике проведения анестезии, гипоксия, гиперкапния. Лечение состоит в незамедлительном осуществлении сердечно-легочной реанимации.
Осложнения со стороны нервной системы.
Во время общей анестезии допускается умеренное понижение температуры тела в результате влияния наркотических веществ на центральные механизмы терморегуляции и охлаждения больного в операционной. Организм больных с гипотермией после анестезии пытается восстановить температуру тела за счет усиленного метаболизма. На этом фоне в конце наркоза и после него появляется озноб, который наблюдается после фторотанового наркоза. Для профилактики гипотермии необходимо следить за температурой в операционной (21–22 °C), укрывать больного, при необходимости инфузионной терапии переливать согретые до температуры тела растворы, проводить вдыхание теплых увлажненных наркотических средств. Отек головного мозга является следствием продолжительной и глубокой гипоксии в период наркоза. Лечение должно быть незамедлительным, необходимо следовать принципам дегидратации, гипервентиляции, локального охлаждения головного мозга.
Повреждения периферических нервов.
Это осложнение возникает спустя сутки и более после наркоза. Чаще всего повреждаются нервы верхних и нижних конечностей и плечевое сплетение. Это является результатом неверного положения больного на операционном столе (отведение руки более чем на 90° от туловища, заведение руки за голову, фиксация руки к дуге операционного стола, укладка ног на держатели без прокладки). Правильное положение больного на столе исключает натяжение нервных стволов. Лечение проводится невропатологом и физиотерапевтом.
Организация сестринского процесса непосредственное участие в наркозе и помощь врачу в выполнении всех манипуляций осуществляет сертифицированная (подготовка+диплом о переподготовке) медсестра-анестезистка. Дежурная медицинская сестра осуществляет подготовку пациента к наркозу, включая психологическую. За 30 минут до наркоза делает премедикацию, назначенную врачом-анестезиологом.
 Понятие о местной анестезии. Показания и противопоказания.
Понятие о местной анестезии. Показания и противопоказания.
Местная анестезия – обезболивание, достигающееся воздействием анестезирующего вещества на нервные окончания и стволы в месте операции или на протяжении этих стволов.
Согласитесь, что не логично, для того, что бы выключить свет в одной комнате отключать рубильник во всем доме.
Местная анестезия обычно используется в амбулаторной практике при небольших хирургических вмешательствах или диагностических исследованиях, амбулаторное и военно-полевой хирургии. Местную анестезию используют при наличии противопоказаний к общей анестезии (наркозу).
Виды местной анестезии: поверхностная, инфильтрационная, проводниковая, спинномозговая, эпидуральная анестезия, область их применения и лекарственные препараты.
1. Поверхностная анестезия предполагает нанесение анестетиков на кожу или слизистые, охлаждение. Для этого используются хлорэтил, местноанестезирующие вещества (1-5% растворы кокаина, 10% раствор новокаина, 0,25-3% растворы дикаина, 2-5% растворы лидокаина и тримекаина и другие).
2. Инфильтрационная анестезия. Способ разработан А.В.Вишневским и многие годы был верным помощником хирургов, особенно, когда наркоз был не доступен по тем или иным причинам. Историческое название: местная анестезия методом тугого ползучего инфильтрата.
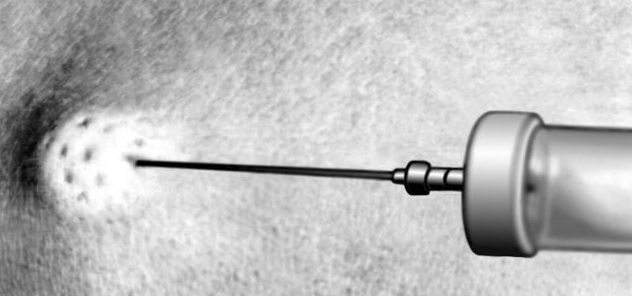
Тонкой иглой на месте разреза кожи делается "лимонная корочка" (рис. сверху), затем вводится в мягкие ткани 0,25-0,5% раствор новокаина в количестве до 500 мл. (или других более современных анестетиков), в результате чего возникает пропитывание тканей в области операции раствором местного анестетика и блокируется проводимость нервных импульсов. При инфильтрационной анестезии достигается не только обезболивание, но и другая цель – гидравлическая препаровка тканей, которая значительно облегчает манипуляции хирурга и уменьшает кровопотерю.
3. Регионарная анестезия – анестетик вводится в непосредственной близости к нервному стволу.
Виды регионарной анестезии:
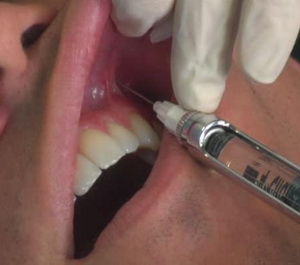 а) Проводниковая – анестетик вводится вблизи нервного узла, нервного сплетения или ствола периферического нерва (например, при удалении зубов).
а) Проводниковая – анестетик вводится вблизи нервного узла, нервного сплетения или ствола периферического нерва (например, при удалении зубов).
б) Спинномозговая (синонимы: люмбальная, эпидуральная, субдуральная анестезия, субарахноидальная анестезия) основана на введении анестетика соответственно в спинно-мохговой канал, эпилдупальное, субдуральное и субарахноидальное пространства спинного мозга. При этом временно утрачивается чувствительность и функция органов, получающих иннервацию ниже места введения препарата. Подобная анестезия используется при операциях на желудке, кишечнике, печени и желчных путях, селезенке, органах малого таза, нижних конечностях. Противопоказания к спинномозговой анестезии: шок, тяжелая интоксикация, снижение артериального давления, тяжелая патология внутренних органов, воспалительные заболевания кожи в месте предполагаемой инъекции препарата, деформации позвоночника и др.
Применяемые анестетики (лидокаин, бупивакаин, ропивакаин) вводятся в эпидуральное пространство позвоночника через специальный катетер. Подобное обезболивание практически безопасно используется при анальгезии груди, живота, паховой области и ног, часто применяется при родах. Преимуществом эпидуральной анестезии является использование очень малых доз анестетиков, редкие побочные явления (тошнота, рвота, снижение артериального давления и др.)
 в) Внутрисосудистая – внутривенная анестезия (не путать с внутривенным наркозом), которую используют при операциях на конечностях, когда анестетик вводится в конечность, на которую наложен кровоостанавливающий жгут. Разновидностью внутрисосудистой анестезии является внутрикостная анестезия.
в) Внутрисосудистая – внутривенная анестезия (не путать с внутривенным наркозом), которую используют при операциях на конечностях, когда анестетик вводится в конечность, на которую наложен кровоостанавливающий жгут. Разновидностью внутрисосудистой анестезии является внутрикостная анестезия.
Местная анестезия начинается с премедикации(подготовительного лечения, когда больному вводят 1-2% раствор промедола, 0,1% раствор атропина, 0,25% раствора дроперидола или транквилизаторы.
Внутривенное введение препаратов обеспечивает физиологический сон и хорошее обезболивание, устраняет чувства тревоги и страха. Подобная анестезия используется при непродолжительных, малотравматичных операциях для обеспечения максимального комфорта пациентов. Иногда внутривенная анестезия входит в состав комплексного обезболивания (включающего масочный наркоз с сохранением самостоятельного дыхания или переводом на искусственную вентиляцию легких).
Противопоказания к местной анестезии:
- непереносимость местных анестетиков;
- нарушения психики больного;
- детский возраст;
- повреждение тканей (грубые рубцы, выраженное воспаление, препятствующие выполнению инфильтрационной анестезии, кровотечение).
Дата добавления: 2015-10-13; просмотров: 4490;
