Лекция 1-2. Тема: Введение в курс “Спортивная медицина”. Общее понятие о физическом развитии и здоровьи. Факторы, влияющие на здоровье спортсмена
Ключевые понятия и термины: спортивная медицина, врачебный контроль, врачебно-физкультурный диспансер, здоровье, физическое развитие, физическое состояние, тренированность, терминальные состояния, габитус, конституция, уатогемотрансфузия.
СЛАЙД 1
Вопросы для рассмотрения
1. Сущность, цель и задачи спортивной медицины. Исторические этапы становления и развития спортивной медицины.
2. Современные принципы организации и формы работы при спортивно-медицинском контроле. Диспансерный метод.
3. Сущность учения о физическом развитии. Понятие «здоровье» и его критерии.
4. Общая схема периодов жизни. Терминальные состояния.
5. Физическое развитие, физическая подготовленность и факторы, определяющие их. Взаимовлияние конституции и физического развития. Методы исследования физического развития.
6. Особенности физического развития согласно спортивной специализации.
7. Факторы, ухудшающие состояние здоровья спортсменов. Вредные привычки, аутогемотрансфузия, сгонка веса и др. СПИД и факторы риска в группе спортсменов.
СЛАЙД 2
Спортивная медицина – область практической медицины, которая изучает динамику здоровья, физического развития и функциональных возможностей организма, занимающегося ФК и спортом, направлена на профилактику и лечение заболеваний, а также повышение эффективности тренировочного процесса.
З.Г. Орджоникидзе и С.Е. Павлов (2000) предлагают иное определение спортивной медицины: «Современная спортивная медицина – отдельная специфическая область медицинской науки, основной задачей которой является медико-биологическое обеспечение многолетней подготовки высококвалифицированных спортсменов».
СЛАЙД 3
Цель спортивной медицины – содействие в оптимизации спортивно-физкультурной деятельности, в предотвращении спортивного травматизма, повышении и коррекции физической работоспособности методами восстановительной терапии (физическими, медицинскими, гомеопатическими), а также продление активного и творческого периода жизни. Совместная работа тренера и врача по планированию и коррекции учебно-тренировочного процесса, умение тренера и спортсмена использовать данные врачебного контроля и наблюдения в повседневной работе – важное условие правильной организации и эффективности занятий физической культурой и спортом.
К основным задачам спортивной медицины относятся:
Ø изучение и контроль за уровнем здоровья, физического развития и функциональными возможностями организма физкультурников и спортсменов;
Ø разработка специфических методов оценки функционального состояния организма, его физического развития и тренированности;
Ø выявление функциональных признаков перенапряжения и перетренированности, разработка средств оптимизации процессов постнагрузочного восстановления;
Ø обеспечение роста спортивной работоспособности, тренированности с применением средств и методов клинической медицины;
Ø изучение заболеваний и травм, возникающих в ходе нерациональных занятий, разработка методов их диагностики, лечения, профилактики и реабилитации;
Ø медицинское обеспечение соревнований и учебно-тренировочных процессов;
Ø медико-биологический отбор к занятиям тем или иным видом спорта в соответствии с генетически обусловленными возможностями индивидуума и на основании оценки его состояния здоровья;
Ø антидопинговый контроль или контроль за легитимностью использования спортсменами фармакологических препаратов и методов, стимулирующих физическую работоспособность.
СЛАЙД 4
Исходя из выше указанных задач, само содержание спортивной медицины, как отдельной практической области, сводится к следующим составляющим компонентам:
1. Врачебно-педагогический контроль и врачебно-педагогические наблюдения в спорте.
2. Функциональный контроль и диагностика в спорте.
3. Функциональная реабилитация спортсменов и повышение спортивной работоспособности.
4. Терапия соматических и инфекционных заболеваний спортсменов.
5. Спортивная травматология.
6. Медицинская реабилитация спортсменов.
7. Допинг-контроль.
СЛАЙД 5
Основными формами работы в спортивной медицине выступают:
Ø врачебно-педагогический контроль и врачебно-педагогические наблюдения за лицами, занимающимися спортом и ФК (первичное, повторное, дополнительное, углубленное и т.д.);
Ø оздоровительные, лечебные и профилактические мероприятия;
Ø медицинское обеспечение и санитарно-гигиенический надзор за условиями проведения занятий и соревнований;
Ø предупреждение спортивного травматизма;
Ø врачебно-спортивные консультации;
Ø санитарно-просветительская работа среди спортсменов и пропаганда физкультуры среди населения.
Базируясь на теоретических медико-биологических дисциплинах (знаниях по анатомии, физиологии, физиологии спорта, гигиене, теории и методики физической культуры, психологии и педагогики), спортивная медицина относится к числу прикладных (практических) дисциплин, непосредственно направленных на профессиональную подготовку будущего специалиста по физической культуре и воспитанию, владеющего научно-обоснованной методикой тренировки с учетом функциональных возможностей организма, умеющего управлять тренировочным процессом, опираясь на объективные данные современных функциональных исследований.
СЛАЙД 6
Физическая культура и спорт являются важнейшими факторами укрепления здоровья человека, его физического развития и воспитания, а также профилактики заболеваний. О связи физической культуры и медицины упоминается еще в древних источниках со времен античной натурфилософии: работы Гиппократа, Геродикуса, Галена, Авиценны, Парацельса и др. В частности, в дошедших до нас древних руководствах описывается методика применения упражнений, положения тела, напряжения и расслабления мышц и другие приемы: китайское “Конг-фу” (около 2600 лет до н.э.), индийская «Аюрведа» (около 1800 лет до н.э.), оздоровительные системы Спарты и др. Индийская оздоровительная система «Хатха-йога» основанная на выполнении своеобразных статических упражнений или поз, обозначаемых как поза лотоса, кобры, саранчи, лука и др., активно используется в современной системе физического воспитания. Мышечное усиление или расслабление мышц в йоге сочетается с выработкой определенных психологических установок, в основе которых лежит самососредоточение.
В Древнем Египте, Индии, Греции, Риме, Китае медицинские средства активно использовались при подготовке кулачных бойцов, гладиаторов, воинов. Тщательный врачебный контроль осуществлялся за подготовкой атлетов в период подготовки и проведения древних Олимпийских игр в Греции. В Древней Греции большое внимание уделяли физической подготовке воинов.
Развитие отечественной спортивной медицины как самостоятельной области научного познания ведет свой отсчет с 20-х годов ХХ столетия. Теоретические основы врачебного наблюдения и контроля в системе спортивной медицины были заложены трудами П.Ф.Лесгафта, В.В. Гориневского (в 1923 г. он возглавил научно-медицинский отдел в Государственном Центральном институте России), В.К. Бирзина, М.Д. Минкевича, С.П. Летунова, А.Л. Вилковысского, А.Н. Крестовникова, Е.К. Жукова, Н.В. Зимкина и др.
В 1925 г. при участии наркома здравоохранения СССР Н.А. Семашко начал издаваться журнал “Теория и практика физической культуры”, на страницах которого большое внимание уделялось медицинским проблемам физического воспитания. В это время вышло в свет и первое руководство по врачебному контролю (В.К. Бирзина и В.В. Гориневского), а в последующие годы были разработаны первые положения, инструкции, методические указания по врачебному контролю.
С 30-х г. ХХ ст. началась подготовка специалистов по врачебному контролю: в 1931 г. была организована кафедра физкультуры в Центральном институте усовершенствования врачей во главе с Б.А. Ивановским. В том же году состоялся I Всесоюзный съезд врачей по физкультуре. В 1930 г. Президиум ЦИК СССР принял специальное постановление о возложении руководства врачебным контролем за занимающимися спортом и физкультурой на учреждения здравоохранения. Таким образом, были заложены принципиальные основы государственной системы медицинского обеспечения за занимающимися физической культурой и спортом
Дальнейшее развитие врачебного контроля происходило в соответствии с потребностями и путями развития самого спорта и физической культуры. В частности, растущее социальное значение спорта, вовлечение в него все большего числа молодежи, увеличение объема и интенсивности нагрузок и напряжения соревнований, вступление в международное олимпийское движение и активизация процесса спортивно-физкультурной подготовки, начиная с 50-х годов ХХ ст., заставили искать новые, более эффективные формы медицинского обеспечения спорта.
В это время открываются специализированные научно-исследовательские институты, сеть врачебно-физкультурных диспансеров (их количество увеличивается со 140 в 40-е г. до 400 к началу 60-х г.). Новая система организации врачебно-медицинского контроля позволила поднять ее на более высокий уровень, внедрить в практику основы профилактической медицины, организовать постоянное активное наблюдение за действующими спортсменами, спортивным резервом, ветеранами спорта, проводить их комплексные обследования, следить за динамикой здоровья и тренированности, своевременно выявлять нарушения, вызванные неадекватными нагрузками, активно помогать в планировании и коррекции тренировочного процесса.
С 70-х годов ХХ века врачебный контроль в системе физкультуры и спорта получил новое название – спортивная медицина.
На современном этапе развития спортивная медицина характеризуется синтезом научной и альтернативной медицины. Она объединяет комплекс медико-биологических дисциплин, занимающихся проблемами сохранения и поддержания здоровья, профилактики, диагностики и реабилитации спортивных патологий.
Научная медицина включает в себя систему знаний, основанную на данных научно-технологического прогресса и ориентированная на установление точного диагноза в соответствии с современной номенклатурой болезни и определение достаточно точно очерченного круга лечебных мероприятий в рамках утвержденных стандартов. Диагноз выстраивается по приниципу преобладания патологического процесса в той или иной функциональной системе организма с перечислением разной степени значимых состояний.
В альтернативной медицине заболевание рассматривается не как поражение одного органа, а с точки зрения системного подхода. Наиболее важным отличием альтернативной медицины является признание важнейшей роли в обеспечении процессов жизнедеятельности организма квантово-волновых механизмов, через которые, с одной стороны, реализуется прямая связь организма с окружающей средой, а, с другой стороны, осуществляется мгновенно передача информации между всеми клетками и тканями. В альтернативной медицине основным принципом является индивидуальный подход к диагностике и лечению, при этом устанавливается состояние человека, а не патология организма.
В последние годы в современной спортивной медицине все в большей степени осуществляются подходы для объединения научной и альтернативной медицины. Выражением данного системного подхода выступает интегративная (холистическая) спортивная медицина. Одним из направлений интегративной спортивной медицины является гомотоксикология – синтез современных достижений аллопатии и гомеопатии.
Гомотоксикология – основывается на представлениях о накоплении токсинов в организме (гомотоксинов) и их повреждающем действии на ткани; организм стремится к равновесию в балансе экзогенных и эндогенных гомотоксинов посредством биологической системы саморегуляции, осуществляющейся через сложную цепочку психо-нейро-иммунно-эндокринологических процессов. В арсенал современных спортивных врачей все чаще входят антигомотоксические препараты и методы лечения, дополняющие и расширяющие воможности традиционных консервативных и оперативных методов. Наибольшая перспективность в использовании интегративного подхода в спортивной медицине отмечена при лечении травм ОДА у спортсменов.
Заболевания ОДА у спортсменов является наиболее частыми и составляют от 20,3% до 53,1%. Эти заболевания соответствуют в основном гуморальным фазам гомотоксикоза и характеризуются соответствующим нозологическим диагнозом (миозит, миогелоз, тендовагинит, периартрит, фиброз). Основными средствами антигомотоксической терапии этих заболеваний в фазе воспаления являются комплексные препарата «Траумель С», «Цель Т» и др., которые обладают противовоспалительным, антиэкссудативным, иммуностимулирующим, регенерирующим, обезболевающим, антигеморрагическим, венотонизирующим действиями. опорно-двигательного аппарата. Устраняя накопления токсинов, восстанавливая функциональные нейроэндокринные системы, антигомотоксические препараты достоверно снимают риск перехода хронических перенапряжений ОДА у высококвалифицированных спортсменов в хронические заболевания и, тем самым, способствуют спортивному активному долголетию.
СЛАЙД 7
Современная отечественная спортивная медицина представлена широкой сетью активно функционирующих: - врачебно-физкультурных диспансеров (центров), - кабинетов врачебного контроля в поликлиниках, на стадионах, спортивных базах и др., подчиняющихся органам здравоохранения, - научно-исследовательских институтов, лабораторий, факультетов и кафедр вузов.
В настоящее время в РБ организованы и осуществляют свою деятельность сеть республиканских и областных диспансеров: Областной диспансер спортивной медицины (Минск ул.Я.Коласа, 59; Мозыре, Лиде), Республиканский центр спортивной медицины (Минск ул. Свердлова, 9), Врачебно-физкультурный диспансер БФСО Динамо (Минск ул. Даумана, 23).
Структура большинства врачебно-физкультурного диспансера определяется Положением о врачебно-физкультурном диспансере (утвержденным Главным врачом Минздрава РБ) и обеспечивает выполнение практических и организационно-методических задач. Основными структурными компонентами врачебно-физкультурного диспансера являются:
- отделения врачебного контроля за физическим воспитанием взрослого населения, детей и подростков;
- отделения лечебной физической культуры и кабинеты физиотерапии;
- кабинеты функционального обследования (соматометрические и антропометрические исследования уровня физического развития; электрокардиографические исследования в покое, во время физической нагрузки, в период восстановления; реоргафические исследования; исследование функций внешнего дыхания);
- кабинеты рентгендиагностики;
- кабинеты врачей-специалистов (хирурга, оториноларинголога, офтальмолога, стоматолога, невропатолога, гинеколога/уролога, терапевта);
- клинико-диагностическая лаборатория.
Врачебно-физкультурные диспансеры представляют собой консультативные центры, т.е. значительное место в работе врачебно-физкультурного диспансера отводится вопросам врачебно-консультативной работы по отношению к физкультурникам и спортсменам, которые находятся под первичным наблюдением врачебно-физкультурных кабинетов, поликлиник, медсанчастей, учебных заведений, предприятий. Основанием для направления на врачебно-спортивную консультацию во врачебно-физкультурный диспансер чаще всего являются необходимость уточнения диагноза с последующим заключением о возможности занятий в спортивных секциях, получение рекомендаций по тренировочному режиму, определение медицинской группы, допуск к занятиям по академической программе физического воспитания, допуск к соревнованиям.
Врачебно-консультативная помощь может быть оказана и группам спортсменов, состоящих под наблюдением периферического медицинского учреждения, при необходимости комплекса обследований, которым это учреждение не располагает. Данные эпизодического обследования с последующим заключением и рекомендациями передаются врачу и тренеру.
Кроме того, диспансером организуются врачебно-физкультурные консультации для граждан, занимающихся физическими упражнениями либо желающих заняться ими индивидуально, получить совет врача о характере и объёме допустимой физической нагрузки, о подборе упражнений, системе закаливающих мероприятий и другим вопросам. Данные медицинских обследований консультируемых также регистрируются во врачебно-физкультурных карточках.
СЛАЙД 8
Таким образом, к основным видам деятельности врачебно-физкультурных диспансеров относятся:
§ текущие, этапные и углубленные медицинские наблюдения за спортсменами, учащимися учебно-спортивных учреждений, ветеранами спорта;
§ врачебно-физкультурные консультации физкультурникам;
§ организация и осуществление медико-санитарной помощи сотрудникам спорторганизаций, спортсменам спортивных клубов и национальных команд Республики Беларусь, учащимся специализированных учебно-спортивных учреждений, ветеранам спорта;
§ осуществление деятельности по фармакологическому обеспечению спортсменов и врачей спортивных команд;
§ медицинское обеспечение спортивных соревнований, тренировок, сборов (городского, областного, республиканского масштаба);
§ научно-методическая работа по разработке и внедрению научно-обоснованных медицинских рекомендаций;
§ организационно-методическая работа.
На специалиста по физической культуре и спорту возлагается достаточно высокая ответственность за сохранение физической работоспособности и здоровья их воспитанников. В силу этого, знания по спортивной медицине являются неотъемлимым багажом знаний, которым должен владеть профессионал.
В настоящее время, к сожалению, отсутствует общее определение понятия «здоровья». Имеются различные его трактовки, отражающие различные аспекты: философское, общебиологическое, общефизиологическое, медицинское.
СЛАЙД 9
По рекомендации ВОЗ под «здоровьем» понимают состояние полного физического, духовного и социального благополучия, а не только отсутствие болезней или физических дефектов.
С биологической точки зрения «здоровье – комплексное и, вместе с тем, целостное, многомерное и динамическое состояние, развивающееся в процессе реализации генетического потенциала в условиях конкретной социальной и экологической среды и позволяющее человеку в различной степени осуществлять его биосоциальные функции».
В спортивной медицине, как нельзя лучше отражающее ее задачи, под термином «здоровье» принято понимать устойчивую форму жизнедеятельности, которая обеспечивает экономичные оптимальные механизмы приспособления к окружающей среде и позволяет иметь функциональный резерв, используемый при ее изменениях.
СЛАЙД 10
В результате этого различают здоровье населения (общественное) и здоровье человека (индивидуальное);
по составляющим компонентам выделяют здоровье соматическое, физическое, психическое, нравстенное (духовное) и социальное, сексуальное, профессиональное.
1. Соматическое здоровье – текущее состояние органов и систем организма человека, основу которого составляет биологическая программа индивидуального развития.
2. Физическое здоровье – уровень роста и развития органов и систем организма, основу которого составляют морфологические и функциональные резервы, обеспечивающие адаптационные реакции.
3. Психическое (духовное) здоровье – состояние психической сферы, основу которого составляет состояние общего душевного комфорта, обеспечивающее адекватную поведенческую реакцию.
4. Нравственное здоровье и социальное здоровье – комплекс характеристик мотивационной и потребностно-информативной сферы жизнедеятельности, основу которых определяет система ценностей, установок и мотивов поведения индивида в обществе. Нравственное здоровье отражает духовность человека. Социальное здоровье определяется состоянием социальной среды, уровнем культуры, образования, материально-экономическим состоянием и др.
5. Сексуальное здоровье – комплекс соматических, эмоциональных, интеллектуальных и социальных аспектов сексуального существования человека, позитивно обогащающих личность, повышающих коммуникабельность человека и его способность к любви.
6. Профессиональное здоровье – обобщенная характеристика здоровья индивида, рассматриваемая в конкретных условиях его профессиональной деятельности.
Проблема здоровья и взаимоотношения его структурных компонентов вызывает и по сегодняшний день много споров и не имеет окончательного решения. Та же дилемма ставится и в отношении определения критериев здоровья.
СЛАЙД 11
Критерия здоровья– унифицированные количественные показатели, применяемые для оценки уровня здоровья и его изменений во времени.
В отношении физического здоровья критериями здоровья выступают:
§ способность организма поддерживать постоянство внутренней среды (гомеостаз);
§ уровень физического развития по оценке физических качеств и возможностей;
§ гармонизация физиологических процессов и отсутствие каких-либо функциональных болезненных изменений, соответствие структуры и функции (отсутствие морфологических и функциональных нарушений);
§ функционирование динамического комплекса защитных приспособительных (иммунных) механизмов;
§ автономность функционирования и жизнедеятельности;
§ высокая работоспособность и хорошее самочувствие.
В отношении психологического здоровья такими критериями выступают:
§ соответствующая возрасту человека зрелость чувств;
§ критический подход к обстоятельствам жизни и способность к самоуправлению поведением;
§ адекватность психических реакций на внешние и внутренние раздражители (эмоции; чувства).;
§ уравновешенность, стабильность, устойчивость и сопротивляемость жизненным трудностям, неблагоприятному давлению обстоятельств, сохранение здоровья и трудоспособности в этих ситуациях;
§ автономность в жизни и суждениях;
§ самоуправление и самоконтроль. Умение управлять своими эмоциями очень важный критерий психического здоровья. Эмоции подразделяются на положительные (стенические) и отрицательные (астенические).
Стенические эмоции характеризуются улучшением самочувствия, жизненного тонуса, психической активности. Стенические эмоции связаны с возбуждением симпатического отдела ВНС, выбросом в кровь адреналина, учащением пульса, повышением АД и газообмена. Эмоциональное возбуждение мгновенно мобилизует резервы организма и способствует реализации действий, направленных на преодоление препятствий (характерные проявления наблюдаются в предстартовом состоянии, состоянии гнева, ярости и т.д.).
Астенические эмоции, напротив, сопровождаются угнетением настроения, снижением психической активности, жизненного тонуса, ухудшением самочувствия, способствуют развитию заболеваний, ведут к снижению защитных и функциональных резервов организма. В формировании эмоций участвуют структуры лимбической системы, ретикулярной формации, миндалины, гипоталамус и кора мозга. Важная роль в формировании положительных эмоций принадлежит биологическим морфинам (энкефалинам, эндорфинам – вещества данного ряда относят к запрещенным допинговым средствам). Вот почему благополучие в физическом здоровье во многом определяет и благополучие в психическом, и наоборот.
СЛАЙД 12
В процессе жизни организм проходит различные стадии развития и состояний (эмбриональное, постэмбриональное, онтогенетическое) начиная с процессов активизации жизненных функций, их оптимизации (созревания) до последовательного угасания и биологической смерти – необратимое прекращение жизнедеятельности организма, являющееся неизбежной заключительной стадией его индивидуального существования.
В некоторых ситуациях окончательная стадия индивидуального развития организма (до летального исхода) проходит через терминальные состояния – угасание функций организма, предшествующее биологической смерти.
Терминальные состояния определяются как пограничные между жизнью и смертью, когда в силу различных причин происходит столь выраженное нарушение функционирования основных жизненных систем, что сам организм не в состоянии с ними справиться без вмешательства извне.
Причины, приводящие к терминальному состоянию, многообразны и могут быть по характеру:
– острые, внезапные (утопление, поражение электрическим током, спортивные травмы и др.), длительные (вследствие прогрессирования любого заболевания или травмы).
Характерной особенностью терминальных состояний является неспособность угасающего организма без помощи извне самостоятельно выйти из них, даже если причинный фактор уже не действует. Терминальное состояние без реанимационных мероприятий — необратимый процесс. Процесс умирания (угасания жизненных функций) при терминальных состояниях происходит в соответствии с закономерностями, характерными только для них.
СЛАЙД 13
Общим патофизиологическим фактором, определяющим развитие терминальных состояний, является прогрессирующая гипоксия. Она, поражая все органы и ткани организма, вызывает сложный комплекс компенсаторно-приспособительных и патологических изменений.
Компенсаторно-приспособительные реакции организма направлены на обеспечение адекватного кровообращения и оксигенации ЦНС. Степень выраженности терминальных изменений зависит от тяжести первичной гипоксии и скорости ее развития.
Гипоксия обусловливает переход метаболизма на путь анаэробного гликолиза, т.е. накопления кислых продуктов. Анаэробный гликолиз приводит к развитию внутри- и внеклеточного лактатацидоза, к быстрому расходованию глюкозы и богатых энергией фосфорных соединений (АТФ, креатинфосфат), способствует повышению проницаемости клеточных мембран. В результате этого процессы осмоса сменяются процессами диффузии. Градиент концентрации биологически активных веществ между внутри- и внеклеточным пространством сглаживается, и клетка теряет свои функциональные свойства.
Без реанимационных мероприятий, компенсаторно-приспособительные реакции истощаются, что усугубляет первичную гипоксию всех органов и тканей и вызывает регионарные нарушения гемодинамики, развитие тяжелого метаболического ацидоза, грубые нарушения функций и структуры всех органов.
Среди функциональных структур организма в ходе все нарастающей гипоксии в первую очередь повреждаются компоненты нервной системы. Скорость угасания функции нервной системы зависит от степени чувствительности ее отделов к гипоксии. Особенно чувствительны и легко ранимы филогенетически сравнительно молодые и высокоорганизованные образования ЦНС (кора больших полушарий, мозжечок). Нарушения функций ЦНС при терминальных состояниях проявляются нарушениями сознания различной степени (от легкой заторможенности до глубокой комы) и интегрирующей функции. ВНС (бульбарные и спинальные центры, периферические ганглии и волокна) более резистентна к гипоксии, чем цереброспинальная система.
При нарушении функции внешнего дыхания аппарат внешнего дыхания утрачивает способность насыщать организм кислородом и выводить из него углекислый газ, что проявляется нарастающей гипоксемией, гипоксией и гиперкапнией.
При нарушении кровообращения аппарат кровообращения не обеспечивает организм кислородом и энергетическими веществами и не выводит из него образующиеся в органах и тканях продукты метаболизма.
Нарушения кислотно-щелочного баланса проявляются нарастанием гиперкалиемии.
Во время терминального состояния изменяется характер восприятия
внешнего мира. Зрительный анализатор филогенетически менее древний, чем слуховой. Поэтому он более кортиколизован и более чувствителен к повышению внутричерепного давления, к различным формам гипоксии, что также связано со спецификой его кровоснабжения. Одной из первых при терминальных состояниях поражается кора затылочных долей головного мозга, который занимает довольно обширный участок. Сам же полюс затылочных долей продолжает еще функционировать, но это приводит к существенному сужению поля зрения. Остается лишь узкая полоса, обеспечивающая только центральное зрение или так называемое трубчатое зрение. В результате и создается впечатление тоннеля. Именно поэтому умирающий человек ощущает свет, но не воспринимает предмет в целом и нередко воспринимает объекты как в тоннеле.
Корковый анализатор слуха – один из наиболее стойких анализаторов. Волокна слухового нерва, вступая в мост, разветвляются довольно широко, поэтому при выключении одного или нескольких их пучков не всегда наступает полная потеря слуха, так как волокна идут билатерально. При выключении коркового слухового анализатора его стволовые уровни могут работать в достаточно самостоятельном, независимом от коры, режиме. Поэтому дольше всего у умирающего человека сохраняются слуховые восприятия (когда участки коры головного мозга, обусловливающие функции зрения, уже погибли и когда полностью утрачена двигательная активность). Этот факт обусловливает необходимость выполнять одно важное требование этического характера: возле умирающего больного (даже находящегося без сознания) нельзя обсуждать его безнадежное состояние. Он уже не может реагировать, но в какой-то мере еще воспринимает сказанное.
СЛАЙД 14
Терминальное состояние в зависимости от предшествующего состояния человека и причин, вызвавших его развитие, длится разное время и включает 3 периода, плавно сменяющих друг друга, если не оказывается соответствующая помощь:
§ предагония (предагональное состояние длится от нескольких минут при остро возникших патологических процессах и критических состояниях до 48 часов при медленно прогрессирующих хронических заболеваниях).
§ агония (длится от нескольких минут до 6 часов);
§ клиническая смерть (продолжается в течение короткого промежутка времени): варьирует от нескольких секунд при длительной агонии до 5-7 мин при внезапной остановке сердечной деятельности. Время выживаемости коры головного мозга при аноксии составляет в среднем 5 мин, затем развиваются необратимые изменения в ЦНС).
Предагония (предагональное состояние)характеризуется глубокими прогрессирующими нарушениями жизненно важных функций организма:
- нарушается кровообращение:
уменьшается сердечный выброс, снижается АД (60 мм.рт.ст. и ниже);
учащается пульс и уменьшается его наполнение, постепенно пульс затухает на периферических артериях и лишь сохраняется на сонных и бедренных артериях;
на начальных этапах отмечается тахикардия, которая сменяется брадикардией;
замедляется ток крови вследствие повышения агрегации тромбоцитов и вязкости крови, возрастает дефицит общей циркулирующей крови в результате выхода жидкой части крови за пределы сосудистого русла;
- изменяется сознание: сохраняется его наличие, но отмечаются неадекватность поведения, заторможенность, сменяющаяся возбуждением, могут развиваться судороги;
- угасание нормальных рефлексов ЦНС, развитие патологических рефлексов;
- нарушается деятельность системы внешнего дыхания: дыхание учащается и углубляется, усиливается активность инспираторных мышц, в акт дыхания вовлекаются дополнительные мышцы шеи, дна полости рта, плечевого пояса, повышается активность экспираторных мышц (передней брюшной стенки, межреберные мышцы). Формируется первичная гипоксия, которая по мере нарастания угнетает деятельность дыхательного центра, в последствие дыхание урежается и становится поверхностным, уменьшается электрическая активность всех дыхательных мышц. Прогрессируют гипоксия и метаболический ацидоз;
- нарастают признаки некробиозов органов и тканей и изменяется окраска кожных покровов и видимых слизистых оболочек: бледность с цианотичным оттенком.
Терминальная пауза отмечается не всегда и наступает после выключения всех уровней регуляции, лежащих выше продолговатого мозга, и длится от нескольких секунд до 5 мин. Клинически терминальная пауза проявляется остановкой дыхания и развитием асистолии от 1-2 до 10-15 с.
Агония – последние функциональные проявления приспособительных и компенсаторных возможностей организма. Во время агонии прогрессируют все нарушения, наступившие в предагональном периоде. Прекращается регуляторная функция высших отделов головного мозга и управление процессами жизнедеятельности начинает осуществляться на примитивном уровне под контролем бульбарных центров:
- в системе кровообращения наблюдается: полное исчезновение пульса на периферических артериях, слабое его наполнение на сонных артериях, АД не определяется, сердечный выброс очень низкий, развиваются аритмии. Происходит закупорка сосудов микроциркуляторного русла, что представляет собой трудно преодолимое явление при реанимационных мероприятиях;
- еще больше угасают нормальные рефлексы ЦНС, функции высших отделов головного мозга выключаются, сознание исчезает, кратковременное атональное восстановление биоэлектрической активности мозга и даже сознания весьма кратковременны и заканчивается полным угнетением всех жизненно важных функций;
- изменения в дыхательной системы характеризуются волнообразным характером: в начале агонии дыхание редкое, амплитуда дыхательных движений небольшая, затем глубина дыхания увеличивается, вдох становится очень коротким, выдох быстрым и полным, в акте вдоха участвуют все дыхательные мышцы, прогрессируют смешанный ацидоз, гипоксия и гиперкапния, повреждаются клетки и клеточные мембраны вследствие массивного выброса лизосомальных ферментов и биологически активных веществ.
Клиническая смерть — переходное состояние между жизнью и биологической смертью, это обратимый этап умирания, во время которого еще продолжаются на клеточном уровне обменные процессы. В среднем длится не более 3-4 мин, max – 5-6 мин. Период клинической смерти может быть удлинен за счет гипотермии, фармакологических препаратов, снижающих интенсивность метаболизма и потребления кислорода клетками.
Для диагностики клинической смерти не обязательно прибегать к инструментальным методам исследования (ЭКГ, ЭЭГ, аускультация сердца и легких). Диагностика клинической смерти базируется на триаде признаков:
Ø отсутствие сознания (кома);
Ø отсутствие дыхания (определяется методом улавливания струи воздуха ухом);
Ø отсутствие пульса на крупных артериях (сонных и бедренных).
Такие признаки, как расширение зрачков и изменение цвета кожи, не всегда выступают абсолютными признаками клинической смерти. В частности, у отравившихся наркотиками, снотворными в период клинической смерти наблюдаются узкие зрачки. Цвет уровня кожи во многом определяется уровнем гемоглобина, при отравлении СО, цианидами во время клинической смерти кожа может иметь розовую окраску.
Основными признаками клинической смерти являются:
- потеря сознания в течение первых 10 сек с момента остановки кровообращения и остановка дыхания: в это время отмечается падение АД до 25 мм.рт.ст., отсутствие пульсовых волн на крупных артериях (сонных, бедренных) и тонов сердца, что приводит к гипоксии головного мозга и потере сознания. Начинается процесс бескислородного гликогенолиза и гликолиза, в ходе которого резервов АТФ и других энергетических веществ головного мозга достаточно на 4-6 сек обычной активности, запаса кислорода – на 10 сек;
- сердечная деятельность прекращается более или менее постепенно, через развитие асистолии и фибрилляции желудочков. Раньше всех основных функций сердца (автоматизм, возбудимость, проводимость, сократимость и тоничность) угасает сократимость: вначале прекращается деятельность левого желудочка, потом – правого, а затем предсердий – сначала левого, затем правого;
- появление судорог (тонических и клонических), наступающих с момента прекращения кровообращения и продолжающихся в течение до 50 сек;
- расширение зрачков через 40-90 сек с момента остановки кровообращения и позднее отсутствие реакции зрачков на свет;
- изменение цвета кожных покровов (бледность с пепельным оттенком).
При проведении реанимационных мероприятий можно восстановить биоэлектрическую активность сердца. Однако чем длительнее и тяжелее была гипоксия, тем медленнее восстанавливаются функции сердца и ЦНС. При адекватных реанимационных мероприятиях вслед за возобновлением сердечной деятельности постепенно восстанавливаются функции ЦНС. Причем позже функций других отделов восстанавливаются функции коры головного мозга. Восстановление самостоятельного дыхания зависит от возобновления кровообращения в области продолговатого мозга и полноценной вентиляции легких.
Если терминальное состояние развилось на фоне прогрессирующего неизлечимого заболевания и является закономерным итогом патологического процесса, то все мероприятия должны быть направлены на облегчение страдания больного (введение наркотических анальгетиков, седативных препаратов, создание благоприятной психологической обстановки); при этом в случае развития клинической смерти реанимационные мероприятия не проводятся. Кроме того, в некоторых странах уже узаконены методы эвтаназии.
СЛАЙД 15
Учитывая чрезвычайно короткий срок (3-5 мин), в течение которого можно надеяться на оживление и возвращение человека в общество, реанимационные мероприятия должен начинать тот, кто первым обнаружил пострадавшего в состоянии клинической смерти. Это может быть медицинский работник (врач, медицинская сестра, фельдшер, студент медицинского вуза) и даже не медицинский работник. В настоящее время единственным эффективным методом защиты коры головного мозга от гибели в условиях гипоксии является искусственное поддержание вентиляции, газообмена и кровообращения. Данные реанимационные мероприятия осуществляются в несколько этапов:
Ø Первый этап (доврачебный или первичная реанимация) включает в себя восстановление проходимости дыхательных путей, искусственную вентиляцию легких, закрытый массаж сердца.
Положить тело пострадавшего на твердую ровную поверхность на спину, обнажить грудную клетку, приподнять ноги и запрокинуть голову. Выдвинуть вперед нижнюю челюсть, открыть рот и очистить полость рта и глотки от слизи, инородных тел.
Провести искусственную вентиляцию легких методом «рот в рот» или «рот в нос». ИВЛ лучше всего проводить через воздуховод, маску или дыхательный мешок. Сделать 2 искусственных вдоха, при этом осуществляйте контроль за движениями грудной клетки: если она поднимается, то воздух попадает в воздухоносные пути пострадавшего; выдох осуществляется пассивно. У взрослых раздувание легких повторяется через каждые 5 с (12 движений в мин). Для обеспечения минимальной потребности организма в кислороде и питательных веществах частота ИВЛ в 1 мин должна быть: у взрослого человека 10-12; у детей в возрасте: 10-14 лет – 12-18; 5-10 лет – 16-20; до 5 лет – 20-24; у новорожденных – 22-28.
Одновременно с ИВЛ начать закрытый массаж сердца, проведя 5 надавливаний на грудину больного: на 2-3 см выше мечевидного отростка у места прикрепления 5-го ребра к грудине. Надавливание осуществляется только запястьями уложенными одна на другую кистей с приподнятыми пальцами, не сгибая руки в локтевых суставах. Глубина смещения грудины к позвоночнику у взрослых должна быть 4-7 см. Частота компрессий грудной клетки (ЗМС) в 1 мин также зависит от возраста: у взрослого человека – 50-70; у детей в возрасте: 10-14 лет – 70-90; 5-10 лет – 90-110; до 5 лет – 100-120.
Если реаниматор один, то соотношение ИВЛ и ЗМС должно быть 2:15, т.е. на 2 искусственных вдоха должно приходиться 15 нажатий на грудину. Если реаниматоров два и более, это соотношение должно быть 1:5 (через каждые 5 надавливаний на грудину производят один вдох).
Контроль за эффективностью реанимационных мероприятий осуществляет человек, проводящий ИВЛ: он периодически проверяет пульс, сначала через 1, а затем через каждые 2-3 мин во время кратковременных пауз между ЗМС, наблюдает за зрачками.
Ø Второй этап (врачебная помощь) включает мероприятия, направленные на восстановление и поддержание у больного самостоятельного кровообращения и дыхания (медикаментозная терапия – внутривенное введение 0,01% р-ра адреналина по 1 мл, 0,1% р-ра атропина по 0,5 мл; при реанимации нельзя применять сердечные гликозиды, кордиамин, кофеин; электроимпульсная терапия), а также постреанимационное ведение его. Реанимационные мероприятия проводятся до восстановления самостоятельного дыхания и кровообращения (появление самостоятельного дыхания, рефлексов, пульсовой волны на бедренной и локтевой артериях, сужение зрачков) либо до появления первых признаков биологической смерти. После восстановления жизненно важных функций организма у больного развивается особое состояние – постреанимационная болезнь, требующая длительной интенсивной терапии в клинических условиях.
СЛАЙД 16
Наступление биологической смерти констатируется врачом, если при клинической смерти реанимационные мероприятия в течение 30 мин с момента остановки кровообращения оказались безуспешными. При работающем сердце и искусственной вентиляции легких биологическая смерть констатируется на основании доказательства полной и необратимой утраты функции головного мозга. Смерть мозга устанавливается комиссией врачей лечебно-профилактического учреждения, где находится больной. В состав комиссии включаются аттестованные врачи с опытом работы по специальности не менее 5 лет: реаниматолог, невропатолог (нейрохирург) и соответствующие специалисты для проведения дополнительных инструментальных исследований. Констатация биологической смерти осуществляется по наличию субъективных и объективных признаков:
К признакам биологической смерти относятся:
1) субъективные – отсутствие сознания; координированных движений и двигательных реакций в ответ на болевые раздражители; реакции зрачков на свет; роговичного рефлекса с обеих сторон; кашлевого и глоточного рефлексов; спонтанного дыхания.
2) абсолютные – помутнение роговиц и появление симптома Белоглазова (наиболее раннее изменение со стороны глаз, роговица теряет блеск, тускнеет от высыхания на поверхности; при надавливание на глазное яблоко зрачок деформируется и вытягивается в длину);
2) свертывание крови, начинается сразу после смерти, при некоторых заболеваниях раньше, при других позднее, что во многом зависит от содержания в крови углекислоты (бедная кислородом и насыщенная углекислотой кровь может не свернуться и остаться жидкой),
3) трупное охлаждение – процесс понижения температуры трупа до уровня температуры окружающей среды,
4) появление на коже трупных пятен в результате посмертного оттекания крови в нижележащие отделы, переполнения и расширения сосудов кожи и пропитывания кровью окружающих сосуды тканей,
5) трупное окоченение - процесс посмертного уплотнения скелетных мышц и гладкой мускулатуры внутренних органов,
6) трупное разложение - процесс разрушения органов и тканей трупа под действием собственных протеолитических ферментов и ферментов, вырабатываемых микроорганизмами
Для инструментального подтверждения смерти могут использоваться: электроэнцефалография, церебральная ангиография, ядерная магнитно-резонансная ангиография, транскраниальная доплеровская ультрасонография, церебральная сцинтиграфия.
СЛАЙД 17
В процессе онтогенетического развития человек проходит последовательные стадии формирования, усовершенствования и естественного ослабления (инволюции) физических потенций, определяющих уровень физического развития, физического состояния и физической подготовленности (работоспособности, тренированности).
Под физическим развитием человека понимают комплекс функционально-морфологических свойств организма, определяющих его физическую дееспособность и уровень возрастного биологического развития.
Под термином физическое состояние понимают совокупность взаимосвязанных признаков: физическая работоспособность, функциональное состояние органов и систем, пол, возраст, физическое развитие, физическая подготовленность.
Под термином тренированность принято понимать комплексное функционально-психологическое состояния организма, проявляющееся в физических качествах (выносливости, силе, быстроте, ловкости, гибкости, нейромышечной координации и т.д.) и характеризующее готовность спортсмена к достижению высоких спортивных результатов. Тренированность (физическая подготовленность и физическая работоспособность) развивается под влиянием систематических и целенаправленных занятий спортом.
Особенности морфологии, физиологии и психоэмоциональной сферы в определенный промежуток времени называется термином «габитус». Габитус отражает самочувствие человека и состояние его здоровья в данный момент времени. Он включает в себя: особенности телосложения (конституции), осанку, походку, цвет кожных покровов, соответствие биологического и хронологического возрастов.
Влияние генетической программы и факторов внешней среды на физическое развитие неодинаково в различные возрастные периоды. Так, в детском возрасте, подростковом и юношеском возрасте физическое развитие характеризуется быстрой динамикой и нарастанием: прирост длинностных, широтных, обхватных размеров и массы тела; эндокринные и психофизиологические перестройки. В зрелом возрасте показатели физического развития приобретают тенденции более сдержанного темпа изменения. При этом мужчины имеют более высокие показатели физического развития, по сравнению с женщинами. При старении морфофункциональные показатели физического развития существенно изменяются: происходит атрофия мышц, замедляется обмен веществ и др.
СЛАЙД 18
Об уровне физического развития судят на основании совокупности физических качеств и способностей, характеризующихся определенными антропометрическими, соматоскопическими и физиометрическими данными.
Таким образом, методы исследования физического развития включают:
Ø методы физикального (физического) обследования:
§ соматоскопические исследования –оценка описательных признаков физического развития по осанке, состоянию опорно-двигательного аппарата, типу телосложения.
- при наружном осмотре осанки особое внимание уделяют правильности осанки, выраженности позвоночных изгибов, наличию ассиметрии плеч и боковых искривлений позвоночника и др. (правильная, сутуловатая, кифотическая, лордотическая, выпрямленная; правильная осанка имеет правильные изгибы позвоночника в сагитальной плоскости в поясничном отделе не более 5 см, в шейном – не более 2 см.). У фехтовальщиков, толкателей ядра, гребцов может отмечаться ассиметрия плеч, обусловленная не сколиозом, а неравномерным развитием мышечного корсета;
- наружный осмотр формы грудной клетки определяется расположением ребер (горизонтально, косо), величиной межреберного угла (МУ=90°, <90°, >90°), взаимоотношением сагиттального и фронтального размеров грудной клетки. У физкультурников может встречаться воронкообразная, ладьевидная, бочкообразная, рахитическая грудная клетка - патологические формы;
- наружный осмотр формы живота может иметь прямую форму, выпуклую и впалую в зависимости от тонуса мышц живота и толщины жирового слоя. Прямая форма живота отличается легким выпячиванием брюшной стенки, хорошо выделяются мышцы, слабое жироотложение. При слабых мышцах и большом количестве подкожно-жирового слоя может быть отвислый асимметричный живот,
- оценка уровня упитанности (жироотложения) различается как нормальное, пониженное, повышенное; оценивается по толщине кожно-жировой складки на спине под углом лопатки и на животе, на уровне пупка. В складку берется кожа и подкожная клетчатка (3-5 см). Важным выступает равномерность развития подкожно-жировой клетчатки;
- наружный осмотр выраженности мышечной ткани. Развитие мускулатуры оценивается путем осмотра и ощупывания по объему мышц, рельефности, равномерности развития, симметричности и по тонусу мышц, наличию уплотнений, боли в мышцах. Развитие мышц может быть хорошим, средним, слабым, равномерным, асиметричным;
- наружный осмотр кожных покровов. Обращают внимание на сухость, влажность, цвет, упругость, наличие сыпи, мозолей, необычной пигментации, сосудистого рисунка;
- наружный осмотр строения ног и стоп (Х- и О-образное строение, плоскостопие);
- выраженность подвижности в суставах;
§ выявление малых аномалий развития и визуальных признаков нарушения функционального состояния ОДА – пороки развития позвоночника, искривление ног, изменение величины сводов стопы и пронации стопы, разная длина ног. При исследовании последнего может быть использована экспресс-проба Дерболовского, позволяющая дифференцировать функциональное и истинное укорочение одной из нижних конечностей. У 3/4 людей левая нога длиннее правой, разница достигает в среднем 0,8 см. Исследования показывают, что у прыгунов в высоту более длинная нога (т.е. больший рычаг) чаще является толчковой; у футболистов же, наоборот, при обработке мяча и ударах по нему чаще используется более короткая нога, т. к. меньшая длина рычага позволяет быстрее производить необходимые движения, финты, в то время как более длинная нога является опорной. Однако подобные различия не должны превышать 20 мм. В противном случае создаются условия для возникновения хронической патологии ОДА;
Ø параклинические методы антропометрического обследования:
§ антропометрические исследования (измерение продольных и поперечных размеров тела, соотношения пропорций тела)
Различают основные и дополнительные антропометрические показатели.
К основным относят: рост стоя, массу тела, окружность грудной клетки (при максимальном вдохе, паузе и максимальном выдохе), силу кистей и становую силу (силу мышц спины), соотношение «активных» и «пассивных» тканей тела (тощая масса, общее количество жира).
К дополнительным относят: рост сидя, окружность шеи, живота, талии, бедра и голени, размер плеча, сагиттальный и фронтальный диаметры грудной клетки, длину рук, длину ног и др.
§ функциональное мышечное тестирование заключается в том, что используются разработанные и систематизированные специфические движения для отдельных мышц и мышечных групп (тестовые движения) с точно определенного исходного положения - тестовой позиции. Особое значение в спортивной практике имеет определение функциональной силы основных постуральных мышц (мышц позы – мышцы разгибатели; ягодичные, повздошно-поясничная, прямая мышца живота, мышца шеи, прямая мышца бедра, напрягатели широкой фасции бедра и др.).
Ø методы соматотипического обследования
§ выявление соматотипа или конституциальных особенностей – имеются убедительные данные о наличии взаимосвязи типа конституции со склонностью к выполнению тех или иных физических нагрузок, спортивным достижениям и даже заболеваниям, типом высшей нервной деятельности, эндокринным статусом, метаболическими, иммунными, антигенными и другими признаками.
Различные методические подходы к выделению конституциональных типов, неодназначное толкование самого понятия «конституция» привело к созданию многочисленных схем конституциональной диагностики.
СЛАЙД 19
Наиболее общепринятыми конституциальными типами, согласно классификации М.В. Черноруцкого, в зависимости от особенностей телосложения, являются:
Ø нормостеничный (пропорциональные размеры тела и гармоничное развитие костно-мышечной системы, занимает промежуточное положение);
Ø гиперстеничный (упитанность, тучность, удлинение туловища, относительное преобладание поперечных размеров тела). Гиперстеники - коренастые, широкоплечие люди с относительно короткими конечностями, округлым лицом, короткой шеей, конической грудной клеткой с тупым эпигастральным углом (межреберным углом больше 90 градусов), большим по объему желудком, длинным кишечником, хорошо выраженными мускулатурой и подкожной жировой клетчаткой. Жизненная емкость у них относительно небольшая, высокое положение диафрагмы, легкие широкие, повышенное АД, уровень глюкозы. Высокое содержание гемоглобина и эритроцитов в крови. У гиперстеников чаще встречаются заболевания, связанные с нарушением эндокринной регуляции, обмена веществ, развитие ожирения, сахарного диабета, атеросклероза, гипертензии. Среди спортсменов гиперстеничный тип чаще встречается у тяжелоатлетов, борцов, в пауэрлифтинге.
Ø астеничный (преобладание продольных размеров тела, относительная слабость мышечной системы). Астеники – стройные, высокие, худощавые люди с менее выраженным развитием мускулатуры и подкожной жировой клетчатки, острым эпигастральным углом, плоской грудной клеткой с уменьшенным сагиттальным диаметром, длинными легкими, низким стоянием диафрагмы, сниженной функцией коры надпочечников и повышенной функцией щитовидной железы. Сердце и паренхиматозные органы относительно малых размеров, кишечник короткий, жизненная емкость легких увеличена. У астеников чаще встречаются: гипотензия; заболевания органов дыхания (в частности, туберкулез); заболевания щитовидной железы; неврозы; заболевания ЖКТ. У них ниже резистентность (устойчивость) к экстремальным воздействиям. Среди спортсменов астеничный тип чаще встречается у баскетболистов, волейболистов, марафонцев.
С. Сиго (1914) на основании преимуществ развития одной из четырех систем дыхательной, пищеварительной, мышечной и нервной систем выделяет 4 конституциальных типа: респираторный, дигестивный, мускульный и церебральный.
СЛАЙД 20
В.В. Бунак (1925) в своей классификации использует такие классификационные признаки, как степень жироотложения и развития мускулатуры, форма грудной клетки, живота и спины, и различает 3 основных типа телосложения: грудной, мускульный, брюшной и 4 подтипа: грудно-мускульный, мускульно-грудный, мускульно-брюшной, брюшно-мускульный.
Классификация В. Шелдона (1940) основана на эмбриологическом принципе и выделяет 3 типа телосложения:
- эндоморфный – крепкая мускулатура, но большая жировая прослойка; медленный темп обмена веществ. Способны к быстрому наращиванию массы тела;
- мезоморфный – крепкая скелетная мускулатура, более широкие запястья, голени, широкие плечи, узкий таз, относительно небольшой уровень подкожного жира; обладают хорошей «взрывной» силой;
- эктоморфный – тонкие мышцы, узкие колени, запястья, голени, минимальная жировая прослойка; обладают самым быстрым темпом обмена веществ и высокой аэробной выносливостью. В силу этого могут быстрее развить выносливость к бегу на длинные дистанции.
СЛАЙД 21
При описании женской конституции часто используют классификацию И.Б. Галанта (1927), которая базируется на длине тела, степени жироотложения и мускулатуры, а также форме грудной клетки и брюшной области, и предполагает выделение 7 типов конституций у женщин, сгруппированных в 3 категории: лептосомные, мезосомные и мегалосомные конституции.
В спортивной практике используются и другие классификации типов конституции. В настоящее время одной из наиболее широко применяемых является схема антропоскопического определения типа конституции В.Т. Штефко и А.Д. Островского (1929), согласно которой выделяются 5 основных типов конституции:
— торакальный (грудной);
— дигестивный (пищеварительный);
— абдоминальный (брюшной);
— мышечный;
— астеноидный;
— «переходные» типы с особенностями двух смежных типов;
— неопределенный тип с признаками многих типов.
При грудном (торакальном) типе форма тела узкая (но в меньшей степени, чем у астеников), ширина плеч – средняя, эпигастральный угол – прямой или острый, грудная клетка – цилиндрическая или слегка уплощенная, сильно развита в длину. Жировой, мышечный и костный компоненты тела выражены умеренно. Живот прямой, ноги чаще прямые, но встречаются О- и Х-образные формы. Относительные показатели двигательных качеств и максимального потребления кислорода (МПК) высокие.
Дигестивный (пищеварительный) тип отличается коренастым телосложением; скелет крупный, массивный, масса тела выше средних величин, обильное жироотложение, развитие костного и мышечного компонентов тела умеренное; плечи и таз широкие, живот выпуклый, спина нормальная или уплощенная. Эпигастральный угол тупой. Ноги обычно Х-образные или нормальные, О-образная форма встречается крайне редко. Абсолютные величины двигательных качеств могут быть довольно высокими, а относительные – низкими. Пониженный уровень физической работоспособности, неэкономичная реакция на физические нагрузки.
Абдоминальный (брюшной) типы характеризуется незначительным развитием грудной клетки, значительным развитием живота, жировой слой развит умеренно.
Мышечный тип характеризуется хорошим развитием мышечного и костного компонентов при умеренном содержании жирового компонента. Телосложение пропорциональное, сильное развитие мышц, особенно на конечностях, жироотложение незначительное; плечи широкие, таз узкий, грудная клетка цилиндрическая, округлая, одинакового диаметра по всей длине, эпигастральный угол - прямой, масса тела выше средних величин. Спина нормальная с нормально выраженными изгибами. Ноги чаще прямые, но встречаются О- и Х-образные формы. Высокий уровень физической работоспособности, большие значения абсолютных и относительных показателей двигательных качеств.
Астеноидный тип характеризуется узкими формами тела, кисти, стопы, кости тонкие; спина сутулая, лопатки выступающие. Грудная клетка уплощена, вытянута, часто книзу суживается, эпигастральный угол острый. Живот впалый или прямой. Слабое развитие жирового и мышечного компонентов. При малых абсолютных величинах мышечной силы и производительности кардиореспираторной системы относительные показатели довольно высокие, реакция на физические нагрузки экономичная.
СЛАЙД 22
Оценка результатов исследования физического развития осуществляется с помощью различных методов. В современной спортивной медицине используются следующие из них:
- метод антропометрических стандартов – это средние величины признаков физического развития контингентов населения однородных по полу, возрасту, роду занятий, месту проживания и др. Стандарты содержат общие или групповые средние величины, характеризующие средние значения признаков для всего обследованного коллектива (групповые стандарты) и средние величины признаков, соответствующие определенным ростовым группам (ростовые стандарты). Рост – основной показатель оценки физического развития в данном методе;
СЛАЙД 23
- метода индексов, который основан на соотношении отдельных признаков по оценочным индексам. Метод индексов удобен тем, что позволяет дать балльную оценку уровню физического развития. Однако данный метод не учитывает возраст человека, его профессиональную принадлежность. Основными показателями выступают:
1. Весо-ростовой индекс Кетле (показывает сколько граммов веса тела приходится на 1 см длины тела) средний показатель у мужчин 370-400 г на 1 см, у женщин – 325-375 г;
2. Индекс Эрисмана (индекс пропорциональности развития грудной клетки) - разность между обхватом грудной клетки в паузе (см) и отношением роста (обхват – рост/2), средние значения для мужчин +5,8 см, для женщин – +3,3 см. Превышение полученной разницы выше указанных цифр, указывает на хорошее развитие грудной клетки. Разница ниже или с отрицательным значением свидетельствует об узкогрудии;
3. Индекс Пинье («числовой указатель» крепости организма) выражает разницу между ростом стоя и суммой массы тела с окружностью грудной клетки в фазе выдоха ИП = рост (см) - (масса (кг) + ОГК (см)). Чем меньше величина индекса, тем организм считается крепче: 10 - очень крепкий; 10-15 - крепкий; 16-20 - умеренный; 21-25 - средний; 26-30 - слабый; 31 и выше - очень слабый. М. В. Черноруцкий использовал данный индекс для характеристики типа конституции: у астеников - больше 30, у гиперстеников - меньше 10, у нормостеников - 10-30;
4. Индекс пропорциональности физического развития = 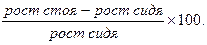 Величина показателя позволяет судить об относительной длине ног: меньше 87% -малая длина по отношению к длине туловища, 87-92% - пропорциональное физическое развитие, более 92% - относительно большая длина ног;
Величина показателя позволяет судить об относительной длине ног: меньше 87% -малая длина по отношению к длине туловища, 87-92% - пропорциональное физическое развитие, более 92% - относительно большая длина ног;
5. Силовые индексы. Существует определенная зависимость между массой тела и мышечной силой. В большинстве случаев, чем больше мышечная масса, тем больше сила: Сила = сила кисти (кг): масса тела (кг) • 100%. Динамометрия руки в среднем составляет 65-80% массы тела у мужчин, и 48-50% у женщин.
6. Другие индексы для определения массы тела (индекс Бернгарда, Брока-Бругша, Лоренца, Вервека и др.);
СЛАЙД 22
- метод сигмальных отклонений, основан на сравнении показателей физического развития обследуемого со средними показателями соответствующей возрастно-половой группы в стандартных оценочных таблицах. Такие оценочные таблицы получают путем массовых обследований разных возрастно-половых групп населения конкретного региона через каждые 7-10 лет. Полученные данные обрабатываются вариационно-статистическим методом, в результате получают среднюю величину каждого показателя (М) и величину среднего квадратичного отклонения - сигму (σ), характеризующую допустимую величину колебаний от средней величины. Различают следующие уровни физического развития:
• очень высокий - превышающий М+3σ;
• высокий - превышающий М+2σ;
• выше среднего - в пределах от М±1σ до М+2σ;
• средний - в пределах М±1σ;
• ниже среднего - в пределах от М–1σ до М–2σ;
• низкий - менее М–2σ и М–3σ.
На основании отклонения признака строят антропометрический профиль, позволяющий судить о пропорциональности физического развития;
- метод центильных шкал или центилей. Данный метод при оценки физического развития учитывает взаимосвязь признаков.Для разработки центильных шкал обследуется не менее 100 человек (каждого возраста и пола), затем все результаты каждого из признаков (рост, вес и т. д.) располагают в возрастающем порядке и делят на 100 интервалов (центилей). При этом за средние, или условно нормальные величины принимаются значения, свойственные половине здоровых детей данного пола и возраста, в интервале от 25-го до 75-го центилей. Каждый из фиксированных центилей называется вероятностью и обозначается в процентах. Так, 3-й и 97-й центили - это такие величины исследуемого признака, меньше которых он наблюдается в 3% случаев; величина признака меньше 10-го или больше 90-го центиля встречается в 10% случаев и т. д. Промежутки между центильными вероятностями называются центильными интервалами или «коридорами», каждый из которых соответствует определенному уровню показателей физического развития. Оценив каждый из показателей в отдельности по центильным шкалам, можно охарактеризовать гармоничность физического развития. В случае, когда разность «коридоров» между любыми двумя из трех показателей не превышает 1, можно говорить о гармоничности развития. Если эта разность составляет 2 - развитие ребенка дисгармоничное, если разность превышает 3 и более - резко дисгармоничное развитие.
- метод регрессии таблиц-шкалили метод корреляции – таблицы-шкалы регрессии составлены на основании вычисления коэффициента корреляции между взаимосвязанными антропо
| <== предыдущая лекция | | | следующая лекция ==> |
| Программа вычисления корня нелинейного уравнения | | | Становление предмета психологической науки |
Дата добавления: 2015-08-21; просмотров: 3369;
