Нарушения проведения импульса
Различные механизмы нарушения распространения электрического импульса по проводящей системе сердца и сократительному миокарду лежат в основе не только многочисленных блокад проведения, но и многих эктопических аритмий (экстрасистолии, пароксизмальных тахиаритмий и др.). Рассмотрим некоторые факторы, влияющие на процесс распространения волны возбуждения по сердцу.
Изменение скорости деполяризации клеточной мембраны
После того как ТМПД достиг своего пикового значения, становится возможной передача возбуждения на соседние клетки. Поскольку большинство из них, за исключением АВ-соединения, относятся к клеткам с “быстрым ответом”, в норме волна возбуждения очень быстро распространяется по всем специализированным волокнам проводящей системы, а затем выходит на сократительный миокард. Скорость распространения возбуждения в системе Гиса–Пуркинье составляет от 1 до 3 м/с, а по мышечным волокнам — около 0,9–1,0 м/с.
В клетках АВ-соединения с “медленным ответом” по понятным причинам скорость проведения примерно в 20 раз ниже, чем в системе Гиса–Пуркинье (0,05 м/с), что определяет нормальную физиологическую задержку проведения импульса по АВ-соединению. Важно подчеркнуть, что в патологических условиях клетки “быстрого ответа” иногда могут трансформироваться в клетки “медленного ответа”, что приводит к замедлению проведения электрического импульса. Такая ситуация может возникать, например, при острой и хронической ишемии миокарда, остром ИМ и т.п.
Таким образом, первым фактором, определяющим распространение волны возбуждения по специализированным волокнам проводящей системы и сократительному миокарду, является скорость деполяризации клеточной мембраны(крутизна наклона фазы 0 ПД). Она зависит в первую очередь от количества открытых (функционирующих) быстрых натриевых каналов клеточной мембраны во время формирования фазы 0 ПД. Чем больше быстрых натриевых каналов мембраны открыто в этот период, тем больше крутизна фазы 0 ПД и, соответственно, выше скорость проведения электрического импульса.
Важнейшим фактором, определяющим процент открытых (активированных) быстрых натриевых каналов, является максимальная отрицательная величина диастолического ПП. В норме в клетках “быстрого ответа” системы Гиса–Пуркинье и кардиомиоцитах потенциал покоя составляет от –80 мВ до –90 мВ (рис. 3.5). Если в патологических условиях (повышенная концентрация ионов К+ вне клетки, инфаркт или ишемия миокарда и др.) ПП снижается (уменьшается его отрицательная величина), часть быстрых натриевых каналов инактивируется, и крутизна формирования фазы 0 ПД падает. Тогда клетка “быстрого ответа” трансформируется в клетку “медленного ответа”. Понятно, что проведение электрического импульса по участку сердечной мышцы с такими характеристиками ПД резко замедляется. При уменьшении ПП до –50 мВ инактивируется около 50% быстрых Nа+-каналов, и распространение возбуждения прекращается.
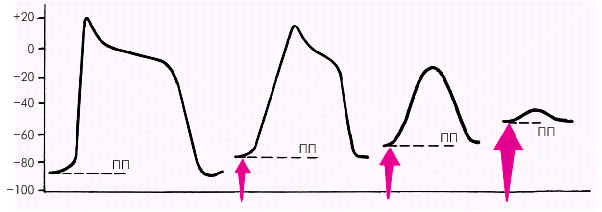
|
| Рис. 3.5. Влияние величины потенциала покоя (ПП) на форму и амплитуду ПД. При уменьшении абсолютной величины ПП, обозначенной красными стрелками, происходит трансформация клеток «быстрого» ответа в клетки «медленного» ответа и уменьшается скорость распространения возбуждения |
Декрементное (затухающее) проведение
Декрементное (затухающее) проведение — это второй механизм замедления проведения возбуждения. Декрементное проведение заключается в постепенном уменьшении амплитуды ПД по мере проведения возбуждения по поврежденному, но еще жизнеспособному, сердечному волокну (рис. 3.6). Декрементное проведение возникает, как правило, при значительном повреждении сердечной мышцы, например, при остром ИМ в области, непосредственно примыкающей к зоне некроза (в периинфарктной зоне).
Если в участке повреждения находятся несколько параллельно расположенных сердечных волокон, то степень замедления декрементного проведения в каждом из них нередко оказывается неодинаковой. Деполяризация соседних волокон происходит не одновременно, что еще больше снижает эффективность электрического стимула и может также явиться причиной возникновения блокады проведения. Кроме того, при таком неравномерном декрементном проведении электрического импульса происходит расщепление единого фронта волны возбуждения на несколько более мелких волн, что создает картину электрически негомогенной среды и может способствовать возникновению разнообразных желудочковых и суправентрикулярных аритмий.
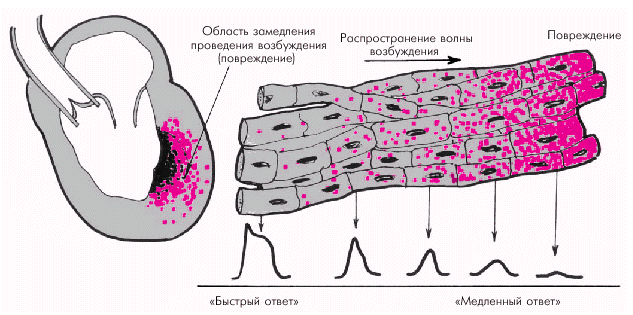
|
| Рис. 3.6. Декрементное (затухающее) проведение волны возбуждения в области ишемического повреждения (красные точки) |
Нарушение электротонического взаимодействия
Нарушение электротонического взаимодействия между двумя возбудимыми участками, разделенными небольшой зоной высокого сопротивления — третий важнейший механизм замедления проведения возбуждения. Такая ситуация может возникнуть при локальной ишемии миокарда, ограниченном очаговом повреждении или некрозе сердечной мышцы, которые сопровождаются местным повышением внеклеточной концентрации ионов К+, или при развитии очагового фиброза сердечной мышцы. Появление даже небольшого ограниченного невозбудимого участка сократительного или специализированного волокна может сопровождаться ступенеобразным резким замедлением проведения возбуждения в дистальном участке этого волокна (рис. 3.7).
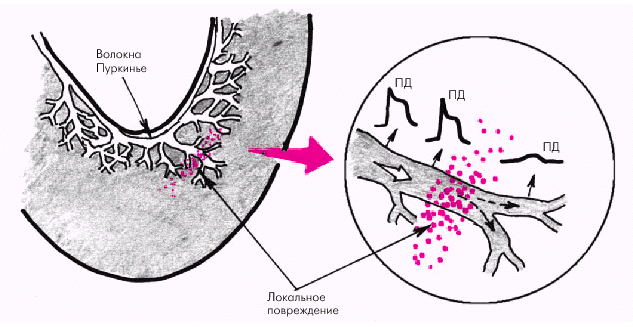
|
| Рис. 3.7. Нарушение электротонического взаимодействия в области локального повреждения. ПД — потенциал действия |
Такое же значение для замедления проведения может иметь значительное увеличение электрического сопротивления межклеточных вставочных дисков — нексусов, которые в нормальных условиях обладают очень низким электрическим сопротивлением, что облегчает протекание тока между клетками (см. главу 1). Известно, что ацидоз, гипоксия, ишемия и токсическое воздействие сердечных гликозидов существенно повышают сопротивление нексусов.
Нарушение электротонического взаимодействия между возбудимыми участками и повышение электрического сопротивления вставочных дисков, по-видимому, является основным механизмом возникновения частичных или полных блокад ножек и ветвей пучка Гиса.
Рефрактерность
Следует упомянуть еще об одном механизме нарушения проведения ПД, который имеет значение, в частности, при формировании так называемого повторного входа волны возбуждения (re-entry) — одного из наиболее частых механизмов возникновения сердечных аритмий (см. ниже).
Как известно, вслед за быстрой деполяризацией специализированного или сократительного волокна (фазой 0 ПД) следует длительный период невозбудимости волокна, в течение которого повторные надпороговые стимулы не сопровождаются возникновением нового ПД. Это абсолютный или эффективный рефрактерный период (ЭРП), который обычно несколько превышает длительность фазы 2 ПД (фазы плато) (рис. 3.8). В течение всего ЭРП быстрые натриевые каналы остаются инактивированными.
В фазу 3 ПД их инактивация постепенно устраняется, и доля натриевых каналов, способных активироваться вновь, постепенно возрастает. Если в этот период нанести очередной стимул, возникнет новый ПД, но его амплитуда и скорость деполяризации будут снижены. Это относительный рефрактерный период (ОРП). Низкая скорость деполяризации новых ПД, вызванных в течение ОРП, обусловливает медленное дальнейшее распространение волны возбуждения по волокну. Ясно, что, если очередной стимул совпадает с ЭРП, новый ПД не возникает и дальнейшее распространение возбуждения блокируется полностью.
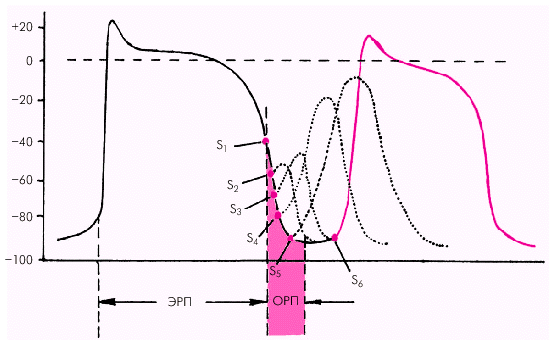
|
| Рис. 3.8. Эффективный и относительный рефрактерный периоды (ЭРП и ОРП). При нанесении экстрастимула во время ОРП новый ПД имеет малую амплитуду и низкую скорость деполяризации. «Полноценный» ответ возникает только при нанесении стимула после окончания ОРП. S 1–6 — экстрастимулы, наносимые в различные периоды ПД |
 Запомните
1. Основными механизмами нарушения проведения возбуждения по сердечному волокну являются: трансформация клеток “быстрого ответа” в клетки “медленного ответа” с резко сниженной скоростью деполяризации волокна, что чаще всего связано с уменьшением отрицательных значений потенциала покоя; декрементное (затухающее) проведение возбуждения по сердечному волокну, в том числе неравномерное декрементное проведение по нескольким параллельно расположенным волокнам, что приводит к расщеплению единого фронта распространения волны возбуждения; нарушение электротонического взаимодействия между возбудимыми участками волокна и значительное увеличение электрического сопротивления межклеточных вставочных дисков (нексусов), которое сопровождается ступенеобразным падением скорости проведения по волокну; абсолютная и относительная рефрактерность сердечного волокна, во время которой его возбудимость оказывается резко сниженной. 2. Наиболее часто указанные механизмы нарушения проведения реализуются в условиях очагового повреждения тканей, ишемии сердечной мышцы, ацидоза и повышения внеклеточной концентрации ионов К+. Запомните
1. Основными механизмами нарушения проведения возбуждения по сердечному волокну являются: трансформация клеток “быстрого ответа” в клетки “медленного ответа” с резко сниженной скоростью деполяризации волокна, что чаще всего связано с уменьшением отрицательных значений потенциала покоя; декрементное (затухающее) проведение возбуждения по сердечному волокну, в том числе неравномерное декрементное проведение по нескольким параллельно расположенным волокнам, что приводит к расщеплению единого фронта распространения волны возбуждения; нарушение электротонического взаимодействия между возбудимыми участками волокна и значительное увеличение электрического сопротивления межклеточных вставочных дисков (нексусов), которое сопровождается ступенеобразным падением скорости проведения по волокну; абсолютная и относительная рефрактерность сердечного волокна, во время которой его возбудимость оказывается резко сниженной. 2. Наиболее часто указанные механизмы нарушения проведения реализуются в условиях очагового повреждения тканей, ишемии сердечной мышцы, ацидоза и повышения внеклеточной концентрации ионов К+.
|
Повторный вход волны возбуждения (re-entry)
Повторный вход волны возбуждения (re-entry) является одним из наиболее важных механизмов возникновения многих аритмий. Это особый вид нарушения распространения волны возбуждения, при котором электрический импульс, совершая движение по замкнутому пути (петле, кругу), вновь возвращается к месту своего возникновеня и повторяет движение (М.С. Кушаковский).
 Запомните
Для возникновения механизма повторного входа (re-entry) необходимы три условия: анатомическое или функциональное расщепление пути проведения электрического импульса и наличие замкнутого контура (петли проведения); однонаправленная блокада на одном из участков петли; замедленное распространение возбуждения на другом участке петли. Запомните
Для возникновения механизма повторного входа (re-entry) необходимы три условия: анатомическое или функциональное расщепление пути проведения электрического импульса и наличие замкнутого контура (петли проведения); однонаправленная блокада на одном из участков петли; замедленное распространение возбуждения на другом участке петли.
|
Рис. 3.9 иллюстрирует механизм, с помощью которого замедленное проведение и однонаправленный блок приводят к развитию повторного входа. Анатомическое строение специализированной проводящей системы и миокардиальных волокон желудочков и предсердий таково, что оно и в норме содержит множество элементов, которые потенциально могут функционировать как петли замкнутого контура. Например, дистальные участки проводящей системы желудочков (волокна Пуркинье) образуют множество ответвлений, отделенных друг от друга и от миокарда желудочков соединительной тканью и в то же время тесно сообщающихся между собой. Однако в нормальных условиях быстро распространяющееся возбуждение почти одновременно охватывает все волокна Пуркинье (рис. 3.9, а) и достигает миокарда желудочков, в связи с чем механизм re-entry не реализуется. В патологических условиях область поражения миокарда (например, зона ишемии) может охватывать описанные выше периферические участки проводящей системы, где располагаются замкнутые петли, образованные пучками волокон Пуркинье. Скорость проведения импульса в этих участках может быть значительно снижена, например, в результате уменьшения потенциала покоя и скорости деполяризации (см. выше).
В связи с тем, что в пораженной области сердца угнетение проводимости, как правило, бывает неравномерным, в одном из сегментов замкнутой петли снижение проводимости может оказаться настолько выраженным, что здесь возникает однонаправленный блок: импульс не проводится в антероградном направлении (на рисунке — сверху вниз), но проводится в ретроградном направлении (на рисунке снизу вверх). Таким образом формируются все три условия, необходимые для возникновения механизма re-entry.
В этих условиях, как показано на рис. 3.9, б, в дистальной замкнутой петле, образованной пучками волокон Пуркинье и миокардом, импульс не может пройти через участок однонаправленной блокады (ветвь В) и медленно проводится в антероградном направлении (сверху вниз) только по ветви А, по которой он достигает миокарда желудочков. Поскольку ветвь В первоначально не возбуждалась и не находится в рефрактерном состоянии, импульс проводится по ней в ретроградном направлении (снизу вверх) и вновь достигает основного пучка волокон Пуркинье (рис. 3.9, в). Если к этому времени основной пучок волокон Пуркинье и его неблокированная ветвь А вышли из состояния рефрактерности, возможно повторное возбуждение петли А и миокарда желудочков, в результате чего возникает преждевременное сокращение — экстрасистола.
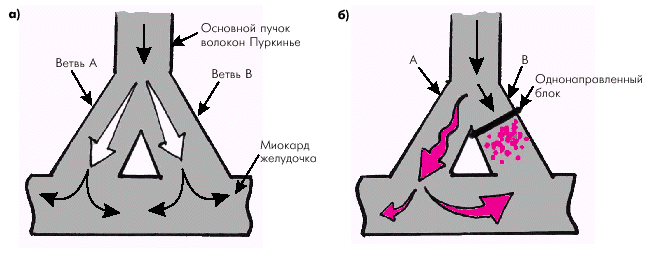
|
| Рис. 3.9. Схема, иллюстрирующая механизм повторного входа волны возбуждения (а, б, в). Объяснение в тексте. а — нормальное проведение; б — однонаправленный блок и антероградное медленное проведение импульса по ветви А; в — ретроградное проведение импульса по ветви В, которая сохранила свою возбудимость | 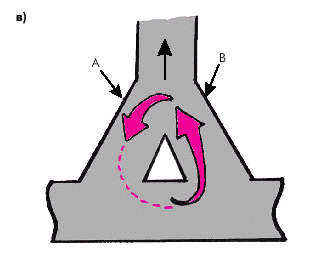
|
При “благоприятных” условиях такая циркуляция волны возбуждения по замкнутой петле может продолжаться достаточно долго, обусловливая повторные частые сокращения сердца — пароксизм так называемой реципрокной тахикардии.
 Запомните
Устойчивая повторяемость феномена re-entry, сопровождающаяся длительной циркуляцией волны возбуждения по замкнутой петле, возможна только в том случае, если эффективный рефрактерный период любого участка этой петли будет меньше времени продвижения электрического импульса по этой петле (рис. 3.10, а). Тогда перед фронтом волны возбуждения (его “головой”) постоянно будет оставаться участок возбудимой ткани, т.е. “голова” не догонит “хвост”, образованный шлейфом рефрактерности. Запомните
Устойчивая повторяемость феномена re-entry, сопровождающаяся длительной циркуляцией волны возбуждения по замкнутой петле, возможна только в том случае, если эффективный рефрактерный период любого участка этой петли будет меньше времени продвижения электрического импульса по этой петле (рис. 3.10, а). Тогда перед фронтом волны возбуждения (его “головой”) постоянно будет оставаться участок возбудимой ткани, т.е. “голова” не догонит “хвост”, образованный шлейфом рефрактерности.
|
Иными словами, чем короче рефрактерный период (и меньше скорость распространения электрического импульса), тем больше возможность длительного существования циркуляции волны возбуждения по петле re-entry. Наоборот, прервать циркуляцию можно, значительно увеличив рефрактерность волокон, входящих в состав петли, или увеличив скорость распространения волны возбуждения по петле re-entry. Тогда циркулирующая волна наталкивается на участок, находящийся в состоянии рефрактерности, и прерывается (рис. 3.10, б).
|
| Рис. 3.10. Феномен кругового движения волны возбуждения (re-entry). а — ЭРП меньше времени продвижения электрического импульса по петле re-entry; б — увеличение ЭРП любого участка петли re-entry прерывает круговое движение («голова» волны возбуждения наталкивается на «хвост» рефрактерности) |
Следует также помнить, что спонтанное возникновение re-entry обычно инициируется экстрасистолами, естественно, при наличии описанных выше условий возникновения повторного входа. Прервать циркуляцию re-entry можно также, нанося искусственные преждевременные импульсы и стараясь попасть в узкий “зазор” между передним фронтом волны возбуждения и “хвостом” рефрактерности.
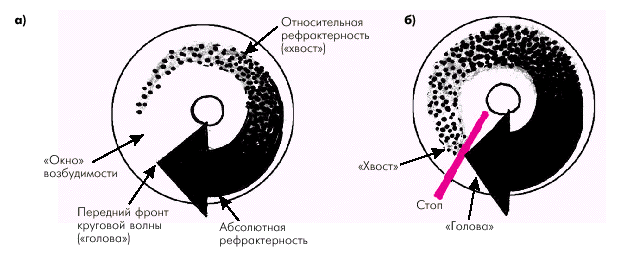
В зависимости от размеров петли повторного входа различают macro-re-entry и micro-re-entry. Формирование macro-re-entry лежит в основе возникновения трепетания предсердий и некоторых форм реципрокной тахикардии. Петля macro-re-entry возникает (рис. 3.11):
- в функционирующих дополнительных проводящих путях при синдроме преждевременного возбуждения (синдроме WPW — см. ниже);
- в АВ-соединении;
- в миокарде, окружающем крупный участок невозбудимой ткани сердца (постинфарктный рубец, аневризма ЛЖ);
- в миокарде предсердий.
При формировании петли micro-re-entry движение импульса происходит по малому замкнутому кольцу, не связанному с каким-либо анатомическим препятствием. Полагают, что формирование множества петель micro-re-entry в предсердиях или желудочках ведет к возникновению фибрилляции предсердий или желудочков. В этих случаях передние фронты циркулирующих волн возбуждения постоянно наталкиваются на ограниченные участки невозбудимой ткани, находящейся в рефрактерном периоде. В связи с этим волны micro-re-entry постоянно меняют свое направление, возникают завихрения и хаотическое случайное возбуждение отдельных участков предсердий или желудочков.
Некоторые другие механизмы возникновения аритмий рассмотрены ниже при описании диагностики конкретных видов аритмий.
|
| Рис. 3.11. Примеры возникновения круговой волны возбуждения. а — при наличии дополнительного (аномального) пути проведения (пучка Кента); б — при функциональной диссоциации АВ-узла; в — при аневризме ЛЖ; г — при трепетании предсердий |
Дата добавления: 2015-08-04; просмотров: 1080;
