Перинатальная смертность в России - профилактика в перинатальных центрах
В нашей стране ряд высококвалифицированных акушерских стационаров работает по принципу перинатальных центров, которые получили правовой статус в приказе Минздравсоцразвития РФ № 308 от 09. 12. 2004 г. «О вопросах организации деятельности перинатальных центров».
Опыт экономически развитых стран, где при относительно низком уровне перинатальной смертности (10—12%о) лишь 25% перинатальных потерь и заболеваемости приходится на долю доношенных детей, подтверждает положение о том, что повышение качества акушерской помощи прежде всего отражается на снижении перинатальной смертности среди доношенных. Этого позволяют достигнуть широкая дородовая госпитализация, в которой нуждаются 65—70% беременных высокого риска, мониторный контроль в родах, расширение показаний к кесареву сечению в интересах плода, рациональная тактика ведения родов у этих женщин (25—30% родов завершилось кесаревым сечением, в 2002 г. их уровень достиг 40—45%). Такой высокий уровень частоты кесарева сечения можно объяснить особенностью контингента женщин, родоразрешающихся в перинатальном центре.
Раздельный анализ динамики мертворождаемости и ранней неонатальной смертности выявил изменения в соотношении этих показателей при общей тенденции к их снижению. Соотношение мертворождаемости и ранней неонатальной смертности в структуре перинатальной смертности различно, носит неустойчивый характер и зависит от числа индуцированных родов с врожденной патологией плода и поступления женщин с антенатально умершим плодом. Четкой зависимости соотношения антенатальной и интранатальной мертворождаемости по мере снижения показателя отметить не удалось. Самый низкий удельный вес интранатальной мертворождаемости получен в перинатальных центрах. В последние годы доля интранатальной мертворождаемости составляла 13—22% от общего уровня перинатальных потерь. Это соотношение во многом определяется также числом женщин, беременность у которых была прервана по медицинским показаниям в поздние сроки. Дифференцированно в динамике снижалась перинатальная смертность в группах детей с различной массой тела при рождении. Снижение происходило практически во всех весовых группах с массой тела 1000 г и более, однако наиболее высокие темпы снижения отмечены в группах детей, рожденных с массой тела 1000—1499 г и 1500—2499 г и среди доношенных с массой тела 2500-3499 г.
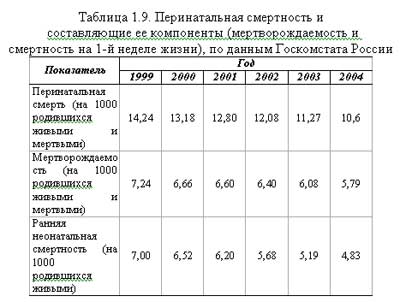
В последние годы в Российской Федерации перинатальная смертность имеет стойкую положительную динамику. За последние 5 лет показатель перинатальной смертности в стране снизился на 20,8%, в том числе — мертворождаемость на 16,0%, ранняя неонатальная смертность — на 25,8% (табл. 1.9).
В 2003 г. показатель перинатальной смертности в Российской Федерации составил 11,27 на 1000 родившихся живыми и мертвыми, в том числе в городских поселениях— 11,38 и в сельской местности — 11,03. Доля мертворождаемости и ранней неонатальной смертности в структуре перинатальной смертности составляет 54 и 46% соответственно, показатель мертворождаемости на 1000 родившихся живыми и мертвыми — 6,08 и показатель ранней неонатальной смертности на 1000 родившихся живыми — 5,19.
Показатель перинатальной смертности в 2003 г. колебался от 9,49 в Уральском федеральном округе до 13,06 в Дальневосточном федеральном округе. Снижение показателя перинатальной смертности в 2003 г. по сравнению с 2002 г. отмечено во всех 7 федеральных округах Российской Федерации, процент снижения этого показателя колеблется от 2,8% в Дальневосточном федеральном округе до 8,6% в Южном федеральном округе (Российская Федерация — снизился на 6,7%).
Анализ основных причин перинатальной смертности свидетельствует, что внутриматочная гипоксия и асфиксия остаются ведущей причиной, которая, как правило, обусловливается плацентарной недостаточностью (гипоплазия плаценты, структурные ее изменения и др.) и в более редких случаях преждевременной отслойкой нормально расположенной плаценты.
Второй по значимости причиной в последние годы являются врожденные пороки развития, которые на уровне женской консультации в значительном числе случаев или не выявляются, или выявляются в поздние сроки беременности.
Роль врожденной пневмонии в структуре причин перинатальной смертности в последнее время начинает несколько снижаться, что обусловлено своевременным началом лечения детей от матерей группы риска внутриутробной инфекции, а также применением современных технологий, позволяющих снизить летальность. Большое значение для снижения этой патологии имеет диагностика инфекции у беременных и своевременное икачественное их лечение.
Одно из ведущих мест ранее занимали внутри-желудочковые кровоизлияния. Возможно, это частично было связано с гипердиагностикой. Уменьшение роли этой патологии в перинатальной смертности на современном этапе объясняется более совершенной и широко применяемой в перинатальных центрах диагностикой и использованием комплекса мероприятий, направленных на профилактику и лечение этой патологии.
Родовая травма, ранее занимавшая значительную долю в структуре основных причин перинатальной смертности, сейчас встречается в единичных случаях, чему способствовала дородовая диагностика (УЗИ, рентгенопельвиометрия и др.), а также бережное ведение родов и расширение показаний к оперативному родоразрешению.
Большую роль в снижении показателя перинатальной смертности сыграло широкое применение мониторного слежения за состоянием плода и совершенствование службы реанимации новорожденных и выхаживания маловесных и незрелых детей. Акушерские стационары, работающие как перинатальные центры, обеспечивающие относительно высокий уровень перинатальной технологии, способны снизить перинатальные потери от ряда причин, однако устойчивость этих достижений зависит от системы организации службы родовспоможения в регионе в целом, а также от социально-экономических условий, в которых живет население, в том числе и беременные женщины. Особенно эффективно функционируют подобные центры в Японии и ФРГ, где уровень перинатальных потерь снизился до минимальных величин (в 1985 г. в Японии он составлял 8%о, в 1989 г. снизился до 5%>; в ФРГ в 1985 г. был равен 7,8%о).
Таким образом, снижения перинатальной смертности в РФ в целом можно добиться за счет создания на административных территориях перинатальных центров, которым поручались бы функции организационных центров всей акушерской помощи на территории, в том числе выполнение четкой перинатальной диагностики. Дальнейшее ее снижение будет связано с улучшением социально-экономических условий жизни, а следовательно, репродуктивного здоровья женщин и населения в целом.
18. Влагалищное исследование в родах. Показания, методика выполнения, возможные осложнения.
ВНУТРЕННЕЕ (ВЛАГАЛИЩНОЕ) ИССЛЕДОВАНИЕ
Внутреннее акушерское исследование выполняют одной рукой (двумя пальцами, указательным и средним, четырьмя – полурукой, всей рукой). Внутреннее исследование позволяет определить предлежащую часть, состояние родовых путей, наблюдать динамику раскрытия шейки матки во время родов, механизм вставления и продвижения предлежащей части и др. У рожениц влагалищное исследование производят при поступлении в родовспомогательное учреждение, и после излития околоплодных вод. В дальнейшем влагалищное исследование производят только по показаниям. Такой порядок позволяет своевременно выявить осложнения течения родов и оказать помощь. Влагалищное исследование беременных и рожениц является серьезным вмешательством, которое должны выполнять с соблюдением всех правил асептики и антисептики.
Внутреннее исследование начинают с осмотра наружных половых органов (оволосение, развитие, отек вульвы, варикозное расширение вен), промежности (ее высота, ригидность, наличие рубцов) и преддверья влагалища. Во влагалище вводят фаланги среднего и указательного пальцев и производят его обследование (ширина просвета и длина, складчатость и растяжимость стенок влагалища, наличие рубцов, опухолей, перегородок и других патологических состояний). Затем находят шейку матки и определяют ее форму, величину, консистенцию, степень зрелости, укорочение, размягчение, расположение по продольной оси таза, проходимость зева для пальца. При исследовании в родах определяют степень сглаженности шейки (сохранена, укорочена, сглажена), степень раскрытия зева в сантиметрах, состояние краев зева (мягкие или плотные, толстые или тонкие). У рожениц при влагалищном исследовании выясняют состояние плодного пузыря (целостность, нарушение целостности, степень напряжения, количество передних вод). Определяют предлежащую часть (ягодицы, головка, ножки), где они находятся (над входом в малый таз, во входе малым или большим сегментом, в полости, в выходе таза). Опознавательными пунктами на головке являются швы, роднички, на тазовом конце - крестец и копчик. Пальпация внутренней поверхности стенок таза позволяет выявить деформацию его костей, экзостозы и судить о емкости таза. В конце исследования, если предлежащая часть стоит высоко, измеряют диагональную конъюгату (conjugata diagonalis), расстояние между мысом (promontorium) и нижним краем симфиза (в норме – 13см). Для этого пальцами, введенными во влагалище, стараются достичь мыса и концом среднего пальца касаются его, указательный палец свободной руки подводят под нижний край симфиза и отмечают на руке то место, которое непосредственно соприкасается с нижним краем лонной дуги. Затем выводят из влагалища пальцы, обмывают их. Ассистент измеряет на руке отмеченное расстояние сантиметровой лентой или тазомером. По размерам диагональной конъюгаты можно судить о размерах истинной конъюгаты. Если индекс Соловьева (0,1 от окружности Соловьева) до 1,4 см, то из размера диагональной конъюгаты вычитают 1,5 см, а если больше 1,4 см, то вычитают 2 см.
Дата добавления: 2015-08-04; просмотров: 2364;
