Тахикардии
Тахикардиями называют нарушения ритма сердца, при которых три или более комплексов следуют друг за другом со скоростью более 100 сокращений в 1 мин. Чаще они возникают вследствие структурных поражений сердца. Считается, что пароксизмальные тахикардии, индуцируемые преждевременными предсердными или желудочковыми комплексами, развиваются по механизму циркуляции возбуждения. В основе некоторых видов тахиаритмий, развивающихся под действием сердечных гликозидов, лежит триггерная активность (см. ниже).
Если у больного с тахикардией сохраняется стабильная гемодинамика, необходимо установить ее механизм и источник, поскольку ответы на эти вопросы обычно помогают выбрать адекватное лечение. Прежде всего следует сравнить ЭКГ, зарегистрированную во время тахикардии, с ЭКГ, снятой при нормальном синусовом ритме. При этом желательно записывать ЭКГ в одном из отведений, в котором амплитуда зубца Р максимальна, обычно это отведения II или V1. Регистрация должна быть достаточно продолжительной. Для регистрации предсердной активности можно также использовать гибкий катетер с электродом на конце, вводимый в пищевод и располагающийся позади левого предсердия. Анализ ЭКГ позволяет установить наличие, частоту, морфологию и регулярность зубцов Р и комплексов QRS, связь между активностью предсердий и желудочков, сравнить морфологию комплексов QRS во время синусового ритма и тахикардии и оценить реакции на массаж каротидного синуса и другие вагусные пробы.
Пробу с надавливанием на сонный (каротидный) синус следует выполнять только при условии проведения электрокардиографического мониторного контроля за пациентом и при наличии реанимационного оборудования, которое может понадобиться в случае развития асистолии и/или фибрилляции желудочков, несмотря на то, что вероятность этого достаточно мала. Массаж сонного (каротидного) синуса не .следует выполнять больным с шумами над сонными артериями. Пациент должен лежать на спине, шея должна быть разогнута. Не следует выполнять массаж одновременно с обеих сторон. Массаж осуществляется путем надавливания в течение 5 с на область шеи, находящуюся непосредственно под углом нижней челюсти. К другим вагомиметическим пробам относятся проба Вальсальвы, погружение лица в холодную воду, введение 5— 10 мг эдрофония (Edrophonium).
Контроль яремного венозного пульса помогает оценить активность предсердий и ее взаимосвязь с эктопической активностью желудочков. Периодическое появление пушечных волн а указывает на наличие атриовентрикулярной диссоциации, в то время как регулярные пушечные волны а характерны для желудочково-предсердной проводимости 1:1. В случае трепетания или мерцания предсердий на яремных венах можно обнаружить волны трепетания или, напротив, отсутствие каких-либо признаков предсердной активности соответственно. Изменения амплитуды артериального пульса также свидетельствуют о наличии у пациента атриовентрикулярной диссоциации. Другим признаком атриовентрикулярной диссоциации служит вариабельность интенсивности I тона сердца на фоне регулярного ритма.
Синусовая тахикардия. О синусовой тахикардии у взрослых говорят, если частота сердечных сокращений превышает 100 в 1 мин, но не достигает 200 в 1 мин. Синусовую тахикардию саму по себе нельзя рассматривать как нарушение ритма сердца. Напротив, она представляет собой физиологический ответ на целый ряд стрессовых ситуаций, таких как лихорадка, уменьшение объема циркулирующей крови, беспокойство, физическая нагрузка, тиреотоксикоз, гипоксемия или застойная сердечная недостаточность. Для синусовой тахикардии характерны постепенное начало и прекращение. На ЭКГ видно, что каждому комплексу QRS предшествует зубец Р с нормальными синусовыми очертаниями. Надавливание на сонные (каротидные) синусы обычно вызывает незначительное замедление ритма с последующим возвращением к исходной частоте сердечных сокращений после прекращения пробы. Эти признаки отличают ее от пароксизмальной суправентрикулярной тахикардии, которая при массаже сонного (каротидного) синуса слегка замедляется и внезапно обрывается.
Синусовую тахикардию нельзя рассматривать как первичную аритмию, поскольку она всегда представляет собой физиологическую реакцию сердца на предъявляемые ему запросы. В связи с этим лечение должно быть направлено на устранение первичного расстройства. В частности, при сердечной недостаточности показаны сердечные гликозиды и/или мочегонные средства, при гипоксемии — оксигенотерапия, адекватная коррекция требуется при тиреотоксикозе, возмещение объема циркулирующей жидкости — при гиповолемии; в случае повышения температуры тела назначают ацетилсалициловую кислоту; эмоционального стресса — транквилизаторы.
Фибрилляция (мерцание) предсердий. Этот довольно распространненный вид аритмии может иметь пароксизмальную или постоянную форму. Ее можно выявить у здоровых людей, особенно во время эмоционального стресса, после хирургического вмешательства, физической нагрузки или острой алкогольной интоксикации. Фибрилляция предсердий также может развиться у лиц, страдающих заболеваниями сердца или легких, на фоне острой гипоксии, гиперкапнии, метаболических или гемодинамических расстройств. Постоянная форма данной патологии обычно встречается у больных с такими нарушениями деятельности сердечно-сосудистой системы, как ревматическое поражение сердца, неревматическое поражение левого предсердно-желудочкового (митрального) клапана, артериальная гипертензия, хроническое заболевание легких, дефект межпредсердной перегородки, а также при целом ряде различных пороков сердца. Фибрилляция предсердий может быть первым проявлением тиреотоксикоза. Так называемое изолированное мерцание предсердий, возникающее у людей пожилого возраста без исходного заболевания сердца, можно рассматривать как тахикардитическую фазу синдрома слабости синусного узла,
Причинами инвалидизации при фибрилляции предсердий могут быть избыточный желудочковый ритм, приводящий к гипотонии или стенокардии у лиц, имеющих к ней предрасположенность, а также паузы после прекращения фибрилляции предсердий, вызывающие обмороки; системные эмболии, возникающие чаще всего у больных с ревматическим поражением сердца; неучастие сокращений предсердий в формировании сердечного выброса, что может служить причиной быстрой утомляемости больных; беспокойство больного, вызванное ощущением сердцебиения. У больных с тяжелым нарушением функции сердца, в частности при гипертрофии и снижении податливости миокарда желудочков, сочетание таких факторов, как неучастие предсердий в наполнении желудочков и укорочение периода их наполнения вследствие быстрого ритма сокращений при фибрилляции предсердий, может вызвать заметные расстройства гемодинамики, обмороки или сердечную недостаточность. У больных со стенозом левого атриовентрикулярного отверстия (митральным стенозом), время наполнения желудочков у которых играет решающую роль в поддержании работы сердца, развитие фибрилляции предсердий с быстрым желудочковым ритмом может спровоцировать отек легких (см. гл. 187).
Фибрилляция предсердий характеризуется дезорганизацией предсердий активности и отсутствием четких зубцов Р на поверхностной ЭКГ (см. рис. 184-1, в). Предсердная активность проявляется волнообразными колебаниями изолинии или появлением более остроконечных, чем обычно, предсердных зубцов различной амплитуды и частоты, варьирующей от 350 до 600 в 1 мин. При этом сокращения желудочков нерегулярны, что обусловлено большим количеством предсердных импульсов, поступающих к предсердно-желудочковому узлу. В результате этого он приобретает частичную рефрактерность к последующим импульсам. Эффект влияния предсердных импульсов, не проникающих через предсердно-желудочковый узел, на прохождение идущих следом предсердных импульсов получил название скрытой проводимости. В результате ритм сокращения желудочков по сравнению с истинным предсердным ритмом значительно реже. Если фибрилляция предсердий трансформируется в трепетание предсердий с более медленным ритмом, эффект скрытой проводимости становится менее заметным, что сопровождается парадоксальным ускорением желудочкового ритма. Основным фактором, определяющим ритм желудочковых сокращений, является функциональный рефрактерный период предсердно-желудочкового узла или же наиболее быстрый режим стимуляции предсердий, при котором проводимость через этот узел составляет 1:1.
Если при фибрилляции предсердий желудочковый ритм становится регулярным и медленным, т. е. от 30 до 60 сокращений в 1 мин, то можно предположить развитие полной сердечной блокады. Если же ритм становится регулярным, но частым, более 100 сокращений в 1 мин, то есть основания заподозрить атриовентрикулярную или желудочковую тахикардию. Наиболее частой причиной указанных аритмий служит интоксикация препаратами наперстянки.
У больных с фибрилляцией предсердий можно обнаружить отсутствие волны а при регистрации яремного венозного пульса, а также изменение напряжения пульса, на сонных артериях. При этом обычно меняется интенсивность и I тона сердца. При эхокардиографии часто выявляется расширение полости левого предсердия. У больных, диаметр левого предсердия которых превышает 4,5 см, трудно рассчитывать на перевод фибрилляции предсердий в синусовый ритм или поддержание последнего, несмотря на проводимую терапию.
Лечение. При остром приступе фибрилляции предсердий необходимо выяснить, какой фактор явился его первопричиной: лихорадка, пневмония, алкогольная интоксикация, тиреотоксикоз, эмболия сосудов легких или перикардит. Если подобный фактор выявлен, лечение следует направлять на его устранение. В том случае, если клинически состояние пациента значительно нарушено, эффективной может оказаться электроимпульсная терапия. При отсутствии тяжелых расстройств кровообращения основной целью лечения является урежение желудочкового ритма, что может быть достигнуто с помощью сердечных гликозидов, антагонистов кальция или адреноблокаторов. Все эти препараты увеличивают рефрактерный период предсердно-желудочкового узла и замедляют его проводимость. Восстановление синусового ритма обеспечивают хинидин или хинидинподобные препараты (типа IA) (см. табл. 184-1). Важно замедлить атриовентрикулярную проводимость до того, как будут введены указанные выше препараты, поскольку их ваголитический эффект и способность перевести фибрилляцию предсердий в трепетание предсердий может подавить скрытую проводимость и привести к чрезмерному ускорению желудочкового ритма. В подобной ситуации целесообразно использовать адреноблокаторы. Если лекарственными средствами не удается перевести фибрилляцию предсердий в синусовый ритм, то прибегают к электроимпульсной терапии, используя разряды мощностью 100— 200 Вт-с. Больным со стойкой фибрилляцией предсердий по меньшей мере за 2 нед до начала электроимпульсной терапии и в течение 2 нед после восстановления синусового ритма необходимо назначить антикоагулянтную терапию. Имеются данные о том, что антикоагулянтная терапия позволяет снизить частоту системных эмболий, вызванных электроимпульсной терапией. Вероятность перевода фибрилляции предсердий в синусовый ритм и сохранение его у больных с хроническим характером этого нарушения и длительным ревматическим поражением сердца с выраженным расширением предсердий или без него очень мала. Это же справедливо для лиц с изолированной фибрилляцией предсердий.
Если лекарственными средствами или электроимпульсной терапией удалось восстановить синусовый ритм, то предотвратить рецидивы фибрилляции предсердий помогут хинидин или подобные ему препараты. Если у конкретного больного вероятность успеха электроимпульской терапии мала, а риск рецидива велик, наиболее целесообразной может быть стабилизация желудочковой активности с . помощью антагонистов кальция, адреноблокаторов или сердечных гликозидов. Поскольку у подобных больных всегда есть риск системных эмболий, им следует проводить постоянную антикоагулянтную терапию.
Трепетание предсердий. Это нарушение ритма возникает почти всегда у больных с органическими заболеваниями сердца. Трепетание может носить пароксизмальный характер при наличии фактора, провоцирующего его (например, перикардит или острая дыхательная недостаточность), или иметь постоянную форму. Трепетание, так же как и фибрилляция предсердий, очень часто возникает в первую неделю после операции на открытом сердце. Трепетание предсердий обычно менее продолжительно, чем фибрилляция, хотя в ряде случаев оно может сохраняться в течение нескольких месяцев или даже лет. Чаще, однако, если трепетание предсердий продолжается более 1 нед, оно трансформируется в фибрилляцию предсердий. Системные эмболии при трепетании предсердий возникают реже, чем при их фибрилляции.
Трепетание предсердий характеризуется предсердным ритмом с частотой 250—350 сокращений в 1 мин. В типичных случаях желудочковый ритм составляет 1/2 предсердного, т. е. приблизительно 150 сокращений в 1 мин. Если под влиянием антиаритмических параметров типа хинидина, обладающего также ваголитическими свойствами, предсердный ритм замедлится до 220 и менее сокращений в 1 мин, то желудочковый ритм может внезапно ускориться в результате развития атриовентрикулярной проводимости 1:1. В классических ситуациях ЭКГ при трепетании предсердий имеет вид регулярных пилообразных волн, которые наиболее выражены в нижних отведениях (см. рис. 184-1, г). Регулярная желудочковая активность, не являющаяся частью предсердного ритма, свидетельствует о наличии у больного атриовентрикулярной блокады. Изучение карт электрической активности миокарда показало, что трепетание предсердий представляет собой одну из форм феномена циркуляции возбуждения, локализующегося в нижней части правого предсердия.
Лечение. Наиболее эффективным средством лечения при трепетании предсердий является электроимпульсная терапия, выполняемая с использованием разрядов низких энергий 10—50 Вт- с на фоне умеренного воздействия седативных средств. У больных, трепетание предсердий у которых развивается после операции на открытом сердце или осложняет течение острого инфаркта миокарда, особенно если одновременно проводили лечение сердечными гликозидами, электростимуляция предсердий с частотой 115—130% от ритма трепетания обычно позволяет перевести его в синусовый ритм. Электростимуляцию выполняют, используя электроды, имплантированные в миокард оперативным путем или введенные трансвенозно. Электростимуляция предсердий может привести также к трансформации трепетания в фибрилляцию предсердий, при которой легче контролировать желудочковый ритм. Если клиническое состояние больного не требует немедленного восстановления синусового ритма, то прежде всего следует уменьшить частоту желудочковых сокращений. Для этого активность предсердно-желудочкового узла подавляют адреноблокаторами, антагонистами кальция или сердечными гликозидами. Последняя группа препаратов в ряде случаев может перевести трепетание предсердий в их фибрилляцию. После того как с помощью одного из указанных препаратов удастся замедлить проводимость предсердно-желудочкового узла, следует предпринять попытку перевести трепетание предсердий в синусовый ритм, используя хинидин или хинидинподобные препараты. Доза выбранного препарата повышается до тех пор, пока не будет достигнуто восстановление синусового ритма или не появятся побочные эффекты.
Для профилактики рецидивов трепетания и фибрилляции предсердий используют хинидин, хинидинподобные препараты и амиодарон (см. табл. 184-2).
Пароксимальные суправентрикулярные тахикардии. В большей части случаев предпосылкой для возникновения пароксизмальной суправентрикулярной тахикардии, ранее называвшейся пароксизмальной предсердной тахикардией, служат функциональные различия проводимости и рефрактерности предсердно-желудочкового узла или наличие обходного атриовентрикулярного тракта. Как показали электрофизиологические исследования, наиболее распространенным механизмом, лежащим в основе преобладающего большинства этого вида тахикардии, является феномен циркуляции возбуждения, которое может локализоваться на уровне синусно-предсердного узла, предсердия, предсердно-желудочкового узла, формировать большой круг, захватывающий участки с антеградной проводимостью в предсердно-желудочковом узле и пути ретроградного проведения по атриовентрикулярному обходному тракту. Подобный обходной тракт может обладать и антеградной проводимостью, как, например, при синдроме Вольфа — Паркинсона — Уайта. Однако чаще обходной тракт характеризуется только ретроградным проведением импульсов и называется скрытым обходным трактом. При отсутствии синдрома Вольфа — Паркинсона — Уайта механизм циркуляции возбуждения, захватывающий предсердно-желудочковый узел или скрытый обходной тракт, более чем в 90 % случаев обусловливает развитие пароксизмально-суправентрикулярной тахикардии.
Атриовентрикулярная узловая тахикардия, развивающаяся по механизму циркуляции возбуждения. Не существует какой-либо возрастной, половой или нозологической предрасположенности к развитию атриовентрикулярной пароксизмальной тахикардии, являющейся наиболее частой причиной суправентрикулярной тахикардии. Это нарушение характеризуется регулярными комплексами QRS, ритм которых варьирует от 120 до 250 в 1 мин. Преждевременные предсердные комплексы, индуцирующие это нарушение ритма, практически всегда сочетаются с удлинением интервала Р—R. Ретроградные зубцы Р могут отсутствовать, накладываться на комплексы QRS или появляться в виде деформированных терминальных участков комплексов QRS.
Атриовентрикулярная пароксизмальная тахикардия (см. рис. 184-1,д) может быть спровоцирована или купирована синхронизированными преждевременными электрическими стимулами предсердий. Развитие тахикардии почти всегда сочетается с удлинением интервала Р—R вследствие замедления проводимости предсердно-желудочкового узла за счет увеличения интервала предсердие — предсердно-желудочковый пучок (Гиса), что играет критическую роль в генезе этой аритмии. Внезапное увеличение интервала предсердие — пучок Гиса объясняется концепцией двойных атриовентрикулярных узловых путей проведения, являющихся субстратом явления циркуляции возбуждения на уровне предсердно-желудочкового узла. Согласно этой концепции (рис. 184-2), предсердно-желудочковый узел в продольном направлении расщепляется на два функционально различных проводящих пути: путь обладает быстрой проводимостью и продолжительным рефрактерным периодом (быстрый путь) и -путь, обладающий коротким рефрактерным периодом, но медленной проводимостью (медленный путь). При синусовом ритме предсердные импульсы идут по пути, вызывая одиночные комплексы QRS с нормальными интервалами Р—R. Импульс, который одновременно проводится и по медленному пути, достигает предсердно-желудочкового пучка (Гиса) в тот момент, когда его волокна уже деполяризованы и рефрактерны к поступающим раздражениям. Проведение дополнительных предсердных импульсов по пути блокируется вследствие его длительного рефрактерного периода, с одной стороны, и медленной проводимости по -пути, с другой. Если проведение импульса по -пути происходит достаточно медленно, то за это время восстанавливается возбудимость рефрактерного до этого пути. В результате создаются условия для циркуляции предсердного импульса и возникновения тахикардии. Для сохранения механизма циркуляции возбуждения на уровне предсердно-желудочкового узла необходимо поддержание критического соотношения между скоростью проведения импульса в узле и его рефрактерностью. При этом активация предсердий и желудочков происходит одновременно, что объясняет отсутствие зубцов Р на ЭКГ, зарегистрированной на поверхности тела.
Клинические проявления. Атриовентрикулярная узловая тахикардия, развивающаяся по механизму циркуляции возбуждения, проявляется ощущениями сердцебиения, обмороками, сердечной недостаточностью. Тяжесть этих симптомов зависит от частоты и продолжительности аритмий, а также от наличия и выраженности поражения сердца. Гипотензия и обмороки могут быть результатом внезапного прекращения наполнения желудочков кровью из предсердий. Одновременно с уменьшением наполнения желудочков кровью повышается давление в предсердии, приводящее к острому отеку легких. Одновременное сокращение предсердий и желудочков приводит к возникновению пушечных волн а.
Лечение. У больных с нормальным артериальным давлением в 80 % случаев купировать нарушение ритма удается, применив вагальные пробы, в частности массаж сонного (каротидного) синуса. При гипотензии мезатон (применяемый с осторожностью), повышая артериальное давление, может восстановить нарушенный ритм сердечных сокращений без использования других препаратов. Действие мезатона можно дополнить надавливанием на сонный (каротидный) синус. Если желаемый эффект не будет достигнут, следует применить верапамил в дозе 2,5—10 мг внутривенно. Можно использовать анаприлин в дозе 0,05— 0,2 мг/кг внутривенно или другие адреноблокаторы. Однако действие сердечных гликозидов проявляется медленно. Если указанные меры неэффективны или наблюдаются рецидивы тахикардии, больному целесообразно установить электрокардиостимулятор (с использованием венозного доступа) для временной стимуляции предсердий.
Включение механизма циркуляции возбуждения на уровне предсердно-желудочкового узла можно предотвратить препаратами, действующими преимущественно на антеградное проведение по медленному пути (сердечные гликозиды. адреноблокаторы или антагонисты кальция), а также на быстрый путь (хинидин и его аналоги). Препараты, способные предотвращать рецидивы- нарушений ритма, препятствуют также их появлению во время программной электростимуляции. Для этого используют катетеры временных электрокардиостимуляторов, которые соединяют с физиологическими стимуляторами, способными задавать различные режимы стимуляции и генерировать один или более синхронизированных преждевременных импульсов. Если приступы пароксизмальной суправентрикулярной тахикардии повторяются часто и вызывают тяжело переносимые пациентом клинические симптомы, то предпочтение следует отдать электрофизиологическим исследованиям, а не эмпирическому подбору лекарственных препаратов. Антитахикардиальные электрокардиостимуляторы целесообразно использовать для купирования частых приступов пароксизмальной суправентрикулярной тахикардии, вызванной механизмом циркуляции возбуждения на уровне предсердно-желудочкового узла. В последние годы был разработан метод абляции атриовентрикулярного соединения, позволяющий подавить механизм циркуляции возбуждения в атриовентрикулярном узле. Однако его следует рассматривать только как последнее средство, поскольку после абляции необходимо устанавливать постоянный электрокардиостимулятор.
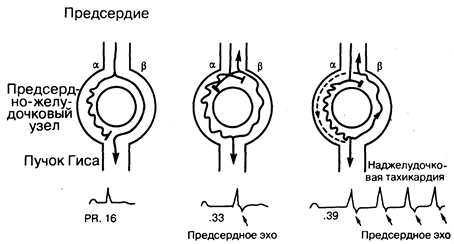
Рис.184-2. Механизм возникновения феномена циркуляции возбуждения на уровне предсердно-желудочкового узла. Схематично показаны предсердие, предсердно-желудочковый узел (ПЖУ) и предсердно-желудочковый пучок (Гиса). ПЖУ на своем протяжении распадается на два функционально различных пути проведения, - и (см. текст). При синусовом ритме импульс проводится по пути и вызывает появление нормального интервала Р — R. Проведение по -пути не может произойти, поскольку пучок Гиса находится в состоянии рефрактерности. При преждевременной генерации предсердного импульса блокируется быстрый путь, и возбуждение проводится к желудочку по медленному -пути. Затем импульс может вернуться к месту своего появления (предсердие), создавая феномен предсердного эха. Схематически это показано в нижней части рисунка: увеличение интервала Р—R и появление предсердного эха. На правом рисунке видно, что следующий преждевременный предсердный импульс вновь не сможет быть проведен по быстрому пути. Однако в этом случае проведение по -пути будет настолько медленным, что он сможет восстановиться и поддерживать круговое движение возбуждения внутри ПЖУ Это схематически показано в нижней части: преждевременный предсердный импульс приводит к увеличению интервала Р — R до 0,39 с, после чего следует эпизод суправентрикулярной тахикардии.
Атриовентрикулярные тахикардии, развивающиеся по механизму циркуляции возбуждения. В основе пароксизмальной суправентрикулярной тахикардии лежит ретроградное проведение возбуждения по антриовентрикулярному обходному пути, представляющему собой часть тахикардиального цикла. От предсердия импульсы антеградно проходят через предсердно-желудочковый узел и по системе Гиса — Пуркинье к желудочкам. Затем по обходному скрытому пути импульсы ретроградно возвращаются к предсердию. Данный механизм сходен с механизмом развития синдрома Вольфа — Паркинсона — Уайта (см. ниже), однако при атриовентрикулярной тахикардии по типу циркуляции возбуждения отсутствует антеградное проведение импульсов по обходному пути.
Атриовентрикулярная тахикардия, развивающаяся по механизму циркуляции возбуждения, может быть спровоцирована или, напротив, прервана как преждевременными предсердными комплексами, так и преждевременными желудочковыми комплексами. Приблизительно у 30 % больных с подобным типом тахикардии можно наблюдать деформацию комплекса QRS и/или зубца Т'. Поскольку при включении механизма циркуляции возбуждения на уровне предсердно-желудочкового узла активация предсердий следует за активацией желудочков, то зубцы Р обычно регистрируются после комплексов QRS.
Большое значение при выяснении источника подобных тахикардии имеет картирование последовательной активации предсердий. Чаще всего скрытые дополнительные пути проведения локализуются в левых отделах миокарда. В связи с этим при суправентрикулярной тахикардии или при стимуляции желудочков самые ранние признаки активации миокарда можно зарегистрировать в левом предсердии с использованием катетера, вводимого в венечный (коронарный) синус (рис. 184-3). Напротив, при обычной последовательности ретроградной активации предсердий возбуждение появляется прежде всего в области предсердно-желудочкового узла. Прохождение желудочкового импульса к предсердию в тот момент, когда предсердно-желудочковый пучок (Гиса) находится в рефрактерном периоде, или же прекращение тахикардии под влиянием желудочкового импульса, который не может достигнуть предсердия, — все эти признаки свидетельствуют о ретроградном проведении возбуждения по скрытому обходному проводящему пути.
Лечение при этих нарушениях ритма аналогично лечению при атриовентрикулярной тахикардии, развивающейся по механизму циркуляции возбуждения.
Синусовые и другие предсердные тахикардии, в основе которых лежит механизм циркуляции возбуждения. Возникновение феномена циркуляции возбуждения в области синусно-предсердного узла или в других участках предсердия, как правило, вызывается появлением преждевременных предсердных комплексов. Эти нарушения ритма встречаются реже, чем узловые или атриовентрикулярные тахикардии, развивающиеся по механизму циркуляции возбуждения, но они чаще сопровождаются органическими заболеваниями сердца. При синусовой тахикардии, развивающейся по механизму циркуляции возбуждения, форма зубца Р не отличается от обычной синусовой тахикардии, но интервал Р—R увеличен. В этом и состоит ее главное отличие от обычной синусовой тахикардии, характеризующейся укорочением интервала Р— R. При предсердной тахикардии, развивающейся по механизму циркуляции возбуждения, форма зубцов Р отличается от синусового зубца Р, интервал Р—R при этом также увеличен.
Лечение. Синусовые и предсердные нарушения ритма, развивающиеся по механизму циркуляции возбуждения, требуют такой же коррекции, как и другие виды пароксизмальной суправентрикулярной тахикардии, в основе которых лежит этот феномен.
Предсердные тахикардии, обусловленные не механизмом циркуляции возбуждения. Подобные нарушения ритма развиваются в результате интоксикации препаратами наперстянки, тяжелых заболеваний легких и сердца, гипокалиемии, введения теофиллина или адренергических препаратов. Аритмии, спровоцированные введением сердечных гликозидов, могут быть обусловлены триггерной активностью и/или усилением автоматизма. При предсердных тахикардиях, сочетающихся с атриовентрикулярной блокадой, вызванной интоксикацией препаратами наперстянки (см. рис. 184-1,е), частота сокращения предсердий редко превышает 180 в 1 мин; во многих случаях имеет место блокада 2:1. Предсердные нарушения ритма, индуцированные приемом сердечных гликозидов, как правило, исчезают после их отмены.
Тахикардии, в основе которых лежит нарушение автоматизма, не связанные с приемом сердечных гликозидов, трудно поддаются коррекции. Основной целью терапии в этих случаях является регулирование желудочкового ритма либо с помощью препаратов, влияющих на предсердно-желудочковый узел (сердечные гликозиды, адреноблокаторы, антагонисты кальциевых каналов), либо с помощью абляционных методов. При резистентности к указанным способам прибегают к хирургическому лечению.
Синдром преждевременного возбуждения желудочков (Вольфа — Паркинсона—Уайта). Наиболее часто встречающиеся варианты преждевременного возбуждения желудочков связаны с наличием обходных атриовентрикулярных путей проведения возбуждения. Эти дополнительные проводящие пути состоят из пучков мышечных клеток, по своему строению напоминающих миокард предсердия и располагающихся практически в любой точке каждого из предсердий вокруг атриовентрикулярных колец. Термин синдром Вольфа — Паркинсона — Уайта используют для описания состояний, характеризующихся наличием на ЭКГ признаков преждевременного возбуждения желудочков и пароксизмальной тахикардии. Существование дополнительных атриовентрикулярных проводящих путей может сопровождаться некоторыми врожденными пороками, наиболее тяжелым из которых является аномалия Эбштейна (см. гл. 185).
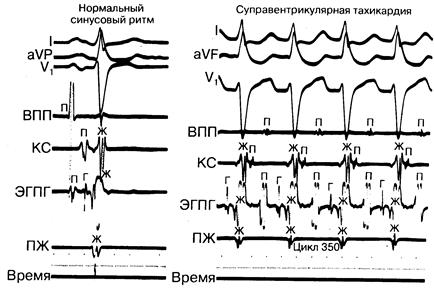
Рис.184-3. Внутрисердечная регистрация электрограммы левого обходного проводящего атриовентрикулярного пути во время суправентрикулярной тахикардии. Представлены внутрисердечные электрограммы, зарегистрированные на фоне нормального синусового ритма (НСР) и суправентрикулярной тахикардии (СВТ), в области верхней части правого предсердия (ВПП), венечного синуса (ВС), пучка Гиса (ПГ) и правого желудочка (ПЖ), а также отведениях I, aVF и V1 ЭКГ. Во время НСР комплексы QRS и интервалы ПГ и ПЖ не изменены. Во время СВТ отмечается патологическая последовательность ретроградной активации предсердий. Местом наиболее ранней активации является венечный синус, затем ПГ и ВПП. Выявление такой последовательности активации позволяет диагностировать наличие левого обходного атриовентрикулярного проведения возбуждения ретроградно от желудочков к предсердию. (Из: М. Е. Josephson. — In: Update IV, Harrison's Principles of Internal Medicine/Eds. K. J. Isselbacher et al. — New York: McGraw-Hill Book Company, 1983.)
Обходные атриовентрикулярные пути, проводящие возбуждение антеградно, проявляются типичными изменениями ЭКГ — укорочением интервала Р—R (менее 0,12 с), деформацией восходящей части комплекса QRS, получившей название волны А, и расширением комплекса QRS. Эта электрокардиографическая картина является результатом прохождения импульсов, возбуждающих желудочки, как по обходному пути, так и по узловой проводящей системе Гиса — Пуркинье (рис. 184-4). Относительное участие каждого из указанных проводящих путей в активации желудочков определяет степень преждевременности возбуждения.
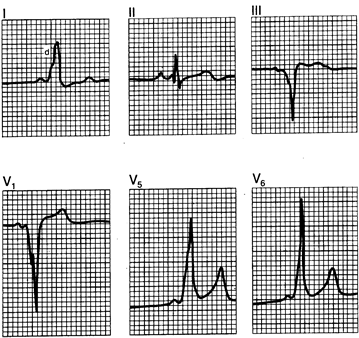
Рис. 184-4. ЭКГ при синдроме Вольффа—Паркинсона—Уайта. Имеется короткий интервал Р—R (0,11 с), широкий комплекс QRS (0,12 с) и неровность на восходящем колене комплекса QRS вследствие ранней активации желудочков импульсом, приходящим по обходному пути (волна , d в I отведении). Отрицательные волны А в отведении V1 являются диагностическим признаком правого обходного проводящего пути.
При пароксизмальной суправентрикулярной тахикардии у больных с синдромом Вольфа — Паркинсона — Уайта импульс проводится антеградно по физиологическим атриовентрикулярным проводящим путям и ретроградно по обходному пути. В этом случае тахикардия характеризуется теми же признаками, что и атриовентрикулярная тахикардия, в основе которой лежит феномен циркуляции возбуждения. Редко, лишь у 5 % пациентов, страдающих синдромом Вольфа — Паркинсона — Уайта, в основе тахикардии лежит обратный механизм: антеградно импульс проводится по обходному пути, а ретроградно — по физиологическим путям через предсердно-желудочковый узел. В этом случае на ЭКГ тахикардия характеризуется широкими комплексами QRS, так как желудочки активизируются импульсами, приходящими исключительно, по обходным путям. У больных с синдромом Вольфа — Паркинсона — Уайта нередко можно выявить мерцание или трепетание предсердий. И вследствие того, что проводимость обходного пути выше, чем предсердно-желудочкового узла, возбуждение желудочков во время мерцания или трепетания предсердий наступает очень быстро, что приводит к фибрилляции желудочков.
Электрофизиологическое обследование пациентов с подозрением на наличие синдрома Вольфа — Паркинсона — Уайта преследует следующие цели: 1) подтвердить диагноз; 2) установить локализацию обходного пути; 3) оценить роль обходного пути в генезе аритмии; 4) определить рефрактерный период обходного пути и риск развития во время мерцания или трепетания предсердий потенциально опасных для жизни нарушений ритма; 5) выбрать метод лечения: применение специфических препаратов, электростимуляция или хирургическое лечение.
Лечение. Лечение больных должно быть направлено на уменьшение частоты возникновения преждевременных предсердных и желудочковых комплексов, способных спровоцировать тахикардию; удлинение рефрактерного периода обходного пути (рефрактерный период длительностью менее 220 мс сопровождается быстрым возбуждением желудочков во время трепетания предсердий) и блокирование проведения импульсов по физиологической проводящей системе предсердно-желудочкового узла. Специфическая антиаритмическая терапия может быть подобрана с помощью электрофизиологических исследований.
При развитии угрожающего жизни быстрого возбуждения желудочков у больных с синдромом Вольфа — Паркинсона — Уайта и фибрилляцией предсердий необходима электроимпульсная терапия. Другим методом замедления желудочкового ритма является внутривенное введение лидокаина 2—4 мг/кг или новокаинамида 15 мг/кг в течение 15—20 мин. Лицам с синдромом Вольфа — Паркинсона — Уайта и фибрилляцией предсердий следует с осторожностью применять сердечные гликозиды, верапамил или адреноблокаторы, поскольку эти препараты укорачивают рефрактерный период дополнительных путей проведения, тем самым увеличивая ритм сокращений желудочков, а следовательно, повышая риск развития фибрилляции желудочков. Несмотря на то что электростимуляция предсердий и желудочков может почти всегда купировать приступ пароксизмальной суправентрикулярной тахикардии у больных с синдромом Вольфа — Паркинсона — Уайта, она способна индуцировать фибрилляцию предсердий. Хирургическая абляция эффективна более чем у 90 % больных, обеспечивая стойкое выздоровление.
Ускоренная атриовентрикулярная проводимость при отсутствии признаков преждевременного возбуждения. Электрокардиографическая картина, характеризующаяся коротким интервалом Р—R, не более 0,12 с, и неизмененным комплексом QRS, является следствием прохождения возбуждения по обходному пути, частично или полностью минуя предсердно-желудочковый узел. У таких больных возникающая ПСВТ развивается по механизму циркуляции возбуждения на уровне предсердно-желудочкового узла или при наличии скрытого обходного пути (синдром Лауна — Ганонга — Левина). Лечение аналогично лечению больных с подобными нарушениями ритма без изменений интервала Р—R. При отсутствии эффекта от эмпирически выбранной лекарственной терапии может быть использована программная электростимуляция миокарда. Последовательное введение различных антиаритмических препаратов на этом фоне позволяет подобрать специфическое индивидуальное лечение.
Непароксизмальная узловая тахикардия. Этот вариант нарушения ритма сердца встречается при состояниях, сопровождающихся повышением автоматизма или триггерной активности предсердно-желудочкового соединения. Чаще всего это наблюдается в случае интоксикации препаратами наперстянки, инфаркта нижней стенки миокарда левого желудочка, миокардита, повышения уровней катехоламинов эндогенного происхождения, острого приступа ревматизма или после хирургической коррекции порока клапана сердца.
Для непароксизмальной узловой тахикардии характерно постепенное развитие. Стабилизации ритма предшествует период «разогрева», во время которого частота сердечных сокращений варьирует от 70 до 150 в 1 мин, а при интоксикации препаратами наперстянки — еще больше. Непароксизмальная узловая тахикардия распознается по неизмененному комплексу QRS, идентичному таковому при синусовом ритме. Частота сердечных сокращений зависит от вегетативного тонуса и может повышаться под влиянием катехоламинов, ваголитических препаратов или физической нагрузки или замедляться при надавливании на сонный (каротидный) синус. Если непароксизмальная узловая тахикардия развивается в результате интоксикации препаратами наперстянки, то в этом случае она сопровождается атриовентрикулярной блокадой и/или диссоциацией. В раннем послеоперационном периоде ретроградное проведение возбуждения, как правило, бывает следствием высокого симпатического тонуса.
Лечение. Лечение должно быть направлено на устранение основного этиологического фактора. Поскольку прием сердечных гликозидов является наиболее частой причиной данного нарушения ритма, его необходимо прекратить. Если непароксизмальная узловая тахикардия сопровождается другими серьезными проявлениями интоксикации препаратами наперстянки, такими как повышенная возбудимость миокарда предсердий и желудочков, следует провести активное лечение лидокаином или адреноблокаторами. В ряде случаев целесообразно рассмотреть вопрос об использовании дигиталисных антител (Fab-фрагментов). Не следует предпринимать попыток купировать данное нарушение ритма с помощью электроимпульсной терапии, особенно в случае интоксикации препаратами наперстянки. При сохраненной антриовентрикулярной проводимости проведение электрической стимуляции предсердий позволяет подавить узловой очаг возбуждения и обеспечить синхронность сокращений предсердий и желудочков, необходимую для поддержания максимального сердечного выброса. Непароксизмальная узловая тахикардия не является хронически рецидивирующим состоянием. Вот почему исключение факторов, способных спровоцировать ее, нередко помогает решить проблему.
Желудочковая тахикардия. Под стойкой желудочковой тахикардией понимают ускорение ритма сокращений желудочков, сохраняющееся в течение более 30 с или требующее прекращения вследствие гемодинамического коллапса. Желудочковая тахикардия обычно сопровождает некоторые формы структурных поражений сердца, чаще всего хроническую ишемическую болезнь сердца, приведшую к инфаркту миокарда. Стойкая желудочковая тахикардия может также встречаться при неишемических кардиомиопатиях, метаболических расстройствах, медикаментозной интоксикации, у больных с синдромом длинного интервала Q—Т. В ряде случае она может возникнуть у лиц без явных заболеваний сердца и предрасполагающих факторов. У пациентов с заболеванием сердца встречается также нестойкая желудочковая тахикардия, включающая три последовательных сокращения длительностью около 30 с. Если нестойкая желудочковая тахикардия обычно не проявляется клинически, то стойкая практически всегда вызывает субъективные ощущения и часто приводит к дестабилизации гемодинамики и/или ишемии миокарда. В большинстве случаев причиной повторяющихся эпизодов стойкой желудочковой тахикардии выступает не острая ишемия, а фиксированный анатомический очаг. Имеются данные о том, что острая ишемия играет незначительную роль в генезе мономорф ной стойкой желудочковой тахикардии, наблюдаемой у больных с хроническим инфарктом миокарда. В то же время она может способствовать трансформации стабильной желудочковой тахикардии в фибрилляцию желудочков, которая часто начинается именно с желудочковой тахикардии.
Электрокардиографическая диагностика желудочковой тахикардии основывается на регистрации сердечного ритма с частотой более 100 сокращений в 1 мин, характеризующегося широкими комплексами. Обычно ритм при желудочковой тахикардии регулярен, но иногда можно отметить ее незначительные нарушения. Предсердная активность может не совпадать с желудочковой (рис. 184-5); может отмечаться ретроградная деполяризация предсердий. Тахикардия начинается обычно внезапно, но в случае непароксизмальных тахикардии развитие может быть постепенным. Конфигурация комплексов QRS во время приступа желудочковой тахикардии может быть одинаковой — мономорфная желудочковая тахикардия (рис. 184-6) или меняться от сокращения к сокращению — полиморфная желудочковая тахикардия, при которой изменяются амплитуда и направление комплексов QRS, получила название двунаправленная тахикардия. Пароксизмальная желудочковая тахикардия обычно провоцируется преждевременными желудочковыми комплексами.
Очень важно различать суправентрикулярную тахикардию, сопровождающуюся нарушением внутрижелудочковой проводимости, и желудочковую тахикардию, так как клинические осложнения и лечение при этих двух видах нарушений ритма совершенно различны. Правильной диагностике способствует сравнение ЭКГ, зарегистрированных в 12 отведениях на фоне синусового ритма и во время тахикардии. Если на ЭКГ, зарегистрированной во время синусового ритма, имеются признаки блокады ножки пучка Гиса и морфологически комплексы QRS схожи с комплексами при тахикардии, то это говорит о выраженности суправентрикулярной тахикардии. Если же на фоне синусового ритма имеются изменения, характерные для инфаркта миокарда, то можно предположить наличие анатомического субстрата, необходимого для развития желудочковой тахикардии. Подтвердить желудочковое происхождение аритмии можно с помощью следующих данных, полученных при регистрации ЭКГ в 12 отведениях во время тахикардии: 1) расширение комплекса QRS более 0,14 с в условиях отсутствия антиаритмической терапии; 2) атриовентрикулярная диссоциация или вариабельная ретроградная проводимость; 3) вверх направленная ось комплекса QRS; 4) соответствие морфологии комплексов QRS во всех грудных отведениях: все зубцы положительные или отрицательные; 5) другие изменения комплекса QRS, сопровождающиеся его расширением, но без типичных признаков блокады правой или левой ножки пучка Гиса. Тахикардия с широкими причудливыми комплексами и нерегулярным ритмом позволяет заподозрить у пациента фибрилляцию предсердий с проведением возбуждения по обходному атриовентрикулярному пути. С другой стороны, комплексы, ширина которых превышает 0,2 с, нетипичны для желудочковой тахикардии при отсутствии медикаментозной терапии и более характерны для преждевременного возбуждения желудочков.

Рис.184-5. Желудочковая тахикардия с атриовентрикулярной диссоциацией.
Стрелкой показаны зубцы Р, которые полностью не зависят от основного желудочкового ритма. Атриовентрикулярная диссоциация является характерным признаком желудочковой тахикардии.
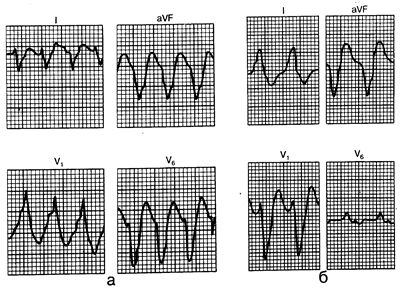
Рис.184-6. ЭКГ при желудочковой тахикардии. а — форма зубцов ЭКГ при желудочковой тахикардии в сочетании с блокадой правой ножки пучка Гиса. Наряду с ЭКГ-картиной желудочковой тахикардии имеет место расширение комплекса QRS (не менее 0,14 с), верхняя ось, монофазные зубцы R в отведении V1 и отношение зубцов Р и S в отведении V6 менее 1; б—форма зубцов ЭКГ при желудочковой тахикардии в сочетании с блокадой левой ножки пучка Гиса. Характерным ЭКГ-признаком является наличие желудочковой тахикардии с широкими медленно поднимающимися зубцами R в отведениях I и V6.
Диагноз желудочковой тахикардии может быть поставлен на основании анализа взаимоотношений электрограммы предсердно-желудочкового пучка (Гиса) и желудочковой активности. В трех из четырех случаев желудочковой тахикардии на электрограмме отсутствуют регулярные зубцы, соответствующие предсердно-желудочковому пучку (Гиса) (рис. 184-7). Иногда электрическая активность предсердно-желудочкового пучка (Гиса) обнаруживается либо до, либо после комплексов QRS, что обусловлено ретроградной активацией системы Гиса — Пуркинье. У больных с тахикардией, характеризующейся широкими комплексами со сложными деформациями их, диагноз желудочковой тахикардии подтверждается в том случае, если стимуляция предсердий приводит к нормализации формы комплексов QRS и величины интервала «пучок Гиса — миокард желудочков». Независимо от формы комплексов QRS, т. е. наличия признаков блокады правой или левой ножки пучка Гиса (см. рис. 184-6), желудочковая тахикардия, вызванная ишемической болезнью сердца, исходит из эндокарда левого желудочка.
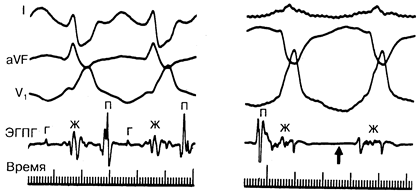
Рис.184-7. Внутрисердечные электрограммы при суправентрикулярной и желудочковой тахикардии.
Электрограммы пучка Гиса (ЭГПГ) представлены вместе с ЭКГ в I, aVF и V1 отведениях и калибровкой времени. Как в левой, так и в правой части рисунка приведены примеры тахикардии, сочетающейся с блокадой правой ножки пучка Гиса и характеризующейся широкими комплексами QRS. Слева — суправентрикулярная тахикардия, отличающаяся отклонением изолинии на ЭГПГ (Г), которое предшествует каждому комплексу QRS. При этом интервал ГЖ остается в пределах нормы. Во время желудочковой тахикардии отклонение изолинии ЭГПГ отсутствует (стрелка), но имеется атриовентрикулярная диссоциация [обратите внимание на одиночную предсердную волну (П)]. (Из: J. A. Kastor et al.)
Более чем у 95 % больных со стойкой желудочковой тахикардией данная аритмия может быть спровоцирована во время программной стимуляции миокарда.
У большинства пациентов тахикардия индуцируется преждевременным желудочковым импульсом. При этом морфологически стойкая мономорфная желудочковая тахикардия, как правило, идентична спонтанной аритмии. Клиническое значение полиморфной желудочковой тахикардии, индуцируемой стимуляцией миокарда, неясно. Было показано, что полиморфная желудочковая тахикардия и даже фибрилляция желудочков могут быть спровоцированы более агрессивной электростимуляцией миокарда, т. е. при использовании трех или четырех дополнительных стимулов, у некоторых здоровых людей и у пациентов, у которых никогда ранее клинически нарушения ритма сердца не проявлялись.
По меньшей мере у 75 % больных стойкая мономорфная желудочковая тахикардия может быть купирована программной или быстрой электростимуляцией миокарда. В остальных случаях требуется проведение электроимпульсной терапии. Возможность несколько раз подряд индуцировать и купировать стойкую мономорфную желудочковую тахикардию помогает подобрать лекарственный препарат или режим электростимуляции, позволяющие избавиться от этой аритмии. На протяжении нескольких дней можно проводить серийные исследования различных антиаритмических средств, в результате чего появляется возможность предсказать вероятность успешного применения тех или иных препаратов или устройств.
Воспроизводимое купирование желудочковой тахикардии с помощью программной стимуляции миокарда позволяет оценить эффективность длительного лечения пароксизмов нарушения ритма с помощью различных антитахикардиальных электрокардиостимуляторов. К сожалению, быстрая электростимуляция, представляющая собой наиболее эффективную форму антиаритмической терапии, может привести к усугублению тахикардии и/или спровоцировать фибрилляцию желудочков.
Клинические проявления. Симптомы желудочковой тахикардии зависят от частоты сокращений желудочков, длительности тахикардии, наличия и выраженности основного заболевания сердца. Быстрая тахикардия, сочетающаяся с тяжелым нарушением функции миокарда и поражением сосудов мозга, часто сопровождается гипотензией и обмороками. Неполноценное предсердное наполнение желудочков и нарушение последовательности их активации являются важными факторами, приводящими к снижению сердечного выброса во время желудочковой тахикардии.
Прогноз желудочковой тахикардии зависит от тяжести основного заболевания. Если стойкая тахикардия развивается в течение первых 6 нед после острого инфаркта миокарда, то в этом случае прогноз неблагоприятен, так как смертность в течение первого года после инфаркта достигает 85 %. Возникновение нестойкой желудочковой тахикардии после инфаркта миокарда сопровождается трехкратным увеличением риска смерти по сравнению с группой пациентов без нее. Однако причинно-следственные взаимоотношения между нестойкой тахикардией и последующей внезапной смертью не были установлены.
Лечение. До начала лечения больного, страдающего тем или иным видом аритмии, в каждом конкретном случае необходимо оценить возможный риск и вероятность достижения успеха. Это очень важно, поскольку антиаритмические препараты сами могут провоцировать появление новых или усугублять уже имеющиеся нарушения ритма вместо того, чтобы скорригировать их. В целом течение желудочковой тахикардии у пациентов без органических заболеваний сердца благоприятное. Больным, у которых нестойкая желудочковая тахикардия не сопровождается появлением клинических симптомов, лечения не требуется, подобное нарушение ритма не несет опасности для их жизни. Стойкая желудочковая тахикардия у пациентов, не имеющих органических заболеваний сердца, обычно требует коррекции, так как при этом возникают клинические симптомы, характерные для данного нарушения ритма. Подобные варианты тахикардии эффективно купируются с помощью адреноблокаторов, варапамила или хинидин-подобных препаратов. Если желудочковая тахикардия у пациентов с органическим заболеванием сердца сопровождается нестабильностью гемодинамики, ишемией миокарда, застойной сердечной недостаточностью или гипоперфузией центральной нервной системы, то необходимо как можно скорее восстановить синусовый ритм с помощью электроимпульсной терапии (см. ниже). В том случае, если указанные изменения на фоне желудочковой тахикардии у пациента с органическим заболеванием сердца отсутствуют, то лечение можно начать с применения лекарственных препаратов. Новокаинамид является, видимо, самым эффективным средством. Его введение если не прекратит тахикардию, то в любом случае приведет к замедлению ее ритма. Если у больных со стабильной гемодинамикой введение указанных препаратов не приводит к нормализации ритма, то трансвенозным доступом в верхушку правого желудочка можно ввести катетер для электростимуляции, после чего тахикардия может быть быстро купирована.
Терапия, основывающаяся на результатах программной электростимуляции миокарда, является, видимо, наиболее эффективным методом лечения, так как позволяет подобрать наиболее подходящий антиаритмический препарат, исключающий рецидив стойкой желудочковой тахикардии. В условиях постоянного мониторного контроля можно исследовать свойства разнообразных антиаритмических средств и отбирать из них те, которые наиболее эффективно блокируют развитие желудочковой тахикардии и от применения которых можно ожидать длительного антиаритмического действия (см. раздел «Фармакологическая антиаритмическая терапия»).
Как средство купирования тахикардии, устойчивой к воздействию фармакологических препаратов, может быть использована электростимуляция. Необходимыми условиями осуществления данной манипуляции являются стабильность тахикардии, ее медленный ритм. Кроме того, важно, чтобы пациент знал о готовящемся вмешательстве. В момент написания этой книги, однако, не было данных о разрешении клинического применения автоматических приборов для коррекции желудочковой тахикардии. Имеются отдельные сообщения об использовании радиочастотных электрокардиостимуляторов, управляемых врачами.
Создание эндокардиальных катетеров и развитие методики интраоперационного картирования позволили разработать хирургические методы лечения при желудочковой тахикардии. Наиболее успешно хирургические вмешательства по этому поводу проводятся в тех учреждениях, где имеются квалифицированные специалисты, способные выполнять и анализировать полученные данные картирования. В подобных центрах эффективность лечения таких больных довольно высока, несмотря на то что у большинства пациентов желудочковая тахикардия сопровождается ишемической болезнью сердца, выраженным нарушением функции левого желудочка и поражением нескольких коронарных артерий. При этом операционная смертность варьирует от 8 до 15 %. После операции у 85— 90 % больных удается поддерживать нормальный ритм сердечных сокращений. Правда, у 60 % из них это достигается с использованием антиаритмических препаратов.
Дата добавления: 2015-07-22; просмотров: 1080;
