Анатомия и физиология. Толстая кишка начинается от конечной части тонкой кишки и заканчивается заднепроходным отверстием
Толстая кишка начинается от конечной части тонкой кишки и заканчивается заднепроходным отверстием. Выделяют следующие ее части (рис. 169): caecum – слепая кишка с червеобразным отростком – appendix vermiformis; colon ascendens – восходящая ободочная кишка; colon transversum – поперечная ободочная кишка; colon descendens – нисходящая ободочная кишка; colon sigmoideum – сигмовидная ободочная кишка; rectum – прямая кишка и canalis analis – заднепроходной (анальный) канал.
Общая длина толстой кишки колеблется от 1,0 до 1,5 м. Ширина в области caecum достигает 7 см, отсюда постепенно уменьшается, составляя в нисходящей ободочной кишке около 4 см. По своему внешнему виду толстая кишка отличается от тонкой не только более значительным диаметром, но и наличием: 1) особых продольных мышечных тяжей, или лент, teniae coli, 2) характерных вздутий, haustra coli, и 3) отростков серозной оболочки, appendices epiploicae, содержащих жир. Haustra coli, teniae coli и appendices epiploicae служат опознавательными признаками для отличия толстой кишки от тонкой во время операции (рис. 170).
Слизистая оболочка толстой кишки в связи с ослаблением процесса всасывания (всасывается главным образом вода) не имеет ворсинок, и поэтому она в отличие от слизистой оболочки тонкой кишки гладкая. Круговые складки, которые имеются в тонкой кишке, в толстой разбиваются на отдельные отрезки и становятся полулунными, состоящими не только из слизистой, но и из остальных слоев стенки. В слизистой оболочке содержатся только кишечные железы и одиночные фолликулы. Мышечная оболочка состоит из двух слоев: наружного – продольного и внутреннего – циркулярного. Сплошным является только внутренний циркулярный слой, суживающий просвет кишки, который утолщается в связи с необходимостью проталкивать плотные каловые массы. Наоборот, расширяющая продольная мускулатура (сплошная в тонкой кишке) в толстой распадается на описанные выше три teniae, так как расширение просвета облегчается давлением самих каловых масс.
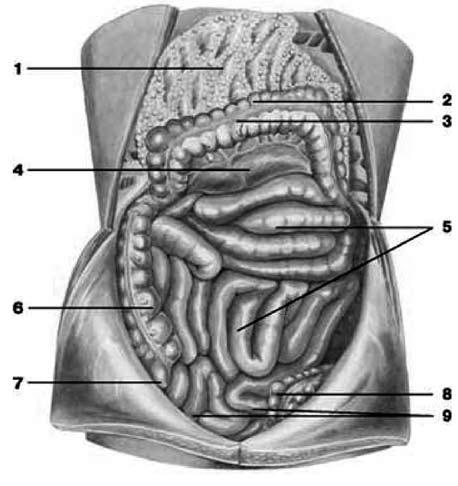
Рис. 169. Ободочная, тощая и подвздошная кишки. 1 – большой сальник;
2 – поперечная ободочная кишка;
3 – свободная лента ободочной кишки;
4 –брыжейка поперечной ободочной кишки; 5 – тощая кишка;
6 – восходящая ободочная кишка;
7 – слепая кишка;
8 – сигмовидная ободочная кишка;
9 – подвздошная кишка
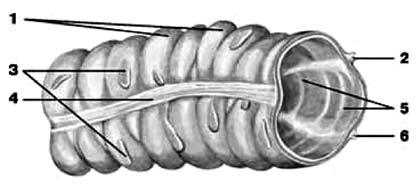
Рис. 170. Структура ободочной кишки. 1 – гаустры; 2 – сальниковая лента; 3 – сальниковые отростки; 4 – свободная лента ободочной кишки; 5 – полулунные складки ободочной кишки; 6 – брыжеечная лента
Отношение ободочной кишки к брюшине следующее: colon as‑cendens в большинстве случаев покрыта брюшиной спереди и с боков, задняя же ее поверхность серозной оболочки не имеет, реже colon ascendens имеет короткую брыжейку (около 35 %). Colon transversum покрыта брюшиной со всех сторон и имеет длинную брыжейку, благодаря чему этот отдел ободочной кишки обладает значительной подвижностью. Отношение colon descendens к брюшине приблизительно то же, что и colon ascendens; брыжейка у нее встречается реже (около 25 %). Colon sigmoideum покрыта брюшиной со всех сторон, имеет значительно выраженную брыжейку и поэтому легко подвижна, образуя характерную для этой части толстой кишки S‑образную кривизну, откуда и происходит ее название. 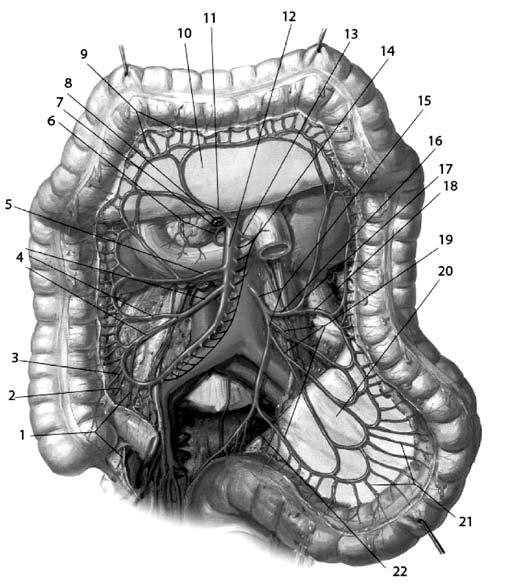
Рис. 171 . Артерии ободочной кишки. 1 – артерия червеобразного отростка; 2 – задняя ветвь слепой кишки; 3 – передняя ветвь слепой кишки; 4 – подвздошно‑ободочная артерия и ее ветви; 5 – правая ободочная артерия; 6 – передняя ветвь и 7 – задняя ветвь поджелудочно‑двенадцатиперстной артерии (8); 9 – прямые ветви средней ободочной артерии; 10 – брыжейка поперечной ободочной кишки; 11 – средняя ободочная артерия; 12 – верхняя брыжеечная артерия; 13 – первая ветвь тощей кишки; 14 – тоще– и подвздошнокишечная артерии; 15 – нижняя брыжеечная артерия; 16 – левая ободочная артерия; 17 и 18 – ветви левой ободочной артерии; 19 – сигмовидные артерии; 20 – брыжейка сигмовидной кишки; 21 – прямые ветви сигмовидных артерий; 22 – верхняя прямокишечная артерия
Артерии толстой кишки являются ветвями a. mesenterica superior et а. mesenterica inferior. Кроме того, к среднему и нижнему отделам прямой кишки подходят ветви от a. iliaca interna – аа. rectales media et inferior. При этом a. rectalis inferior является ветвью a. pudenda interna (рис. 171). Вены толстой кишки в разных отделах ее распространяются различно, соответственно строению, функции и развитию стенки кишки. Они впадают через v. mesenterica superior и v. mesenterica inferior в v. portae. Из среднего и нижнего отделов прямой кишки отток венозной крови происходит в v. iliaca interna (в систему нижней полой вены) (рис. 172).
Отводящие лимфатические сосуды толстой кишки впадают в узлы, расположенные по питающим ее артериям (20–50 узлов). Эти узлы по их принадлежности к различным отделам толстой кишки делят на 3 группы:
1) Лимфатические узлы слепой кишки и червеобразного отростка – nodi lymphatici ileocolici.
2) Лимфатические узлы ободочной кишки – nodi lymphatici colici (dextri, medii et sinistri, а также mesenterici inferiores). От поперечной ободочной кишки отводящие лимфатические сосуды идут к 9 группам лимфатических узлов, расположенным по стенке кишки, в брыжейке ее, в желудочно‑ободочной связке, в большом сальнике, в области желудка, поджелудочной железы и селезенки (рис. 173, 174).
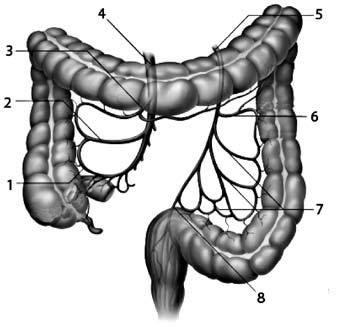
Рис. 172. Вены ободочной кишки. Отток венозной крови в систему воротной вены. 1 – подвздошно‑ободочная вена; 2 – правая ободочная вена; 3 – средняя ободочная вена; 4 – верхняя брыжеечная вена; 5 – нижняя брыжеечная вена; 6 – левая ободочная вена; 7 – сигмовидные вены; 8 – верхняя прямокишечная вена
3) Лимфатические узлы прямой кишки. С точки зрения этапности возможного лимфогенного метастазирования принято различать четыре группы лимфатических коллекторов (рис. 174):
1) эпиколические – располагающиеся непосредственно возле стенки кишки;
2) параколические – по ходу краевого сосуда, питающего данный сегмент;
3) промежуточные – вдоль стволов крупных питающих артерий;
4) базальные или апикальные – около устья крупных сосудов (нижней брыжеечной артерии, ободочно‑кишечных артерий).
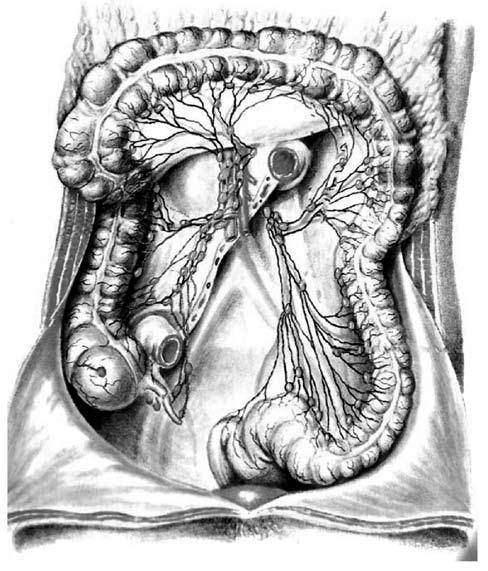
Рис. 173. Регионарные лимфатические узлы ободочной кишки
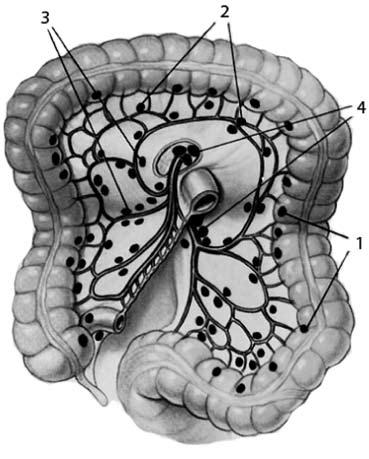
Рис. 174. Группы лимфатических коллекторов. 1 – эпиколические; 2 – параколические; 3 – промежуточные; 4 – апикальные
Все отделы толстой кишки получают иннервацию из симпатической (plexi mesentericus superior et inferior, plexi rectales superior, medium et inferior) и парасимпатической систем (n. vagus; для colon sigmoideum и rectum – nn. splanchnici pelvini). Ободочная кишка выполняет основные три функции: всасывательную, пищеварительную и двигательную. Пищевой химус через 3–6 часов после еды начинает поступать из тонкой кишки в толстую. В течение последующих 24–36 часов он постепенно продвигается в дистальном направлении, достигая сигмовидной и прямой кишки. Суточное количество жидкости, проходящей через илеоцекальную заслонку, составляет в норме 2000–4000 мл, причем основное количество этой жидкости всасывается в правых отделах ободочной кишки, а оставшиеся 70‑120 мл выводятся с калом. Участие толстой кишки в процессах всасывания и переваривания пищевых масс значительно снижено (это происходит в основном в тонкой‑тощей и подвздошных кишках), тем не менее в слепой и восходящей ободочной кишке всасываются моносахариды, аминокислоты, жиры и жирные кислоты. Под влиянием бактерий в правой половине толстой кишки осуществляется расщепление глюкозы, синтез витаминов группы В, витамина К, биотина, рибофлавина, тиамина, пантотеновой, никотиновой и фолиевой кислот.
Дата добавления: 2015-08-26; просмотров: 1148;
