Основные симптомы БПТ
| Повеление | Психический уровень | Телесный уровень | |
| Гиперактивная форма: | |||
| метания в поисках укрытия, буйство; | неспособность кон- центрировать внимание; | ослабление зрения и слуха; | |
| истерический смех или плач; | частое мочеиспускание; | ||
| частичная или полная потеря памяти; | |||
| крики в сочетании с повышенной активностью; | расстройство желудка; | ||
| затруднение запоминания информации; | учащенное, прерывистое дыхание; | ||
| раздражительность и злоба; | повышенная чувствительность к шуму, свету и запаху; | нарушение циркуляции крови, что приводит к анемии ступней ног и кистей рук; | |
| агрессивность к окружающим; |
| Заторможенность | ||
| состояние ступора; апатия, заторможенность движений; | нарушение логики и быстроты мышления; нарушение критического восприятия обстановки и своих действии; ослабление воли; зрительные и слуховые галлюцинации. | сильное напряжение мышц; учащенное сердцебиение: давящие боли в области сердца и грудной клетки; боли в пояснице: боли хирургических швов, старых ран: неконтролируемое слюноотделение; |
| Общие симптомы | ||
| пугливость; регресс возраста (детские реакции); бессвязное бормотание; сильная дрожь. |
Пойми и разъясни товарищам пострадавший от БПТ приравнивается к получившему контузию, огнестрельное ранение, тяжелую физическую травму, химическое отравление.
Как помочь пострадавшему
| Тин психической реакции | Симптомы | Рекомендуемые меры помощи | Что не рекомендуется |
| Нормальная | Тремор, мышечное напряжение. потливость, тошнота. незначительная диарея, частое мочеиспускание, учащенное дыхание и сердцебиение. Тревожность, беспокойство. | Индивидуальная психофизическая поддержка, чет- кое руководство с подчеркиванием положительных ситуативных мотивов, общение с товарищами. | Фиксировать из- лишнее внимание на этом состоянии, подчеркивать серьезность положения, высмеивать или оставаться безучастными. |
| Тип психической реакции | Симптомы | Рекомендуемые меры помощи | Что не рекомендуется |
| Пониженная активность, депрессия | Военнослужащие находятся в положении стоя или сидя без движений и разговоров с безучастными лицами. | Мягко установить с ними контакт, добиваясь того, чтобы они сообщили о случившемся. Проявить участие и выразить солидарность. Предложить простую рутинную работу. Обеспечить теплой пищей и сигаретами если курят. | Проявлять излишнюю жалость, назначать седативные средства (за исключением крайних случаев), гиперболизировать чувство солидарности. |
| Индивидуаль-ная паника | Безрассудные попытки к бегству, неконтролируемый плач, бег кругами. | Проявлять доброжелательную твердость. Дать съесть или выпить что-либо теплое, предложить закурить (если курит). Изолировать если есть в этом необходимость; Проявить участие. | Применять грубые меры при изоляции, обливать водой, назначать седативные средства (за исключением крайних случаев). |
| Гиперактив-ность | Склонность к спорам, быстрая речь, выполнение ненужной работы, перескакивание с одной работы на другую. высказывание бесконечных сове то в окружающим. | Дать выговориться, заставить выполнять физическую работу. Предложить съесть или выпить что-либо теплое, закурить (если курит). Осуществлять контроль. Не проявлять других чувств. | Акцентировать внимание на состоянии военнослужащего, вступать с ним в спор, назначать седативные средства. |
| Тип психической реакции | Симптомы | Рекомендуемые меры помощи | Что не рекомендуется |
| Реакция спреобладанием физических компонентов | Тошнота. Рвота. Функциональные параличи. | Проявить свое внимание и заинтересовать, предложить простую нетрудную работу. Создать необходимые условия при эвакуации в медицинский пункт. | Говорить пострадавшим, что с ними ничего серьезного не случилось. Ругать и высмеивать. Акцентировать внимание на их состоянии. |
Помощь должна быть немедленная и квалифицированная.
Если состояние пострадавшего очень тяжелое, его необходимо немедленно эвакуировать.
При невозможности поместить в укрытие, дать успокоительное и содержать под присмотром, изолировать от оружия.
Научись отличать БПТ от трусости.
Никакие призывы, уговоры и угрозы, (вплоть до расстрела), пощечины не выведут пострадавшего из состояния дезориентации и лишь усугубят последствия.
Пострадавшему необходимо:
— обмыть водой хотя бы лицо и руки;
— согреть кисти рук и ступни ног, растерев их шерстяной тканью;
— дать успокоительное (седуксен, элениум, фенозепам и т. д.) или
использован, шприц-тюбик промедола, либо крепкий алкоголь
(50-100 мл.)
После того как проснётся;
— накормить;
— вновь уложить спать.
Дальнейшие действия определит специалист. По опыту, немедленная помощь позволяет 8 из 10 пострадавших возвращать в строй в течение 2 - 3 дней.
Основной принцип помогая другому, восстанавливаешься сам.
Как защитить себя?
Твоя психика будет наиболее устойчива, если боевые действия наполнены для тебя личностным смыслом, ценностью для тебя, понятием значимости твоей роли, чувством справедливости твоих действии, уверенностью в себе и товарищах.
Предлагаем тебе несколько простых, но эффективных средств профилактики БПТ.
Есть такое понятие идеомоторная тренировка,
В чем её суть?
Это мысленное проигрывание предстоящей деятельности.
Мобилизуй своё воображение, сумей не отвлечься на протяжении всей тренировки.
Четко представь себе разыгрываемую ситуацию или действие.
Можешь даже заранее описать её.
Расслабь мышцы, успокой дыхание, погрузись в спокойное, слетка дремотное состояние. После этого мысленно описывай предстоящую ситуацию. Но ты должен соблюдать следующее:
1. Создай предельно точный образ отрабатываемых движений.
2. Мысленный образ свяжи с мышечно-суставным чувством.
3. Представляя движение, сопровождай его словесным описанием
шёпотом или мысленно.
4. Приступая к тренировке нового движения, представь его в замедленном темпе, который можно потом ускорять на следующих тренировках.
5. Если твое тело само начинает производить какие-то движения, не
препятствуй этому.
6. Непосредственно перед реальным действием не нужно думать о
результате, т. к. результат вытесняет из сознания представление о том, как нужно выполнять действия.
Такая тренировка сформирует у тебя образ предстоящих действий, поможет тебе увидеть, услышать, почувствовать, ощутить и понять, как действовать, защитит тебя психологически.
Умей расслабляться после нервного перенапряжения.
Предлагаем тебе следующее.
1. Дыхательные упражнения. Освой два вида дыхания:
а) брюшное дыхание — способствует сбросу нервно-психического
напряжения, восстанавливает психическое равновесие.
Вдох и выдох осуществляется за счет наполнения нижней трети легких движением брюшной стенки. Грудная клетка и плечи неподвижны.
На 4 счета вдох, на 2 счета пауза и на 4 счета выдох. Дыши медленно, через нос, сосредоточься на процессе дыхания. Представь, как воздух наполняет легкие и выходит обратно.
Применяй такое дыхание при первых признаках испуга, психической напряженности, приступах раздражительности. Через 2 - 3 минуты такого дыхания ты восстановишься, ослабнут негативные эмоции.
б) Ключичное (верхнее) дыхание — осуществляется верхней третью легких с поднятием плеч.
Вдох выдох через нос глубокими и быстрыми движениями. Применяй такое дыхание при возникновении признаков усталости, апатии, сонливости.
Это поможет тебе восстановить ощущение бодрости.
2. Управление мышечным тонусом.
Переживание отрицательных эмоций приводит к перенапряжению мышц и возникновению мышечных зажимов.
Наиболее просто и эффективно сбросить напряжение можно с помощью само массажа.
Сначала перейди на брюшное дыхание и расслабься. Затей подушечками пальцев производи спиралеобразные, похлопывающие движения от центра к периферии, последовательно проходя мышцы лба. щёк, скул, затылка; шеи, плеч, предплечий, кистей рук и т. д. После само массажа несколько минут побудь в расслабленном состоянии, запомни свои ощущения, а затем перейди на ключичное дыхание, и, проговаривая про себя формулы самовнушения «Я БОДР, ХОРОШО ОТДОХНУЛ, ГОТОВ К ДАЛЬНЕЙШЕЙ РАБОТЕ», возвратись в бодрствующее состояние.
При массаже шеи и плеч можно прибегнуть к помощи товарища.
3. Воздействие на биологически активные точки.
Их очень много, но тебе достаточно знать несколько, которые можно использовать для психопрофилактики БПТ.
В случае обморока, потери сознания па точку, которая находится во впадине между носом и серединой верхней губы и точку, которая находится о впадине между подбородком и нижней губой, оказывается резкое периодическое давление острым предметом (острием пули), пока к пострадавшему не вернется сознание. Под подбородком у тебя находится точка, называемая «антистрессовой». Надавливай на неё кончиком большого пальца плавно и равномерно, при этом может возникнуть чувство лёгкой ломоты и жжения.
Это снимет эмоциональную напряженность. После массирования спокойно посиди 3 - 5 минут, а потом, потягиваясь на зевке, резко напряги и сразу же расслабь все мышцы тела.
В качестве общеукрепляющих и тонизирующих используются точки, которые располагаются в местах, где заканчивается складка, образовавшаяся при прижатии большого пальца к указательному.
Массаж осуществляется в течение 2 - 3 минут вибрирующими движениями указательного пальца.
Для достижения эмоциональной разрядки поочередно массируй вес эти точки кончиком указательного пальца в течение 3 - 4секунд, с перерывом в 10 секунд, при этом расслабь мышцы и перейди набрюшное дыхание.
Освоив эти несложные приемы, ты легче перенесешь стресс, быстрее сбросишь с себя нервно-психическое перенапряжение боя.
Для успешного выполнения тобой боевой задачи тебе понадобится умение длительное время хранить в памяти, точно и быстро воспроизводить выявленные полезные сведения, быстрота реакции, находчивость, инициативность, смелость и решительность в действиях, выносливость, умение решительно преодолевать сложные препятствия, дерзость в действиях, бдительность, стремление к самоконтролю, а также стойкость, мужество и самостоятельность.
Все это ты можешь, ты способен успешно перенести самые суровые испытания войны, любую моральную и физическую нагрузку, в тяжелые и критические моменты ты будешь стойким, мужественным, отважным и выполнишь приказ командира.
ГЛАВА ДЕСЯТАЯ
ВОЕННО-МЕДИЦИНСКАЯ ПОДГОТОВКА I. Особенности оказания первой медицинской помощи
Разведчики, действуя в тылу противника в отрыве от основных сил, должны уметь оказывать первую медицинскую помощь себе и товарищам полагаясь только па собственные средства и навыки.
К штатным средствам оказания первой медицинской помощи относятся индивидуальный перевязочный пакет ИП, аптечка индивидуальная АИ, кровоостанавливающий жгут и медицинская сумка.
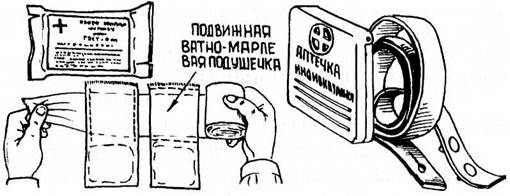
Рис 10.1. Средства первой медицинской помощи.
Оказание первой медицинской помощи заключается в эвакуации раненого из-под огня противника, остановке наружного кровотечения с помощью жгута и повязки, введения обезболивающих средств, траекторной иммобилизации при поврежденных костях и обширных повреждениях мягкихтканей.
Остановка кровотечения
Кровотечение является важным угрожающим жизни человека фактором. Известно, что до одной трети смертельных случаев при ранениях наступило вследствие острой кровопотери. Кровотечение при ранениях бывает капиллярным, венозным и артериальным. Капиллярное кровотечение это кровотечение из множества мелких сосудов и обычно не представляет большой угрозы для жизни и как правило устраняется путем наложения тугой повязки.
Венозное кровотечение наблюдается при повреждении крупных вен и характеризуется обильным кровотечением крови темного цвета под, небольшим давлением. Основными способами остановки веночного кровотечения в рамках оказания первой медицинской помощи являются тугая повязка с тампонадой поврежденного участка вены, а в
Способы временной остановки кровотечения
 |
Рис. 10.2 Места пальцевого прижатия сосудов.
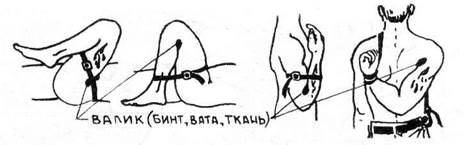
Рис, 10.3 Сгибание суета вон с давящим валиком (при отсутствии поражения костей).

Рис. 10.4 Места и способы наложения жгута.

|

|
| Рис. 10.5 Наложение импровизированного жгута. |
| Рис. 10.6 Наложение закрутки. |
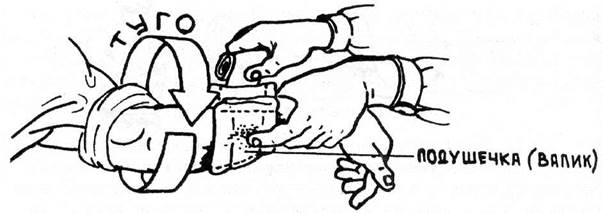
Рис. 10.7 Наложение тугой повязки.
некоторых случаях наложение жгута выше места повреждения. Артериальное кровотечение характеризуется вытеканием алой крови под значительным пульсирующим давлением (в такт работы сердца), что быстро приводит к обескровливанию организма. В рамках первой медицинской помощи необходимо немедленно остановить артериальное кровотечение пальцевым прижатием сосуда с последующим наложением жгута.
При наложении жгута необходимо избегать следующих ошибок:
а) жгут, положен далеко от раны, что увеличивает объем ишемизированных тканей;
б) отсутствие тканевой прокладки под жгутом, что искусственно
травмирует кожу за счет образовавшихся складок;
в) слабое затягивание жгута;
г) слишком сильное затягивание жгута вызывающие значительные
боли и последующий паралич от сдавливания нервов;
д) отсутствие на видном месте сигналов о наличии жгута (записки
на одежде с указанием времени наложения жгута);
с) наложение жгута без достаточных показаний (при венозном кровотечении которое можно остановить давящей повязкой).
Во избежание омертвления тканей и накопления в них значительного количества токсических продуктов обмена, держать жгут дольше 2 часов летом и 1 часа зимой не рекомендуется. Если безопасное время наложения жгута истекло необходимо проводить «контроль жгута» -временное его снятие с прижатием артерии пальцем.
Если при ослаблении пальцевого прижатия артериальное кровотечение не возобновляется или повреждена только вена, то жгут можно снять и наложить тугую повязку, оставляя жгут на конечности в незатянутом виде (в готовности его немедленно затянуть).
Если жгут накладывается вновь, то его накладывают выше или ниже предыдущего места наложения.

Рис. 10.8 Остановка кровотечения при повреждении сонной артерии.
В зимнее время поврежденные конечности с наложенным жгутом необходимо дополнительно утеплять.
Наложение жгута при повреждении крупных сосудов является временной мерой и требует быстрейшего оказания врачебной помощи.
Раненым рекомендуется давать обильное питье, за исключением раненых в брюшную полость.
Введение обезболивающих средств.
Обезболивающие средства вводятся раненым немедленно в целях предупреждения травматического шока или вывода раненого их шокового состояния. В случае легкого ранения, в целях экономии обезболивающих средств, разведчики должны воздерживаться от их применения.
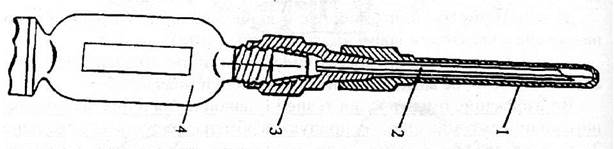
Рис. 10.9 Шприц-тюбик с обезболивающим средством.
В комплекте индивидуальной аптечке имеется шприц-тюбик (колпачок и корпус белого цвета) содержащий 1 миллилитр 2 % раствора промедола.
Для использования шприц-тюбика необходимо поворотом ампулы по часовой стрелке проколоть её, отвинтить защитный колпачок иглы и, выдавив из ампулы воздух (удерживая её в вертикальном — иглой вверх) до появления капельки раствора на конце иглы, не разжимая пальцев, ввести иглу на 1,5-3 см внутримышечно и выдавить содержимое шприц тюбика. Не ослабевая давления на ампулу, иглу извлекают. Наиболее предпочтительными местами введения промедола являются мышцы бедер, ягодиц и плечей, максимально удаленные от места ранения.
На поле боя допускается введение промедола через одежду без обработки кожи спиртовым раствором (йод, зеленка). Действие содержимого одного шприц-тюбика продолжается 3-4 часа, в дальнейшем допускается повторное введение обезболивающих средств.
При тяжелых травмах, развитии у раненого травматического шока допускается одновременное введение содержимого двух шприц-тюбиков. Раствор промедола запрещается вводить при ранениях и травмах (контузиях) головы, т. к. он угнетает дыхательный центр.
Закрытие раны повязкой.
Наложение повязки, введение (употребление) антибиотиков и иммобилизация (ограничение подвижности) — мероприятие необходимое для предупреждения раневой инфекции.

Рис. 10.10 Способы наложения повязок с использованием индивидуального пакета.
Для наложения асептической (стерильной) повязки используется индивидуальный перевязочный пакет.
Транспортная иммобилизация
Транспортная иммобилизация производится с целью создания покоя поврежденному участку тела, главным образом сломанных костей, во время транспортировки раненого. Иммобилизация в значительной степени снижает дополнительное травмирование мягких тканей осколками костей и поражающими элементами, уменьшает боли и предотвращает развитие травматического шока.

Рис. 10.1 1 Иммобилизационные средства.
Основные требования при проведении транспортной иммобилизации:
1. Перед наложением шипы вводится обезболивающее средство,
останавливается кровотечение, на рапу накладывается повязка.
2. Одежда и обувь не снимаются, являясь импровизированной про
кладкой. При необходимости наложения повязки в одежде можно
вырезать «окно».
3. Иммобилизации подвергаются не менее двух суставов, смежных с
поврежденным участком конечности.
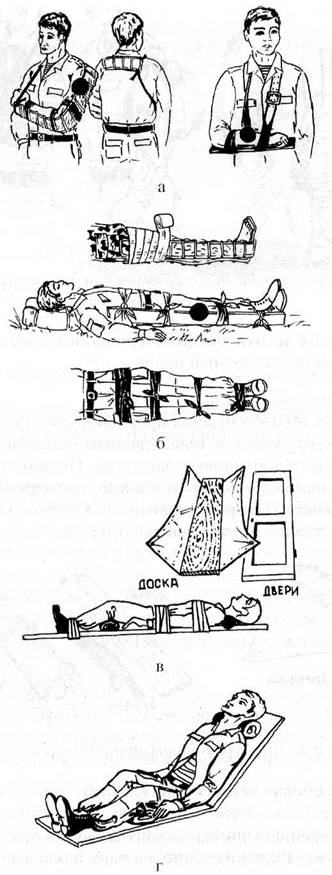
Рис. 10.12 Способы транспортной иммобилизации, а) верхние конечности; б) нижние конечности; в) позвоночник; г) грудная клетка.
В некоторых случаях транспортная иммобилизация требуется при обширном поражении мягких тканей (обширные и резанные раны, ожоги), ранении в брюшную полость.
При оказании помощи раненым запрещено извлекать из раны фрагменты кости (за исключением мелких осколков на поверхности раны).
Искусственное дыхание и закрытый массаж сердца.
Во всех случаях при остановке дыхания и сердцебиения следует немедленно начать искусственную вентиляцию легких и закрытый массаж сердца, т. к. по истечению 3-5 минут наступает смерть потерпевшего.
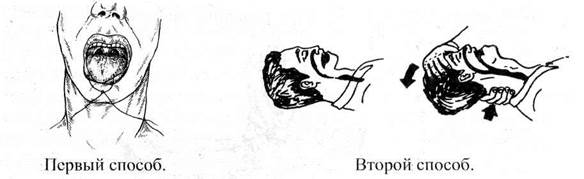
Рис. 10.13 Устранение асфиксии.
Для проведения искусственной вентиляций легких необходимо устранить механическую асфиксию (западание языка), предварительно очистив полость рта с помощью пальца, обмотанного куском бинта или носовым платком, повернув голову пострадавшего набок или уложив его вниз лицом.
Очистив полость рта, пострадавшего укладывают на спину, вверх лицом и максимально запрокинув голову, подкладывают под шею валик из ткани или руку оказывающего помощь.
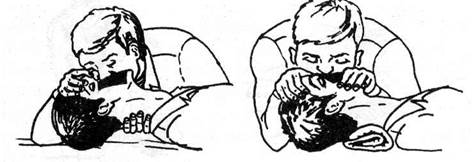
|
| Рис. 10.14 Способы искусственного дыхания. |
Оказывающий помощь осуществляет полный выдох изо рта в рот или изо рта в нос (последний способ более эффективен, т. к. воздух не
попадает в пищевод и желудок). Осуществляя выдох, необходимо зажимать нос (изо рта в рот) или рог (изо рта в нос) пострадавшего. После выдоха оказывающий помощь отстраняет свой рот, чтобы сделать очередной вдох и дать возможность пострадавшему осуществить пассивный выдох.
Закрытый массаж сердца.
Остановка дыхания влечет останову деятельности сердца. При отсутствии у пострадавшего пульса, прекращения обильного кровотечения и расширения зрачков возникает необходимость массажа сердца в комплексе с искусственной вентиляцией легких.
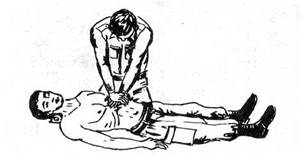
Рис. 10.15 Закрытый (наружный) массаж сердца.
Причинами остановки сердца при ранении гак же является большая потеря крови (более 1,5 литра) и травматический шок (при не смертельных ранениях). В некоторых случаях кровопотеря может осуществляться внутренним кровоизлиянием в брюшную или плевральную полость. Закрытый массаж сердца необходимо начинать немедленно, уложив пострадавшего на спину на ровную поверхность.
Расположившись слева от пострадавшего, оказывающий помощь кладет свою левую ладонь перпендикулярно к грудине на уровне левого соска, правая ладонь располагается поверх левой под прямым углом.

Рис. 10.16 Комбинированный способ восстановления дыхания (искусственное дыхание + закрытый массаж сердца).
Массаж осуществляется толчкообразными усилиями прямых рук за счет движения корпуса с частотой 2 толчка за 3 секунды. Силовой толчок должен быть плавным, перемещающим грудину на 3-4 см к позвоночнику.
Если помощь оказывается одним человеком, то в начале делается 2-5 раздуваний легких, затем производится 10-15 массажных толчков, в дальнейшем чередуется 2 раздувания легких с 3-5 толчками.
При оказании помощи двумя людьми нужно начинать с 5 раздуваний легких и 5 толчков, чередуя в последующем 2 вдувания с 5 массажными толчками.
Противопоказанием к закрытому массажу сердца является ранение грудной клетки.
Устранение пневмоторакса.
Открытый пневмоторакс сопровождается при проникающем ранении груди с проникновением в плевральную полость через раневое отверстие, в момент вдоха воздуха и вытеснение его при выдохе.
Отличительным признаком пневмоторакса является свистящий и клокочущий звук, возникающий при прохождения воздуха через рану. Открытый пневмоторакс приводит к расстройству дыхания вплоть до его остановки и смерти пострадавшего.
Раненым с признаками пневмоторакса туго накладывается окклюзивная (герметичная) повязка, для чего используется прорезиненная оболочка индивидуального перевязочных пакета.
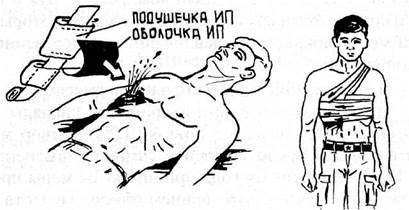
Рис. 10.17 Окклюзивная повязка.
Оболочка накладывается внутренней (стерильной) стороной на рану, после чего на нее накладывается подушечка перевязочного пакета.
Окклюзивную повязку можно накладывать, используя пленку полиэтиленового пакета, лейкопластырь, скотч и другой, не пропускающий воздух, материал.
При отсутствии признаков всасывания воздуха накладывается обычная тугая повязка.
■-
2. Первая медицинская помощь при ожоге
Первая помощь пострадавшему от ожогов заключается в тушении горящей одежды или огневых смесей зажигательных средств и эвакуации пострадавшего из очага воздействия высоких температур.
Тушение огня на человеке производится путем набрасывания тканевых материалов, забрасывания огня снегом (песком, грунтом), обливания водой (окунания в воду).
Различают четыре степени ожогов:
I степень — покраснение и отек кожи;
II степень — пузырьки, наполненные желтоватой жидкостью;
III степень — обугливание кожи (омертвение подкожной ткани);
IV степень — обугливание тканей.
При оказании помощи пострадавшим от ожогов вводится обезболивающее средство (шприц-тюбик с промедолом) и накладывается нетугая стерильная повязка. При ожогах 1 степени повязка не накладывается. Перед наложением повязки не следует удалять с ожоговых участков остатки прилипшей несгоревшей одежды, огневых смесей и прокалывать пузыри. Пораженная поверхность лишь очищается от песка, земли и других грубых инородных тел. В теплое время года одежда с пострадавших участков снимается или разрезается вдоль швов для охлаждения, грудь пострадавшего освобождается от снаряжения, а на голову накладывается холодный компресс. С рук и пальцев пострадавшего снимаются часы (браслеты) и кольца, которые при появлении отека могут привести к сдавливанию и омертвению пораженных участков кистей.
На участки, обожженные зажигательными смесями на основе фосфора (зажигательно-дымовые артиллерийские снаряды или мины, бомбы) накладываются влажные повязки (5% раствор марганцовки или чистая вода) для предотвращения самовоспламенения остатков огнесмеси. В холодное время года принимаются меры предупреждения обморожений в связи с нарушением обмена веществ в пораженной поверхности.
3. Оказание помощи при тепловом ударе
Пострадавшего эвакуируют в прохладное место (тень), расстегивают одежду, накладывают холодный компресс на лоб, затылок, паховую область, под мышки, локтевой и подколенный сгиб (места прохождения крупных кровеносных сосудов под кожей).
Допускается обливание одежды пострадавшего водой. Пострадавшему дается обильное питье в виде водно-солевого раствора (1/2 чайной ложки поваренной соли (пакетик регидрона) на 1 литр воды).
4. Оказание помощи при обморожении
Первая помощь при появлении первых признаков обморожения (покалывание и жжение, поведение кожи и онемение пораженных участков) нужно немедленно растереть побелевшее место чистым платком, мехом шапки или воротника до покраснения кожи. Нельзя растирать обмороженный участок снегом. Растирание лучше производить в теплом помещении или полушубком (бушлатом) у костра. После оказания первой помощи на обмороженный участок наложить утепленную повязку (надеть шерстяной носок, меховые рукавицы, завязать лицо шарфом). При обморожениях допускаемся растирание стоп ног или кистей рук спиртом, а обмороженные щеки, нос и уши легко массажируют смоченным в спирте ватным тампоном. Массаж спиртом производится в теплых помещениях. После расширения кожи нанести на нее питательный крем или вазелин. Если есть возможность, обмороженные участки можно поместить в воду t от +20° до 30°С.
В целях профилактики обморожений необходимо следить за состоянием одежды, обуви, носков (портянок). Влажная обувь и носки приводят к охлаждению кожи. При лыжных переходах нельзя допускать сдавливания стоп лыжными ремнями. Нужно помнить, что ранее обмороженные участки тела более чувствительны к холоду и быстрее подвергаются повторному обморожению. Для профилактики обморожений ног, на привалах следует менять влажные носки (портянки) и растирать ноги от пальцев к верху, разгибать и сгибать пальцы.
5. Оказание помощи утопающему

|
| Рис. 10.18 Удаление воды из дыхательных путей. |
Первая помощь утопающему заключается в очистке легких от воды и проведении искусственной вентиляции легких, а при остановке сердца в комбинированном проведении искусственного дыхания и закрытого массажа сердца.
6. Эвакуация раненого из-под огня противника
Эвакуация раненых разведчиков из-под огня противника в ходе выполнения задач требует быстрых, четких и слаженных действий всей разведывательной группы.
При эвакуации раненных следует действовать предельно быстро, не давая противнику времени оценить ситуацию и предпринять меры по блокированию и уничтожению разведгруппы,

Рис. 10.19 Эвакуация раненого из-под огня.
Эвакуацию раненого из-под огня наиболее целесообразно проводить под прикрытием дымовой (дымо-пылевой) завесы и интенсивного огня по противнику.
Для постановки дымовой завесы применяются ручные дымовые гранаты РДГ-2Б (белого дыма) РДГ-2х (желтого дыма), зажигательно-дымовые патроны ЗДП или осколочные наступательные гранаты, образующие в момент взрыва дымо-пылевое облако.
В некоторых сложных ситуациях для эвакуации раненого из-под огня требуется эвакогруппа в 2-3 человека и подгруппа обеспечения.
Как только раненый будет эвакуирован в ближайшее безопасное от огня противника место ему следует немедленно оказать первую помощь (в первую очередь остановить артериальное иди венозное кровотечение), ввести обезболивающее. Если боевая обстановка позволяет, то раненому оказывается первая медицинская помощь в полном объеме. В сложных ситуациях боевой обстановки раненый транспортируется на пункт сбора, а подгруппа обеспечения отвлекает противника на себя, не давая ему возможности к преследованию эвакогруппы. Первая медицинская помощь в полном объеме, в данной ситуации, оказывается немедленно, как только представиться такая возможность (группа оторвется от преследования противника).

Рис. 10.20 Способы эвакуации раненого из-под огня противника.

Рис. 10.21 Способы эвакуации раненого из-под огня противника.

Рис. 10.22 Способы транспортировки раненого

Рис. 10.23Способы транспортировки раненого
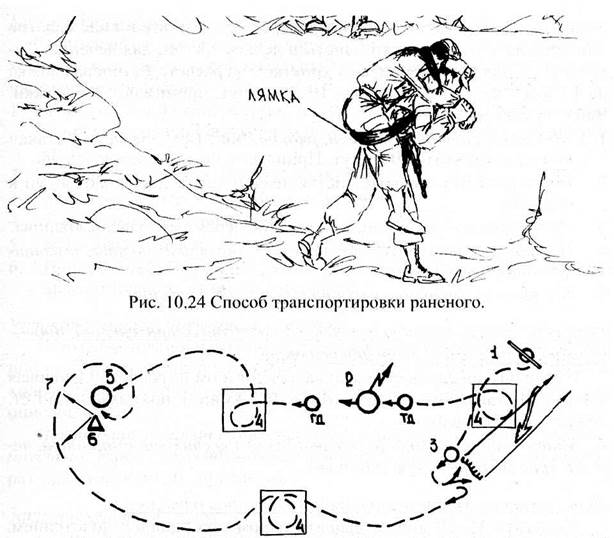
Рис. 10.25 Схема действий РГ при эвакуации раненого в тылу противника.
1 - место ранения; 2 - разведгруппа с раненым; 3 - отвлекающая
подгруппа; 4 - места проведения мероприятий, затрудняющих работу
розыскных собак; 5 - пункт сбора; 6 - наблюдательный пост на пункте
сбора; 7 - заход отвлекающей подгруппы на пункт сбора по «улитке».
Дата добавления: 2015-06-10; просмотров: 1342;
