Токсическая гепатопатия
Существует большое количество терминов, используемых для обозначения токсических поражений печени. Наиболее обоснованным представляется термин — «токсическая гепатопа- тия», отражающий полиморфизм (некроз, дистрофия, сосудистые расстройства и т. д.) изменений в организме, развивающихся под воздействием токсикантов. Наряду с этим, для обозначения ост- рых воспалительных и дегенеративных поражений печени, возникающих под влиянием алко- гольных напитков, используется термин «алкогольный гепатит».
В зависимости от характера токсического действия на печень экзогенные яды делятся на вещества, вызывающие специфические повреждения гепатоцитов, и соединения, при отравлениях которыми поражения ткани печени развиваются в результате действия неспецифических меха- низмов. Первая группа включает в себя яды, подвергающиеся в печени биотрансформации с об- разованием активных метаболитов (прежде всего, хлорированные углеводороды — дихлорэтан, трихлорэтилен, четыреххлористый углерод), вступающих в химические взаимодействия с цито- плазматическими мембранами и внутриклеточными структурами, нарушающих проницаемость мембранных образований и вызывающих гибель гепатоцитов. Необходимо отметить, что вещест-
ва этой группы нередко вызывают, помимо поражений печени, также нарушения функции почек, что ведет к развитию острой почечно-печеночной недостаточности.
Поражения печени веществами второй группы (практически любые яды) являются вто- ричными и обусловлены, в основном, выраженными нарушениями трофических процессов, мик- роциркуляции и гипоксией с преобладанием дистрофических нарушений и элементами холестаза. Гепатопатии в этом случае протекают обычно более благоприятно.
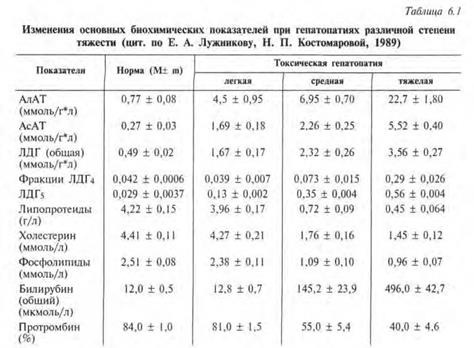
Токсические гепатопатии, вне зависимости от причин, вызвавших их, делят по степеням тяжести на основании изменений клинико-лабораторных и инструментальных показателей на легкую (гепатопатия I), среднюю (гепатопатия II) и тяжелую (гепатопатия III). Последняя сопро- вождается развитием острой печеночной недостаточности.
Гепатопатия легкой степени характеризуется отсутствием клинических проявлений и ми- нимальными изменениями показателей биохимических и инструментальных методов обследова- ния. При гепатопатии II отмечается выраженная клиническая симптоматика и четкие изменения при биохимических исследованиях. Развитие печеночной энцефалопатии свидетельствует о раз- витии гепатопатии III степени.
Из числа инструментальных методов широкое применение находят реогепатография, по- зволяющая оценивать степень нарушения внутри -печеночной гемодинамики, а также ультразву- ковое исследование, используемое для оценки характера поражения и дифференциальной диаг- ностики желтухи.
Характер изменений основных биохимических показателей при гепатопатии различной степени тяжести свидетельствует о том, что для токсической гепатопатии наиболее характерны цитолитический, а также гепатопривный (малой недостаточности печени) синдромы (табл. 6.1).
К клиническим эквивалентам цитолиза относятся диспепсия, боли и болезненность в пра- вом подреберье, увеличение размеров печени, лихорадка, явления общей интоксикации, а биохи- мическим маркером является повышение сывороточной активности индикаторных ферментов — аспартат (АсАТ) и аланинаминотрансфераз (АлАТ), γ-глутамил-транспептидазы (γ-ГТП), 4-й и 5- й фракций лактатдегидрогеназы (ЛДГ) и т. д.
При токсических поражениях печени степень повышения активности γ-ГТП преобладает над кратностью увеличения показателей АлАТ. Заметно возрастает также уровень глутаматде- гидрогеназы. Маркерами гепатопривного синдрома служат желтуха, геморрагический диатез, увеличение уровня сывороточного билирубина и появление желчных пигментов в моче, сниже- ние концентрации холестерина, липопротеидов, прокоагулянтов (особенно протромбинового по- казателя), активности холинэстеразы плазмы. При развитии печеночной энцефалопатии указан- ные пробы изменены особенно резко. При остром поражении печени, развившемся на фоне хро- нического алкоголизма, нередко повышена концентрация мочевой кислоты в сыворотке крови.
Другие клинико-биохимические формы печеночных синдромов встречаются реже и, обычно, выражены не резко. Так, холестатический синдром проявляется, в основном, желтухой, реже — кожным зудом. Из биохимических показателей отчетливые изменения касаются, главным образом, активности щелочной фосфатазы и лейцинаминопептидазы. При наличии выраженного цитолиза, характерного для холестаза, повышения уровня липидов крови может не наблюдаться, хотя острый алкогольный гепатит нередко сопровождается увеличением этих показателей. В ряде случаев развивается и отечно-асцитический синдром как проявление портальной гипертензии (главным образом на фоне хронического алкогольного гепатита или формирующегося цирроза печени). Его появление — признак тяжелого поражения печени и неблагоприятного прогноза.
К наиболее далеко зашедшим проявлениям печеночно-клеточной недостаточности можно отнести развитие печеночной энцефалопатии (гепатоцеребральной недостаточности).
В соответствии с принятой классификацией по клинико-лабораторным и электроэнцефа- лографическим признакам выделяют 4 стадии печеночной энцефалопатии. Под печеночной эн- цефалопатией I стадии (продромальная) понимают появление эмоциональной лабильности с де- прессивными проявлениями, чувством тревоги, замедлением мышления, бессонницей ночью и сонливостью днем, астенизацией больных, характерных ЭЭГ-нарушений не определяется.
Во II стадии (начинающаяся кома) отмечаются углубление расстройств с развитием раз- личных видов нарушения сознания (психомоторным возбуждением, делириозными проявления- ми, сопором), появление тремора век, рук, в том числе «хлопающего» (астериксиса), атаксии, дизартрии, гиперрефлексии, лихорадки, печеночного запаха в выдыхаемом воздухе, желтухи, ацидотического дыхания. На ЭЭГ регистрируется неравномерность а-ритма, появление неустой- чивых тета- и дельта-волн.
Печеночная кома III стадии (ступор) характеризуется появлением выраженных наруше- ний сознания, иногда сопровождающихся кратковременным психомоторным возбуждением. По- являются фибриллярные подергивания, судороги, тризм, нарушения зрачковых рефлексов, не- держание мочи. При анализе ЭЭГ отмечается исчезновение а- и (3-активности, преобладание те- та- и дельта-волн.
В IV стадии (собственно кома) отсутствуют сознание, болевая чувствительность, появля- ются ригидность затылочных мышц, маскообразное лицо, патологические знаки, рефлексы орального автоматизма. Терминальная фаза характеризуется расширением зрачков, отсутствием фотореакции, угасанием глубоких рефлексов, развитием гипотензии, появлением патологических ритмов дыхания.
Дата добавления: 2015-05-19; просмотров: 2055;
