Лечение переломов
Основные методы лечения переломов - консервативные, которые применяют значительно чаще. При лечении переломов должны быть соблюдены три основных принципа:
1) репозиция (сопоставление) костных отломков;
2) удержание, создание неподвижности сопоставленных костных отломков и иммобилизация органа;
3) применение средств и методов, ускоряющих образование костной мозоли и сращение (консолидацию) кости.
Успех устранения смещения и сопоставления отломков обеспечивается достаточным обезболиванием, позволяющим снять рефлекторное сокращение мышц. Сокращение мышц определяет вторичное смещение и положение отломков.
Обезболивание
Обезболивание при переломах обеспечивают введением в гематому в области перелома раствора прокаина, лидокаина, тримекаина. Для этого кожу в зоне перелома обрабатывают спиртовым раствором йода. В шприц вместимостью 10 мл набирают раствор прокаина, инфильтрируют кожу и продвигают длинную иглу к месту перелома (рис. 71), вводят 3-5 мл прокаина и путём потягивания поршня шприца определяют наличие крови. Появление струйки крови в шприце свидетельствует о положении иглы в гематоме в месте перелома. Вводят 20 мл 1-2% раствора прокаина, что обеспечивает достаточное обезболивание места перелома на 1,5-2 ч. Если при пункции не удалось попасть в гематому, иглу извлекают, определяют более точно место перелома и пунктируют повторно. Введение раствора прокаина вне гематомы не обеспечивает анестезии места перелома.
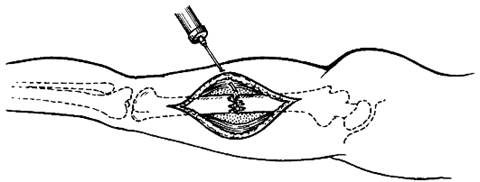
Рис. 71. Обезболивание при переломе бедра.
Если ввести анестетический препарат в место перелома не удаётся, можно применить футлярную блокаду конечности выше этого места или проводниковую анестезию, блокаду нервного сплетения. При недостаточности местной анестезии применяют наркоз.
Репозиция отломков
Репозиция отломков заключается в устранении их смещения и точном сопоставлении кости по линии перелома. Восстановление нормальных функций конечности во многом определяется полным устранением смещения и точным сопоставлением отломков. Для устранения ротационного смещения отломков периферическому отломку кости необходимо придать правильное положение по отношению к продольной оси конечности, что достигается вращением периферической части конечности в противоположную от смещения сторону, т.е. необходимо уложить конечность строго по её оси. Лишь при переломе предплечья в средней и нижней трети ему придают среднее положение между супинацией и пронацией.

Рис. 72. Ручная репозиция перелома лучевой кости
Устранить угловое смещение отломков удаётся относительно легко. Один из помощников удерживает центральный отломок, фиксируя руками центральную часть конечности. Врач, проводящий репозицию, устраняет угол смещения путём тяги дистальной части конечности (ниже линии перелома) и восстанавливает продольную ось конечности (рис. 72).
Для устранения смещения отломков по длине иногда необходимо приложить значительные усилия, чтобы преодолеть тягу рефлекторно сократившихся мышц, особенно при переломе бедренной кости. Репозицию производят тягой по длине и противотягой за центральный конец конечности. При переломе бедра и плеча в процессе репозиции конечности придают среднее физиологическое положение: для нижней конечности - сгибание в тазобедренном и коленном суставах под углом 140°, для верхней - отведение плеча в сторону на 60° и кпереди на 30°, при сгибании в локтевом суставе на 90° предплечье должно занимать среднее положение между супинацией и пронацией. Восстановление длины конечности определяют её измерением.
Наибольшие сложности возникают при устранении смещения отломков по ширине. Пользуются теми же приёмами тяги и противотяги в среднем физиологическом положении конечности. При поперечных диафизарных переломах бедра и плеча со смещением отломков по ширине чаще встречается интерпозиция тканей. Сопоставление отломков затрудняют костные шипы и выступы на отломках кости по линии перелома. Такие виды переломов служат относительным показанием к оперативному лечению - открытой репозиции отломков.
Иногда репозицию проводят с помощью петли Глиссона или манжетки (рис. 73), специальных аппаратов (рис. 74), но чаще используют ручную репозицию или репозицию с помощью постоянного вытяжения. Устранение смещения и сопоставление костных отломков могут быть одномоментными или постепенными, например, при лечении переломов постоянным вытяжением или реклинацией при компрессионном переломе позвоночника (рис. 75). На специальном столе больного укладывают на спину в положении резкого переразгибания на несколько суток - за это время устраняется смещение отломков позвонка.
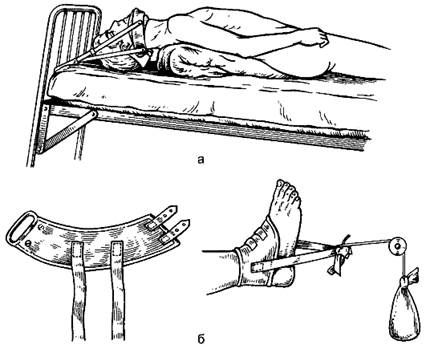
Рис. 73. «Мягкое» вытяжение: а - вытяжение петлёй Глиссона при переломе шейного отдела позвоночника; б - вытяжение с помощью манжетки.
Рис. 74. Репозиция при переломе костей предплечья аппаратом Соколовского.
Иммобилизация гипсовой повязкой
При консервативном лечении переломов широко применяют иммобилизацию с помощью гипсовой повязки, которая является лучшим средством для внешней фиксации отломков и иммобилизации конечности. Гипсовая повязка широко применяется как самостоятельный метод лечения переломов, а также используется для дополнительной иммобилизации после снятия вытяжения.
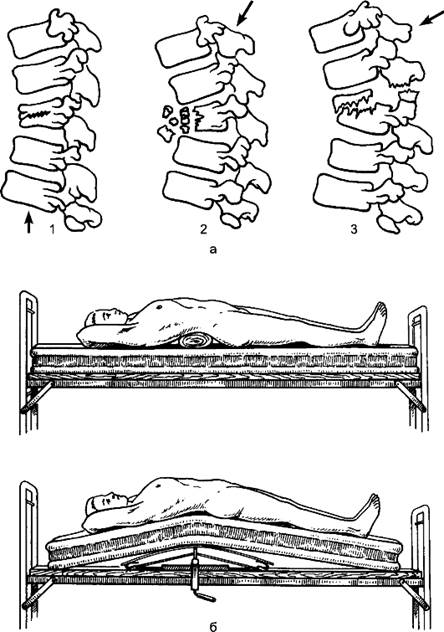
Рис. 75. Репозиция при компрессионном переломе позвонков: а - типы сгибательного перелома тел позвонков в зависимости от направления травмирующего агента (указано стрелкой); 1 - клиновидный перелом, вызванный вертикальным сдавлением; 2 - раздробленный перелом, вызванный резким сгибанием; 3 - переломовывих, вызванный сгибанием со смещением вперёд до горизонтальной плоскости; б - реклинация.
Гипс (сульфат кальция) представляет собой мельчайший порошок, который при смешивании с водой образует кашицеобразную массу, отвердевающую в течение нескольких минут. Для наложения повязки применяют гипсовые бинты. Они выпускаются в готовом виде, упакованными в целлофановые пакеты, но их можно приготовить и самостоятельно, использовав стандартные бинты из белой марли длиной 2,5-3 м, в которые втирают гипс. Предварительно определяют пригодность гипса, так как при хранении он может потерять свои свойства. Пригодный к употреблению гипс не содержит крупинок и комочков. При крепком сжатии в кулаке он не превращается в комок с отпечатками пальцев и легко рассыпается. Образование комка свидетельствует о повышенной влажности гипса. Если при смешивании гипса с водой появляется запах тухлых яиц, значит он непригоден для применения. Важное качество гипса - способность быстро отвердевать - проверяют следующим образом: смешивают равные порции гипса и воды, из образовавшейся кашицеобразной массы готовят пластинку, которая должна отвердеть за 6-7 мин и при надломе не крошиться. Для удаления крупинок, комочков порошок просеивают через сито или марлю, при повышенной влажности порошка, медленном застывании гипс прокаливают на противне при температуре 120 °С.
Для приготовления гипсовых бинтов ручным способом на столе, накрытом клеёнкой, раскатывают марлевый бинт, насыпают на него порошок гипса и втирают ладонью в бинт так, чтобы он закрывал марлю тонким слоем. По мере наполнения бинта его осторожно скатывают в рыхлые рулоны, укладывают в коробки плашмя, чтобы гипс не высыпался, и хранят в сухом месте.
При наложении гипсовых повязок следует соблюдать несколько общих правил:
• конечности необходимо придать функционально выгодное положение;
• должна быть хорошая репозиция костных отломков, которые необходимо удерживать во время наложения повязки и до затвердения гипса;
• гипсовой повязкой должны быть фиксированы два близлежащих сустава;
• концы пальцев кисти или стопы должны оставаться открытыми;
• под костные выступы подкладывают ватные подушечки из простой (негигроскопичной) ваты, которая более эластична и не впитывает пот;
• повязка должна быть тщательно отмоделирована, равномерно облегать, но не сдавливать подлежащую часть тела;
• после наложения повязки её маркируют химическим карандашом: указывают дату перелома, наложения повязки и предполагаемый срок её снятия.
Гипсовую повязку на бедро и тазобедренный сустав и гипсовую кроватку накладывают на специальных гипсовальных ортопедических столах, на которых можно обеспечить неподвижность сопоставленных отломков с помощью специальной противотяги или тяги руками. При отсутствии специальных столов повязку можно накладывать на обычном перевязочном столе, используя подставки.
Применяют лонгетные, циркулярные, лонгетно-циркулярные гипсовые повязки. Лучшей является лонгетно-циркулярная бесподкладочная повязка (рис. 76, 77), при которой ватные подушечки подкладывают лишь на выступающие части тела (для предупреждения пролежней). При наличии раны, гнойного свища в повязке делают окно для наблюдения за раной, осуществления перевязок, удаления гноя. Такая повязка называется окончатой. Иногда повязка состоит из двух частей, которые соединяют одним-двумя или более мостами (мостовидная повязка).

Рис. 76. Гипсовая повязка при переломе плечевой кости.

Рис. 77. Гипсовая повязка при переломе лучевой кости в типичном месте.
Для смачивания бинтов используют таз с водой температуры около 20 °С. Чтобы гипс не высыпался, бинт следует брать осторожно и так же осторожно опускать в воду. В воде бинт не следует мять и передвигать. Вода должна полностью покрывать его. Одновременно не следует опускать в воду более двух бинтов, так как при длительном пребывании в ней гипс вымывается. Бинты оставляют в воде на 1,5-2 мин (до прекращения выхождения пузырьков воздуха). Когда бинт промок, его вынимают, захватывая обеими руками с торцов, и слегка отжимают, а затем расправляют его на всю ширину.
Для наложения лонгетной или лонгетно-циркулярной повязки вначале готовят лонгету необходимой длины, предварительно измерив повреждённую часть тела куском бинта. Мерку укладывают на гипсовальный стол и по её длине раскатывают намоченные гипсовые бинты, слои накладывают один на другой, тщательно разглаживая каждый руками. Не давая гипсу застыть, лонгету переносят на поражённую часть тела, моделируют и фиксируют обычным бинтом (лонгетная повязка). При накладывании лонгетно-циркулярной гипсовой повязки лонгету укрепляют спиральными ходами гипсовых бинтов. При бинтовании каждый следующий тур должен перекрывать предыдущий на две трети ширины. Бинтование производят свободно, без натяжения, не допуская перегибов и складок; каждый новый слой разглаживают ладонью. Лонгеты бывают различной толщины: тонкие (три-четыре слоя) - для верхней конечности, толстые (шесть-восемь слоёв) - для нижней конечности. Лонгету постоянно удерживает помощник. Иногда необходимы два помощника: один удерживает конечность, чтобы предупредить смещение отломков, другой - лонгету и помогает при гипсовании. Для лонгетно-циркулярной повязки и фиксации лонгеты на верхней конечности необходимо два-три слоя гипсового бинта, на голени - пять-шесть, на бедре - шесть-восемь слоёв. Помощник, поддерживающий лонгету, должен удерживать её всей ладонью, а не пальцами - во избежание образования вдавлений в гипсовой повязке (что в последующем может привести к пролежням). До затвердевания повязку тщательно моделируют в области костных выступов и в зоне перелома. После наложения повязки конечность укладывают на клеёнчатую подушку.
Переносить больного после наложения повязки можно не ранее чем через 25-30 мин, когда гипс затвердеет, из-за опасности появления вдавлений в повязке, её поломки или смещения костных отломков.
В качестве примера рассмотрим наложение лонгетно-циркулярной повязки при переломе голени. Готовят заднюю гипсовую лонгету длиной от концов пальцев до средней трети бедра из пяти-шести слоёв гипсового бинта. Один из помощников удерживает конечность в вытянутом положении со стопой, установленной под прямым углом. На заднюю поверхность конечности укладывают лонгету так, чтобы верхний край находился на уровне верхней трети бедра, а нижний выступал на 2-3 см над пальцами. Удерживая гипсовую лонгету, её укрепляют четырьмя-пятью циркулярными ходами гипсового бинта. Повязку тщательно моделируют в области лодыжек, пяточного (ахиллова) сухожилия и коленного сустава. Больного укладывают на кровать с подложенным под матрац деревянным щитом (на мягкой постели может измениться форма повязки). Гипсовая повязка при комнатной температуре высыхает за 1-3 сут (в зависимости от толщины повязки). Ускорить этот процесс можно с помощью суховоздушных ванн (фенов), лампы соллюкс, каркасов с обычными электрическими лампами.
После наложения гипсовой повязки необходимо наблюдение как за общим состоянием больного, так и за конечностью. Жалобы больного на боль, ощущение распирания в конечности, учащение пульса, повышение температуры тела, изменение состояния пальцев и свободных от гипса других участков конечности должны послужить поводом для выяснения причины возникших изменений и принятия срочных мер. Появление отёка пальцев загипсованной конечности, синюшной окраски, похолодания, расстройств чувствительности, нарушение активных движений указывают на сдавление конечности гипсовой повязкой, возникновение венозного застоя. Необходимо частично или полностью разрезать повязку и раздвинуть её края. При быстро нарастающем отёке следует немедленно рассечь повязку. Если окраска пальцев становится нормальной, повязку закрепляют несколькими ходами гипсового бинта.
Появление болей в определённых местах указывает на развитие пролежней. В этом месте следует рассечь повязку и раздвинуть её края. Ощущение сильного распирания в конечности, резкая боль в ране, озноб, высокая температура тела, выявленные при осмотре тахикардия, регионарный лимфаденит, отёчность тканей выше гипсовой повязки, тяжёлая интоксикация свидетельствуют об анаэробной инфекции. Повязку нужно немедленно снять, осмотреть рану и предпринять срочные меры по лечению газовой гангрены (см. Раны).
На развитие гнойного воспаления в области раны указывают локализованные пульсирующие боли в конечности, высокая температура тела, болезненность и увеличение региональных лимфатических узлов, лейкоцитоз.
После сращения перелома гипсовую повязку снимают. Специальными ножницами или пилкой повязку рассекают вдоль конечности, края разреза отодвигают в сторону и конечность осторожно извлекают, так как есть опасность повреждения мягкой костной мозоли. Конечность моют водой с мылом, ссадины смазывают раствором йода.
Метод постоянного вытяжения
Этот метод предусматривает как репозицию, так и удержание отломков. Используют накожное (рис. 78) и скелетное вытяжение. Последний вид вытяжения наиболее эффективен. При лечении переломов способом постоянного вытяжения нужно учитывать несколько моментов.
1. Вытяжение следует проводить в среднефизиологическом положении повреждённой конечности, т.е. в состоянии равновесия между мышцами-антагонистами. Это достигается полусогнутым положением конечности, уложенной на шины Белера, Богданова (рис. 79).
2. Репозицию следует проводить по оси центрального костного отломка, т.е. периферический отломок должен быть установлен по оси центрального.
3. Нагрузка при вытяжении должна увеличиваться постепенно, что способствует безболезненному растяжению мышц и репозиции отломков.
4. Необходимо создание противотяги, что достигается, например, приподниманием ножного конца кровати при лечении переломов нижних конечностей. В таком положении масса тела больного создаёт противотягу.

Рис. 78. Накожное (лейкопластырное) вытяжение на шине ЦИТО при переломе плеча
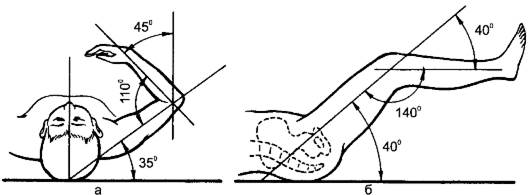
Рис. 79. Среднефизиологическое положение верхней (а) и нижней (б) конечностей.
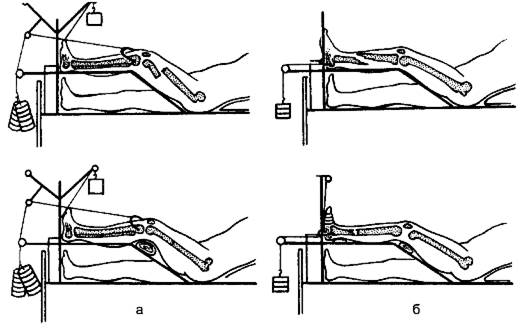
Рис. 80. Скелетное вытяжение при переломе бедра (а) и голени (б).
Для скелетного вытяжения(рис. 80) необходим следующий набор стерильных инструментов: спицы Киршнера или ЦИТО, специальная ручная дрель ЦИТО для проведения спицы или электродрель. Проведение спицы осуществляют в операционной. Ногу больного после обезболивания места перелома укладывают на лечебную шину Белера. Обрабатывают операционное поле по общепринятым правилам и проводят местную анестезию: 0,5% раствором прокаина инфильтрируют кожу, подкожную клетчатку и надкостницу вначале в месте входного, а затем таким же способом в месте выходного отверстия спицы. При переломе бедренной кости спицу проводят сразу над выступающей частью мыщелков, что соответствует уровню верхнего края надколенника, или за бугристостью большеберцовой кости на 1,5-2 см кзади от наиболее выступающей точки. Спица проходит снаружи внутрь. При переломах голени её проводят через пяточную кость на 3-4 см кзади и книзу от лодыжки. При переломе плечевой кости спица проходит через локтевой отросток в точке, расположенной на 2-3 см дистальнее верхушки отростка и на 1-1,5 см вглубь от его поверхности.
Спицу проводят через кость ручной или электрической дрелью. Кожу прокалывают спицей и упираются острым концом в кость строго перпендикулярно продольной плоскости кости. Движениями рукоятки или включением электродрели начинают вращать спицу и проводят её через кость. Когда спица выступает в подкожной клетчатке с противоположной стороны, вращение прекращают, кожу накалывают на спицу (чтобы предупредить наматывание кожи и её дополнительную травму при вращении) и вновь продвигают спицу путём вращения так, чтобы с обеих сторон выступали концы одинаковой длины. В местах выхода спицы кожу смазывают спиртовым раствором йода и наклеивают клеолом марлевые шарики, винтами специальных фиксаторов марлевые шарики прижимают к коже, предупреждая смещение спицы в сторону. На спицу надевают скобу, которую прикрепляют винтами и специальным ключом, вращая винт на скобе, натягивают спицу, чтобы предупредить прорезывание ей кости во время вытяжения.
Затем больного перевозят в палату, не снимая ноги с шины, перекладывают вместе с шиной на кровать с подложенным под матрац деревянным щитом. К скобе крепят шнур, перекидывают его через блоки по оси шины, которую устанавливают по оси центрального отломка кости, и подвешивают груз. На подошву наклеивают клеолом бинт, конец его со стороны пальцев перебрасывают через блок и фиксируют на нём небольшой груз, который позволяет удерживать стопу под прямым углом и тем самым предупреждает образование «конской стопы».
Скелетное вытяжение позволяет постоянно наблюдать за состоянием конечности, осуществлять движения в суставах при неподвижности в зоне перелома, что улучшает кровоснабжение конечности и создаёт благоприятные условия для сращения костных отломков. Этот метод лечения называют функциональным.
Величина груза для создания вытяжения определяется степенью смещения отломков, развитием мышц, массой тела больного. Ориентировочно груз составляет при переломе бедра - 15% массы тела, при переломе голени - 10%. Противотягу при постоянном вытяжении создают массой тела за счёт поднятия ножного конца кровати: при грузе 6-10 кг - на 30 см, при грузе 11-15 кг - на 70 см.
Репозиция отломков длится 1-3 дня, после чего наступает репарационный период (образование костной мозоли), продолжающийся в среднем 4-6 нед - в зависимости от локализации и вида перелома.
Для создания нарастающей тяги в период репозиции отломков груз увеличивают постепенно, в течение суток, начиная с 4-5 кг и каждые 2 ч добавляя 1-2 кг. По достижении репозиции отломков груз уменьшают до 4-5 кг, чтобы предупредить перерастяжение мышц и расхождение отломков.
Лучшей консолидации переломов способствует полноценное питание с достаточным содержанием белков, витаминов, богатое минеральными элементами, особенно солями фосфора и кальция. К средствам, улучшающим кровообращение в месте перелома, относятся лечебная физкультура, массаж, механо-, электро-, бальнеотерапия и др.
Скелетное вытяжение проводят длительно, иногда до 2 мес. По окончании вытяжения груз снимают, скобу и спицу удаляют. Для этого спицу и кожу тщательно смазывают спиртовым раствором йода и у самой кожной раны спицу перекусывают стерильными кусачками, затем выдёргивают за противоположный конец. Кожные раны смазывают спиртовым раствором йода и заклеивают. Показанием для досрочного удаления спицы и прекращения скелетного вытяжения считают появление воспалительных изменений, болей в области проведённой спицы. В этом случае спицу скусывают со стороны, где нет воспалительных явлений, а удаляют со стороны, где они более выражены.
Постоянное вытяжение может проводиться с помощью лямок, манжет, петель и др. Принцип лечения аналогичен таковому при скелетном вытяжении. Для репозиции отломков при переломе шейных и верхних грудных позвонков используют вытяжение с помощью петли Глиссона (см. рис. 73). Петлю фиксируют к головному концу кровати, который поднимают на 50-60 см. После репозиции отломков конец кровати опускают до 25-30 см.
Оперативное лечение переломов
Различают абсолютные и относительные показания к оперативному лечению переломов.
Абсолютные показания:
1) открытые переломы;
2) повреждение жизненно важных органов отломками костей (вещества головного, спинного мозга, органов грудной и брюшной полостей, крупных сосудов, нервов конечностей);
3) интерпозиция мягких тканей (состояние, когда между отломками костей оказались мягкие ткани - мышца, сухожилие, фасция, что делает невозможным сопоставление костных отломков и сращение кости);
4) ложный сустав;
5) гнойно-воспалительные осложнения перелома;
6) неправильно сросшиеся переломы с грубым нарушением функций органа.
Относительные показания:
1) неудавшаяся многократная попытка сопоставить (репонировать) костные отломки;
2) замедленная консолидация перелома;
3) поперечные переломы длинных трубчатых костей, когда нельзя сопоставить или удержать костные отломки;
4) неправильно сросшиеся переломы с незначительным нарушением функций органа.
Соединение и удержание костных отломков могут быть достигнуты различными способами с использованием металлических материалов (штифтов, пластин, шурупов, болтов, проволоки и др.).
Металлические стержни вводят внутрь кости (интрамедуллярный остеосинтез,рис. 81) или накладывают и фиксируют шурупами металлические пластинки снаружи (экстрамедуллярный остеосинтез,рис. 82, 83). Костные отломки могут быть соединены шурупами, болтами, металлической проволокой. Все эти виды соединения костей применяют при оперативном вмешательстве непосредственно в зоне (очаге) перелома. Обнажают хирургическим путём место перелома, проводят открытую репозицию отломков и затем фиксацию их одним из средств, в зависимости от локализации и вида перелома.
Недостатками данного метода являются дополнительная травма костей в месте перелома, травматичность самого вмешательства, разрушение костного мозга на всём протяжении кости при интрамедуллярном остеосинтезе, необходимость повторной операции для удаления конструкции после консолидации перелома.
Применение компрессионных аппаратов позволяет избежать указанных недостатков, поскольку фиксирующие спицы проводят вне перелома (внеочаговый остеосинтез). Аппараты (Илизарова, Гудушаури, Волкова-Оганесяна) позволяют производить репозицию отломков без операции на месте перелома, а также дают возможность создавать компрессию - плотное прижатие отломков друг к другу с помощью специальных штифтов и гаек (рис. 84). Метод внеочагового компрессионного остеосинтеза применяют для лечения не только свежих переломов, но и ложного сустава, медленно срастающихся переломов, остеомиелита концов костей. Внеочаговый остеосинтез способствует предупреждению гнойного осложнения, позволяя обойтись без металлических спиц (инородное тело в кости и мягких тканях в очаге воспаления).

Рис. 81. Интрамедуллярный остеосинтез при переломе бедра: а - смещение отломков бедренной кости; б - введение металлического стержня в проксимальный отломок; в - стержень введён в проксимальный и дистальный отломки бедренной кости.
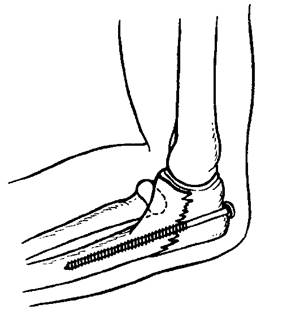
Рис. 82. Фиксация отломка локтевого отростка с помощью шурупа (экстрамедуллярный остеосинтез).
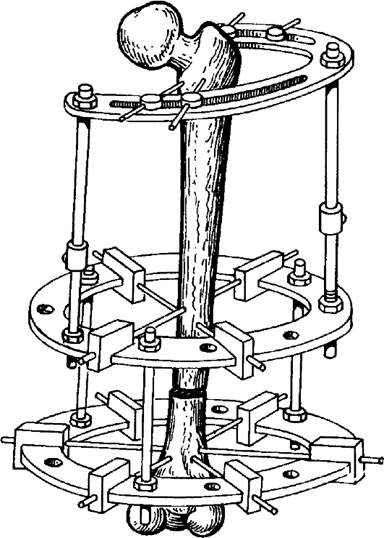
Рис. 84. Внеочаговый остеосинтез с помощью аппарата Илизарова.
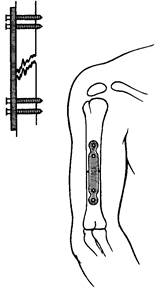
Рис. 83. Фиксация костных отломков плечевой кости пластинкой и шурупами (экстрамедуллярный остеосинтез).
Возможные результаты лечения переломов
1. Полное восстановление анатомической целостности и функций конечности.
2. Полное восстановление анатомической целостности с нарушением функций органа вследствие атрофии мышц, тугоподвижности, контрактуры суставов.
3. Неправильно сросшиеся переломы с изменением формы кости или органа (укорочением, искривлением) и нарушением функций конечности (хромота, ограничение объёма движений).
4. Неправильно сросшиеся переломы с восстановлением функций конечности.
5. Несросшиеся переломы - ложный сустав (псевдоартроз).
6. Посттравматический остеомиелит.
Осложнения при лечении переломов
Осложнения могут возникнуть на разных этапах оказания помощи пострадавшим с переломами костей и лечения.
При неправильных оказании первой помощи (неосторожное перекладывание пострадавшего), наложении транспортных шин, транспортировке возможны повреждение отломками кости кожи и превращение закрытого перелома в открытый, повреждение внутренних органов, сосудов, нервов, головного и спинного мозга с развитием параличей, кровотечения, перитонита и др. Неполное сопоставление отломков по той или иной причине (поперечный перелом, интерпозиция мягких тканей - мышц, фасций, сухожилий) приводит к неправильному их положению и, как следствие, - к неправильному сращению кости. Присоединение инфекции может вызвать воспаление мягких тканей, травматический остеомиелит.
Отклонения от нормального сращения костей при лечении переломов могут привести к замедленной консолидации или развитию ложного сустава.Сроки образования ложного сустава составляют 9-10 мес после перелома в этот период происходит закрытие костномозгового канала. Консолидацию считают замедленной, если сращение не произошло в удвоенный средний срок, необходимый для консолидации перелома с учётом его локализации и характера.
Причинызамедленной консолидации могут быть местного (чаще) и общего характера. К местным причинам относятся:
1) неправильная репозиция отломков;
2) недостаточная иммобилизация (подвижность отломков, перерастяжение при постоянном вытяжении);
3) частичная или полная интерпозиция мягких тканей (полная интерпозиция всегда приводит к образованию ложного сустава);
4) дефекты кости, образовавшиеся вследствие удаления костных осколков и резекции кости;
5) остеомиелит костных отломков в зоне перелома;
6) трофические нарушения, обусловленные повреждением или сдавлением сосудов и нервов конечности, значительной травмой мягких тканей в области перелома.
К причинам общего характераотносятся истощающие заболевания, недостаточное питание, инфекционные заболевания, болезни обмена веществ (например, сахарный диабет), старческий возраст.
Признаками замедленной консолидации являются патологическая подвижность конечности в месте перелома, гиперемия кожи, припухлость тканей, атрофия мышц, болезненность при осевой нагрузке (поколачивание по пятке, давление по оси на дистальный конец конечности вызывают боль в месте перелома). Отдифференцировать замедленную консолидацию от ложного сустава помогает рентгенологическое исследование: при замедленной консолидации определяются склерозирование концов костных отломков, наличие щели между отломками; для ложного сустава характерно зарастание костномозгового канала.
При консервативном лечении замедленной консолидации применяют тщательную иммобилизацию на весь срок, необходимый для срастания свежего перелома. Иммобилизация достигается гипсовой повязкой или аппаратами для компрессионного остеосинтеза. При неудовлетворительном стоянии отломков перед наложением аппарата удаляют рубцовую ткань между ними и тщательно сопоставляют их. Для улучшения регенерации костной ткани применяют массаж, лечебную физкультуру, электрофорез ионов кальция, рекомендуют полноценное сбалансированное питание, анаболические стероидные гормоны.
Лечение ложного сустава только оперативное. Во время операции иссекают рубцовые ткани между отломками, освежают их концы, вскрывают костномозговые каналы и тщательно сопоставляют отломки. Костные отломки фиксируют с помощью компрессионного аппарата или костными аутотрансплантатами либо выполняют операцию по типу «русского замка». Хорошие результаты даёт сочетание костно-пластических операций и компрессионного остеосинтеза.
Вывихи
Вывих (luxatio) - полное смещение суставных концов костей по отношению друг к другу. Частичное смещение называется подвывихом(subluxatio).
Дата добавления: 2015-05-19; просмотров: 5961;
