Гепатози
Це захворювання, які супроводжуються дистрофічними та некротичними процесами в печінковій тканині. До них належать токсична дистрофія печінки (прогресуючий масивний некроз печінки) та жировий гепатоз.
Токсична дистрофія печінки
Етіологія – дія гепатотропних отрут (бліда поганка, геліотроп, фосфор, миш’як, тетрахлорметан, зіпсовані продукти харчування), токсикоманії, тиреотоксикоз, еклампсія вагітних.
Хвороба триває близько 3 тижнів. В морфогенезі виділяють 2 фази:
1 фаза – жовта дистрофія печінки,
2 фаза – червона дистрофія печінки.
Патогенез. Спочатку в гепатоцитах розвивається жирова дистрофія, переважно в центральних відділах печінкової часточки. З кожним днем жирова дистрофія розповсюджується на периферію часточки і до кінця першого тижня хвороби вся печінкова часточка підлягає жировій дистрофії. Після 2-3 днів після початку розвитку жирової дистрофії починається некроз гепатоцитів, який також починається з центру часточок і поступово просувається на периферію вслід за жировою дистрофією. Таким чином, вся печінкова часточка підлягає некрозу. Гепатоцити під час жирової дистрофії збільшуються в розмірах, стискують синусоїди, капіляри, що призводить до недокрів’я печінки. В центрі часточок після некрозу утворюється жировий детрит. Макроскопічно печінка збільшена в розмірах, охряно-жовтого кольору з оранжевим відтінком.
2 фаза. Наприкінці 2 тижня хвороби в зону некрозу виходять лейкоцити і фагоцитують жировий детрит. Некротичні маси розсмоктуються, капіляри і синусоїди розширюються і переповнюються кров’ю, починаючи з центра часточок. Макроскопічно – завдяки розсмоктуванню некротичних мас печінка значно зменшується в розмірах, на розрізі вона має пістрявий (строкатий) вигляд – як «мускатна» печінка, але печінка при цьому зморщена, зменшена в розмірах (червона дистрофія).
На 3 тижні хвороби відбуваються регенераторні процеси – на місці, де були некрози, розростається сполучна тканина і таким чином формується післянекротичний цироз печінки.
Під час хвороби відбуваються зміни в інших органах, спостерігається жовтяниця, гіперплазія селезінки, дистрофічні зміни міокарда, ЦНС, нирок.
У важких випадках перебіг ТДП може ускладнитися розвитком гепато-ренального синдрому: патогенез – в кров надходять продукти розпаду, які викликають інтоксикацію. Токсини діють на рецептори судин нирок, відбувається їх спазм на межі коркової та мозкової речовини, кров не надходить в кору нирок, а скидається по юкстамедулярним шунтам у венозну систему нирок – розвивається ішемія і некроз кіркової речовини нирок (некротичний нефроз), виникає гостра ниркова недостатність, анурія, через 2-3 дні – смерть.
Жировий гепатоз (жирова дистрофія печінки)
Етіологія. Вплив токсичних речовин, дія гепатотропних отрут, порушення харчування (дефіцит в продуктах харчування ліпот ропних факторів – лецитину, холіну, метіоніну), ішемія печінки.
Макроскопічно – «гусяча» печінка, вона збільшена в розмірах, жовта, спочатку щільна, а потім м’яка, краї заокруглені.

Жировий гепатоз («гусяча печінка»)
Мікроскопічно – жирова дистрофія гепатоцитів: пилоподібна, дрібно- та крупнокрапельна в залежності від розмірів жирових включень в цитоплазмі гепатоцитів. При гострому перебігу спостерігаються дрібні включення жиру, при хронічному – великі.
Жирова дистрофія починається з центру часточки – при отруєннях (переважає декомпозиція), або з периферії – при ішемії, гіпоксії (переважає інфільтрація).
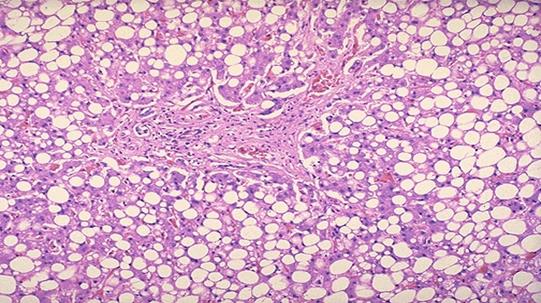
Крупнокрапельна жирова дистрофія гепатоцитів
Виділяють три стадії жирового гепатозу: 1) просте ожиріння – деструкція гепатоцитів та мезенхімально-клітинна реакція відсутні; 2) ожиріння в поєднанні з некробіозом гепатоцитів і мезенхімально-клітинною реакцією; 3) ожиріння з перебудовою часточкової структури печінки.
Наслідком жирового гепатозу є розвиток цирозу печінки.
Дата добавления: 2015-04-21; просмотров: 1647;
