ЭЛЕКТРОКАРДИОГРАФИЯ. Электрокардиограмма — это графическое выражение изменений во времени интегральной электрической активности сердца.
Электрокардиограмма — это графическое выражение изменений во времени интегральной электрической активности сердца.
Выделяют следующие основные функции сердца:
Автоматизм - это способность сердца самостоятельно вырабатывать импульсы, вызывающие возбуждение. В норме наибольшим автоматизмом обладает синусовый узел.
Проводимость - способность сердца проводить импульсы из места их возникновения до сократительного миокарда.
Возбудимость - способность сердца возбуждаться под влиянием импульсов. Во время возбуждения возникает электрический ток, который регистрируется гальванометром в виде ЭКГ.
Сократимость - способность сердца сокращаться под влиянием импульсов и обеспечивать функцию насоса.
Рефрактерность - невозможность возбужденных клеток миокарда снова активизироваться при возникновении дополнительных импульсов. выделяют абсолютную (сердце не отвечает ни на какое возбуждение) и относительную (сердце может отвечать только на очень сильное возбуждение) рефрактерность.
СТРОЕНИЕ И ФУНКЦИИ ПРОВОДЯЩЕЙ СИСТЕМЫ СЕРДЦА
Центр автоматизма 1-го порядка (или водитель ритма 1-го порядка, синусовый узел, узел Кис-Флака) расположен в правом предсердии в области устьев полых вен (рис 40.).
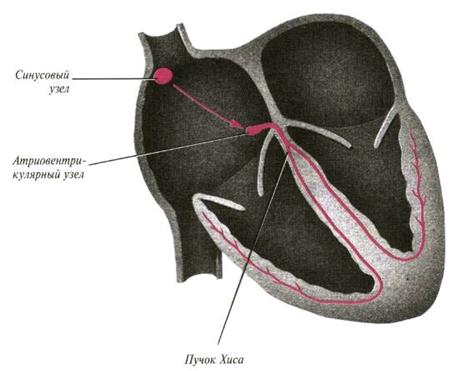
Рис.40. Схема проводящей системы сердца
Это образование клеток в норме ритмично генерирует импульсы с частотой 60-90 в 1 минуту. После возникновения импульс проводится на миокард. Сначала он проводится на правое, затемна левое предсердие и по межузловым трактам доходит до следующего узла. Он называется атриовентрикулярным узлом (А-В узел Ашофф - Тавара), расположенным в нижней части правого предсердия, и является водителем ритма 2-го порядка. В норме он не образует импульсы, но если синусовый узел не работает, то А-В узел начинает вырабатывать импульсы с частотой 40-60 в 1 минуту. Пройдя через А-В узел, импульс проходит по пучку Хиса, который расположен в межжелудочковой перегородке. От пучка Хиса отходит правая ножка, которая проводит импульсы на миокард правого желудочка, и левая ножка, делящаяся на переднюю и заднюю ветви, проводящая импульсы на левый желудочек. Клетки пучка Хиса тоже обладают автоматизмом, они вырабатывают импульсы с частотой 15-25 в 1 минуту. Это центр автоматизма 3-го порядка. Ножки пучка Хиса образуют конечные разветвления - волокна Пуркинье, которые подходят к каждой миофибрилле. Волокна также обладают автоматизмом (с частотой импульса 15 - 20 в 1 минуту).
Прежде чем приступить к изучению ЭКГ, надо вспомнить понятие об электрическом поле. Электрическое поле подразумевает наличие 2-х зарядов (положительного и отрицательного). Система, состоящая из 2-х равных по величине, но противоположных по знаку, максимально близко расположенных друг к другу зарядов, называется диполем. Электрический диполь вызывает появление разности потенциалов. Разность потенциалов называется электрической движущей силой (ЭДС) источника тока. Вектор ЭДС диполя изображается отрезком прямой, соединяющей оба его полюса, и направлен от “минуса” к “плюсу“. В сердце во время его возбуждения также образуется электрическое поле. ЭДС сердца характеризуется направлением и величиной, т. е. является векторной величиной.
Электрофизиологические основы электрокардиографии
Мембранная теория возникновения биопотенциалов
В основе возникновения электрических явлений в сердце лежит трансмембранное перемещение ионов К+, Na+, Ca2+, CI- в клетках миокарда. Внутри невозбужденной клетки находятся ионы К+, концентрация которого в 30 раз выше, чем во внеклеточной жидкости. Наоборот, во внеклеточной среде примерно в 25 раз больше Ca2+ по сравнению с внутриклеточной средой. Такие высокие градиенты концентрации ионов по обе стороны мембраны поддерживаются благодаря функционированию в ней ионных насосов и требуют затраты энергии. В невозбужденной клетке мембрана более проницаема для К+ и CI- .
Поэтому ионы К+ в силу концентрационного градиента стремятся выйти из клетки, а ионы CI-, наоборот, входят внутрь клетки. Это приводит к поляризации клеточной мембраны: наружная ее поверхность становится положительной, а внутренняя – отрицательной. Возникающая разность потенциалов в такой ситуации ничтожно мала, тем не менее между наружной и внутренней поверхностью клеточной мембраны возникает трансмембранный потенциал покоя (ТМПП).
При возбуждении клетки резко изменяется проницаемость ее стенки для различных ионов. В частности, Na+ устремляется внутрь клетки, а К+ - из клетки. Происходит возникновение трансмембранного потенциала действия (ТМПД), который осуществляется в несколько фаз (фазы 0,1,2,3,4). Во время этих фаз благодаря меняющимся потокам основных ионов через мембрану клеток в сердечной мышце в целом осуществляются два основных процесса - деполяризации и реполяризации. Деполяризация происходит в фазу возбуждения клетки и характеризуется сменой заряда мембраны: внутренняя поверхность ее становится положительной, а наружная – отрицательной. Деполяризация осуществляется в фазу О, когда ТМПД достигает наибольшего значения, он несколько снижается в фазу 1, затем переходит в фазу 2, в течение которой величина ТМПД поддерживается примерно на одном уровне, что приводит к формированию на кривой ТМПД (плато). Во время деполяризации формируются зубцы Р, Q, R, S ЭКГ. Затем наступает процесс реполяризации: поляризация клетки возвращается к исходному состоянию (наружная поверхность ее оказывается снова заряженной положительно, а внутренняя – отрицательно). ТМПД падает и достигает величины ТМПП. Реполяризация захватывает фазы 2 и полностью 3 фазу ТМПД. В эту фазу формируется зубец Т электрокардиограммы.
Затем наступает фаза диастолы (4 фаза ТМПД), во время которой происходит полное восстановление исходной концентрации К+, Na+, Ca2+, CI- соответственно внутри и вне клетки благодаря действию «Na+ - К+ - насоса».
Процессы деполяризации и реполяризации как отдельной клетки, так и в целом всего сердца происходят поэтапно. При этом возбужденный участок клетки заряжается отрицательно, невозбужденный – положительно. Таким образом, каждая клетка представляет своеобразный диполь со знаками минус (-) и плюс (+). В такой ситуации, как известно, возникает электродвижущая сила (ЭДС), вектор которой направлен от (–) к (+).
Если эти процессы рассматривать по отношению к работающему сердцу, то его можно рассматривать как один большой (суммированный) диполь, в котором есть отрицательный и положительный полюс. В частности, сердце возбуждается не все одновременно, а поэтапно. Импульс, приходящий из синусового узла возбуждает в первую очередь предсердия и они заряжаются отрицательно, в то же время желудочки остаются невозбужденными и они заряжены положительно. Формируется большой диполь со знаком минус у основания сердца и знаком плюс по направлению к желудочкам. Возникает суммированная ЭДС сердца, вектор которой почти совпадает с анатомической осью сердца и направлен сверху вниз, сзади наперед и справа налево.
Таким образом, работающее сердце – своеобразный генератор биотоков, вокруг которого, как известно, возникают электрические поля, которые пронизывают все тело и имеют разную полярность зарядов: вокруг отрицательно заряженных участков миокарда формируются отрицательные электрические поля, вокруг положительно заряженных – положительные электрические поля.
В такой ситуации не составляет трудностей присоединить в определенной последовательности электроды к участкам тела и при помощи специального прибора электрокардиографа зафиксировать биотоки в виде кривой электрокардиограммы.
МЕТОДИКА ЗАПИСИ ЭКГ.
Используют 5 электродов, которые накладываются на: правую руку - красный, левую руку - желтый, левую ногу - зеленый, правую ногу – черный и белый электрод для грудных отведений. В начале регистрации ЭКГ необходимо проверить калибровку ЭКГ-аппарата: 1 милливольт должен быть равен 10 мм на миллиметровой ленте. Это необходимо для стандартизации всех ЭКГ. Скорость записи ЭКГ - 50 мм/сек, поэтому длительность 1 мм - 0,02 сек, при скорости записи ЭКГ 25мм/сек «цена» 1мм – 0,04сек.
Стандартные отведения в ЭКГ
Это двуполюсные отведения, когда оба электрода (отрицательный с правой руки и положительный – с левой) одинаково активны, поэтому могут частично нивелировать друг друга. В этом – один из недостатков стандартных отведений
Различают следующие три стандартные отведения (рис.41):
I отведение - правая рука - левая рука.
II отведение - правая рука - левая нога, суммационное;
III отведение - левая рука - левая нога.
Стандартные отведения дают лишь общую (панорамную) картину биоэлектрических процессов в сердце и отдельных его топографических образований. В частности, если речь идет о топической диагностике инфарктов миокарда, то I стандартное отведение в известной мере дает представление об очаговых изменениях в передней, а III – о таковых в задней стенке левого желудочка. Если речь идет об «отражении интересов» отдельных камер сердца (признаки гипертрофии, перегрузки, блокады ножек пучка Хиса и др.), то I стандартное отведение отражает потенциалы левого, а III – потенциалы правого желудочков.
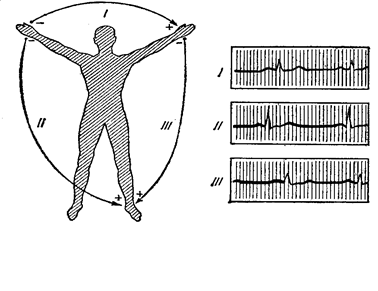
Рис.41. Стандартные отведения (I,II,III)
Усиленные отведения от конечностей (по Гольдбергеру)
Это однополюсные отведения, где индифферентный электрод (О) присоединяется к отрицательному полюсу, активный - к положительному на одной из конечностей. Благодаря такой системе разность потенциалов между активным и индифферентным (нулевым) электродами увеличивается, что в целом улучшает качество записи и информативность этих отведений. Имеются 3 отведения от конечностей, их обозначают аббревиатурами аVR, аVL, аVF (рис.42). Первая буква а происходит от английского “augmented” (усиленный), буква V – “voltage” (вольтаж); последние буквы R, L, F указывают место локализации активного электрода: R (right) – на правой руке, L (left) – на левой руке, F (foot) – на левой ноге.
Отметим, что самостоятельного значения усиленные отведения от конечностей не имеют и для полноценной расшифровки ЭКГ не пригодны. Они выполняют лишь вспомогательную функцию, в известной мере уточняют, подтверждают, усиливают информацию, полученную в стандартных отведениях. В частности, отведение аVL в определенном смысле дублирует I, аVF – III стандартное отведения. Отведение аVR располагается на правой руке, поэтому суммарная ЭДС сердца направлена в противоположном направлении, т.е. справа налево (от активного электрода). В результате этого в отведении аVR зубцы Р, R, Т «имеют отрицательное значение». Учитывая вышеизложенное в повседневной практике необходимо строго придерживаться определенного правила: всю информацию, получаемую в стандартных отведениях (признаки инфаркта, гипертрофии, блокады ножек и др.) мы должны, образно говоря, сверять с соответствующими усиленными отведениями. И если эта информация совпадает, подтверждается, дублируется, то у врача больше оснований выставить тот или иной диагноз или заключение.
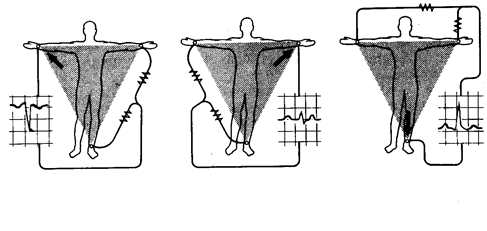
Рис.42. Усиленные отведения от конечностей (слева направо): аVR, аVL, аVF.
Грудные отведения (по Вильсону)
Это однополюсные отведения. Индифферентный электрод представляет соединенные электроды от конечностей. Активный электрод ставится в различные точки грудной клетки. 1-я точка (V1) помещается в 4-е межреберье справа от грудины, 2-я точка (V2) - 4-е межреберье слева от грудины, 3-я точка (VЗ) - на середине расстояния между V2 и V4. 4-я точка (V4) - в 5-м межреберье по левой среднеключичной линии. 5-я точка (V5) - по передней подмышечной линии на уровне V4, 6-я точка (V6) - по средней подмышечной линии на уровне V4. Основное назначение грудных отведений – топическая диагностика очаговых изменений в миокарде. В частности, при диагностике инфаркта миокарда отведения V1 - V2 отражают потенциалы межжелудочковой перегородки, VЗ – передней стенки левого желудочка, V4 – верхушки сердца, V5 - V6 – боковой стенки левого желудочка.
Грудные отведения позволяют также получить информацию о правых и левых камерах сердца. В частности, отведения V1 - V2 отражают потенциалы правого желудочка и правого предсердия, поэтому они называются правыми грудными отведениями; отведения V5 - V6 отражают, соответственно, потенциалы левого желудочка и называются левыми грудными отведениями. Отведения VЗ – V4 – переходная зона между правыми и левыми грудными отведениями.
Кроме вышеуказанных общепринятых 12 отведений могут применяться дополнительные грудные отведения (V7 – V9). Они позволяют лучше диагностировать инфаркты базальных отделов задней стенки левого желудочка. Электрод V7 устанавливается по задней подмышечной, V8 – по лопаточной, V9 – по паравентебральной линиям на уровне позиции V4, (т.е. в 5 межреберье).
Отведения по Небу: электроды с конечностей устанавливают на ограниченном участке передней грудной стенки: красный – во II межреберье у правого края грудины, желтый – в позицию V7, а зеленый – в позицию V4 (см. выше). Образуется своеобразный треугольник Эйнтховена, где I стандартное отведение будет соответствовать отведению Д (dorsalis) по Небу и отражает потенциалы заднебоковой стенки левого желудочка, II стандартное отведение будет соответствовать отведению А (anterior) по Небу и отражает потенциалы передней стенки левого желудочка, III стандартное отведение – отведение I (inferior) по Небу, отражает потенциалы нижних отделов левого желудочка. Особенно ценным является отведение Д, позволяющее лучше диагностировать инфаркт заднеебоковой стенки левого желудочка.
Прекордиальное картирование – методика, позволяющая выявить мелкие очаговые изменения в миокарде (в том числе и инфаркты), не доступные диагностике при рутинных отведениях. При этом на область сердца по определенной схеме накладывается от 35 до 60 электродов и с каждой точки записывается микро-ЭКГ. Последующий анализ по специальным картам-схемам позволяет выявить зоны очаговых изменений в миокарде.
НОРМАЛЬНАЯ ЭКГ.
На ЭКГ регистрируются зубцы, интервалы, сегменты и комплексы (рис.43).
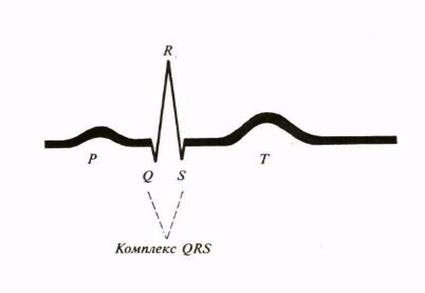
Рис.43. Графическое изображение нормальной электрокардиограммы
Зубец Р - предсердный. Образуется в результате возбуждения обоих предсердий. Сначала возбуждается правое, а через 0,03 сек - левое предсердие. Зубец Р обычно положительный, длительность его 0,08-0,10 сек. Высота - 1-2 мм. Положительный зубец Р обязательно должен присутствовать во II отведении. Он отрицателен в аVR, в отведении V1 может быть двухфазным. Положительный зубец Р, предшествующий комплексу QRS, является показателем синусового ритма.
Интервал Р-Q (или Р-R) – атриовентрикулярная проводимость. Отражает время проведения импульса от синусового узла по предсердиям и А-В узлу к пучку Гиса и к мускулатуре желудочков. Измеряется от начала зубца Р до начала зубца Q (R). В норме его длительность составляет 0,12-0,18 сек (максимально до 0,20 сек).
Комплекс QRS - желудочковый комплекс. Ширина 0,06- 0,09 сек (до 0,1 сек). Отражает деполяризацию желудочков. 3убец Q отражает возбуждение передней части межжелудочковой перегородки. Он отрицательный, ширина не более 0,03 сек, глубина до ¼ зубца R. Зубец R отражает охват возбуждением основной массы миокарда желудочков, положительный. В стандартных отведениях он максимален во II отведении (высота 5-15 мм), в грудных – в V4. У здорового человека максимальная высота зубца R в стандартных отведениях допускается до 15-17мм, в грудных – до 20мм. Зубец S отражает конечное возбуждение желудочков. Он отрицательный, но в норме он может и отсутствовать. Наиболее глубокий в V1 и V2. По направлению к левым грудным отведениям он уменьшается. Его глубина в стандартных отведениях до 5 мм, в грудных - до 25 мм. В отведении V3 зубец R равен S – это соответствует переходной зоне.
Сегмент SТ - располагается между концом зубца S и началом Т. В норме он располагается на изолинии. Допустимые смещения вверх от изолинии не более 1 мм, вниз – не более 0,5 мм. Отражает отсутствие разности потенциалов в миокарде (или она слишком мала). Он соответствует периоду полного охвата возбуждением обоих желудочков или.
Зубец Т - отражает процесс реполяризации желудочков. Этот зубец положительный, отрицателен только в аVR. В III отведении у тучных лиц он может быть немного отрицательным, но становится положительным на ЭКГ, снятой во время глубокого вдоха. Амплитуда (высота) его находится в пределах 2-6 мм, она большая в тех отведениях, где выше зубец R и составляет до 1/3 от величины зубца R того же отведения. Продолжительность 0,12-0,16 сек., что существенного диагностического значения не имеет.
Интервал Q-Т - отражает электрическую систолу желудочков, включающую деполяризацию и реполяризацию. В норме его длительность 0,35 - 0,44 сек. Зависит от возраста и пола. Для оценки QT важны не его абсолютные значения, а сравнение с должными величинами (по специальным таблицам). При их отсутствии должный QT определяется по формуле Базетта: QT = К•ÖR-R, где К – коэффициент, равный 0,37 для мужчин и 0,39 для женщин; R-R - длительность одного сердечного цикла.
Зубец U - происхождение его неизвестно. Конкретное диагностическое значение его не определено. Он положительный. На ЭКГ проявляется не всегда, располагается через 0,04сек после зубца Т.
Порядок расшифровки ЭКГ
1. Определяется правильность сердечного ритма. Анализируется форма и расположение зубца Р и одинаковость интервала R-R.
Признаки нормального синусового ритма:
· Положительные зубцы Р во II стандартном отведении, отрицательные - в аVR.
· Постоянная форма Р в каждом отведении.
· Постоянная и нормальная величина интервала Р-Q.
· Одинаковые расстояния R-R (разница не более 0,1 сек).
2. Подсчет частоты сердечного ритма.
Находят продолжительность интервала R-R в сек. ЧСС=60/(R-R).
3. Анализ вольтажа. Измеряют амплитуду зубцов R в стандартных отведениях. В норме она 5-15 мм. Если амплитуда самого большого зубца R не больше 5 мм или сумма всех зубцов R в трех стандартных отведениях меньше 15 мм, то вольтаж считается сниженным. Это бывает при экссудативных перикардитах, тяжелом поражении миокарда, выраженной эмфиземе легких, отеке мышц грудной клетки.
4. Определение положения электрической оси сердца.
Положение электрической оси сердца наиболее точно отражает величина угла a (угол между электрической осью и горизонталью I стандартного отведения). При нормальном положении сердца электрическая ось находится в пределах от +30° до +70°. Зубец R - наибольший во II отведении. У астеников, при низком стоянии диафрагмы наблюдается вертикальное положение оси сердца, когда угол a находится в пределах с +71° до +90°. Отклонение электрической оси сердца вправо – угол α больше +90°. У гиперстеников при высоком стоянии диафрагмы сердце имеет горизонтальное расположение, при этом величина угла a от 0° до +29°. Отклонение электрической оси влево – угол α становится отрицательным (меньше 0°). Величину угла α можно определить несколькими способами, однако предварительно необходимо определить алгебраическую сумму зубцов комплекса QRS в I и III стандартных отведениях в миллиметрах. Эта сумма может быть разной (положительные или отрицательные значения). Затем по специальным таблицам Письменного без труда определяется величина угла α в градусах. Если нет таблицы Письменного, то искомый угол можно определить графическим способом по специальным диаграммам, откладывая величины алгебраической суммы зубцов комплекса QRS на векторы I и III стандартных отведений в треугольнике Эйнтховена или шестиосевой системе Бейли. Опытные клиницисты определяют величину угла α с точностью до ±5º визуально по соотношению зубцов R и S в трех стандартных и усиленных отведениях от конечностей.
Наконец, есть простой, но, к сожалению, не самый точный способ определения отклонения электрической оси сердца без определения величины угла α, визуально определяя соотношение зубцов R и S в трех стандартных отведениях (в порядке уменьшения их высоты, глубины). Здесь могут быть три классических варианта:
Нормограмма (нормальное положение эл. оси) - RII>RI>RIII.
Левограмма (отклонение электрической оси влево) - RI>RII>RIII; SIII>SII>SI
Правограмма (отклонение электрической оси вправо) - RIII>RII>RI; SI>SII>SIII
При варианте RII=RI>RIII можно думать о тенденции к горизонтальной эл. оси, а при RII= RIII>RI – о тенденции к вертикальной электрической оси сердца.
5. Измерение продолжительности и величины отдельных зубцов, интервалов и комплексов по II стандартному отведению, а также оценка полярности и формы зубцов.
6. Расчет систолического показателя (СП). Систолический показатель – это продолжительность электрической систолы желудочков по отношению к продолжительности всего сердечного цикла, выраженная в процентах.
Он определяется по формуле: СП=QRST х100,
R-R
где QRST – продолжительность электрической систолы желудочков (в секундах), R-R – величина сердечного цикла (в секундах). Полученную величину сравнивают с должной величиной, приводимой в специальных таблицах. С другой стороны, если определить должную величину QRST по формуле Базетта, то не сложно определить и должные значения СП.
Если показатели СП отличаются от должных значений более чем на 1-2%, то это признак патологии. Увеличение СП свидетельствует об увеличении продолжительности систолы, что может быть при выраженных гипертрофиях миокарда, блокадах ножек пучка Гиса и др.
7. Общее заключение. Оно должно включать определение ритма, его правильность, ЧСС, вольтаж, электрическую ось сердца. При выявлении различных аритмий, очаговых изменений миокарда, они тоже должны быть отражены.
Фонокардиография
Фонокардиография - это графическая запись звуковых явлений в сердце (тонов и шумов) при помощи фонокардиографа или фонокардиографической приставки к многоканальному электрокардиографу. Основной рабочей частью этого прибора является подвижный микрофон, фиксирующийся на грудной клетке специальным резиновым поясом. Сигналы с микрофона поступают в регистрирующее устройство и передаются в пишущий блок. Есть варианты с фото-, чернильной и тепловой записью. Параллельно с кривой ФКГ записывается ЭКГ, что позволяет произвести необходимые расчеты. Микрофон поочередно ставится в стандартных точках выслушивания сердца, при необходимости – в дополнительных точках. В каждой точке производится запись в нескольких режимах: аускультативном (А), низкочастотном (Н), среднечастотном (С), высокочастотном (В). Это возможно благодаря специальным фильтрам, пропускающим звуки только определенной частоты. Известно, что тоны лучше записываются и оцениваются на низкочастотном канале, органические шумы – на средне- и высокочастотном каналах. Фиксация шумов только на низкочастотном канале больше характерна для функциональных шумов. В целом ФКГ позволяет документально получить информацию о тонах и шумах сердца, облегчает диагностику пороков сердца. Необходимо заметить, что с появлением ультразвуковых методов исследования сердца интерес к методу фонокардиографии заметно упал. Общие представления об ультразвуковом методе рассмотрены в одноименном разделе.
Эхокардиография
Термин эхокардиография (Эхо КГ) объединяет несколько методов, использующих пульсирующий отраженный ультразвук для получения изображения сердца.
Первый аппарат для ультразвукового исследования сердца, ультрасоноскоп, был сконструирован C. Hertz в 1953 г., а первое клиническое использование ультрасоноскопа для диагностики митрального стеноза выполнено J. Edler в 1954 г.
Распространение и отображение ультразвука – основные закономерности, на которых основано действие диагностической ультразвуковой аппаратуры. Для получения ультразвука используются специальные пьезоэлектрические преобразователи, или трансдьюсеры, которые превращают электрическую энергию в энергию ультразвука: если к пьезоэлементу приложить быстропеременный ток, то элемент начнет с высокой частотой сжиматься и расширяться, генерируя ультразвуковое поле.
Для исследования структур сердца используются специальные датчики. Разработаны стандартные позиции (доступы) для получения наиболее оптмального изображения тех или иных отделов сердца. Применяются два основных режима работы при УЗИ сердца: М-режим и В-режим (рис.44). При М-режиме получается одномерное изображение сердца, оно дает представление о движении различных структур сердца. В этом режиме на экране эхокардиографа на вертикальной оси откладывается расстояние от структур сердца до датчика, а по горизонтальной оси – время.
При режиме двумерного изображения (В-режиме) получается объемное изображение в реальном масштабе времени. Для получения двумерного изображения сердца производится сканирование (изменение направления ультразвукового луча) в секторе 900.


Рис.44. Эхокардиограмма:
слева - М-режим, справа В-режим.
Нормальные значения основных эхокардиографических показателей:
Аорта:
1) Фиброзное кольцо – 1,8-2,6 см;
2) Восходящий отдел – 2,0-3,7 см;
3).открытие клапана – 1,5-2,6 см;
4) Площадь отверстия >2,0 см.
Левое предсердие – 1,9-4,0 см.
Митральный клапан:
1) фиброзное кольцо – 2,3-3,0 см;
2) Площадь открытия – 2,5-6,0 см2.
Левый желудочек (ЛЖ):
1) Конечный диастолический размер (КДР) – 3,7-5,6 см;
2) Конечный систолический размер (КСР) – 2,5-3,6 см;
3) Конечный систолический объем (КСО) – 25-54 мл;
4) Ударный объем (УО) – 44-100 мл;
5) УО ЛЖ (%)>25;
6) Фракция выброса (ФВ) ЛЖ (%)>58;
7) Минутный объем сердца – 3,7-7,5 л (мин);
8) Сердечный индекс (СИ) – 2,0-4,1 л (м2);
9) Толщина межжелудочковой перегородки (МЖП=ЗСЛЖ) – 0,6-1,01 см.
Правое предсердие: 2,0-4,0 см.
Правый желудочек:
1) Переднезадний размер – до 3,2 см;
2) Фиброзное кольцо трикуспидального клапана – 2,7-3,4 см.
Легочная артерия:
1) Фиброзное кольцо – 1,8-2,5 см;
2) Диаметр ствола – до 3,0 см.
Нижняя полая вена (НПВ): 1,2-2,5 см.
Масса миокарда ЛЖ: (г.): М – 294, Ж – 198.
Дата добавления: 2015-02-25; просмотров: 2903;
