Причины. • Дефицит инсулина может возникнуть под влиянием факторов биологической, химической, физической природы
• Дефицит инсулина может возникнуть под влиянием факторов биологической, химической, физической природы, а также при воспалительных процессах поджелудочной железы
† Биологические факторы
‡ Генетические дефекты ‑клеток островков Лангерханса. Имеется выраженная зависимость частоты развития гипоинсулинизма у пациентов с ИЗСД от экспрессии определённых Аг HLA. К таким Аг относятся гликопротеины, кодируемые аллелями HLA‑DR3, HLA‑DR4, HLA‑DQ, B1. Генетические дефекты обусловливают включение иммунных аутоагрессивных механизмов повреждения поджелудочной железы (благодаря появлению чужеродных для иммунной системы Аг) и низкий уровень синтеза инсулина (например, при репрессии генов, кодирующих ферменты синтеза инсулина).
‡ Иммунные факторы: Ig, цитотоксические T-лимфоциты, а также продуцируемые ими цитокины, повреждающие ‑клетки и реализующие реакции иммунной аутоагрессии. У пациентов с инсулиновой недостаточностью обнаруживают несколько типов специфических АТ:
§ к цитоплазматическим Аг — IСА (от англ. islet cell autoantibody — аутоантитела к белкам островковых клеток);
§ к белку с мол. массой 64 кД, обнаруживаемому в цитоплазматической мембране ‑клеток. Эти АТ часто выявляют до появления других признаков диабета. В связи с этим их относят к числу инициаторов реакции иммунной анти‑‑клеточной аутоагрессии.
§ к молекулам инсулина.
‡ Вирусы, тропные к ‑клеткам: Коксаки В4, гепатита, кори, ветряной оспы, эпидемического паротита, краснухи и другие. Например, при внутриутробной краснухе СД развивается примерно у 20% новорождённых. Вирусы обусловливают:
§ прямое цитолитическое действие в отношение ‑клеток,
§ инициирование иммунных процессов в адрес ‑клеток,
§ развитие воспаления в участках расположения ‑клеток островков Лангерханса — инсулитов.
‡ Эндогенные токсические вещества, повреждающие ‑клетки, наиболее «агрессивный» из них — аллоксан. Он образуется в избытке в результате нарушения пиримидинового обмена и блокирует образование инсулина. Последнее связано с малым содержанием SH–групп (необходимых для инактивации аллоксана) в ‑клетках.
† Химические факторы: аллоксан, высокие дозы этанола, цитостатики и другие ЛС (например, противоопухолевый препарат стрептозоцин).
† Физические факторы: проникающая радиация, инициирующая активацию липопероксидных процессов; механическая травма поджелудочной железы, сдавление опухолью. Указанные и другие факторы физической природы приводят к гибели островковых ‑клеток.
† Воспалительные процессы
Воспалительные процессы, возникающие в поджелудочной железе под действием факторов биологической (главным образом, микроорганизмов), химической и физической природы. Хронические панкреатиты примерно в 30% случаев являются причиной инсулиновой недостаточности.
• Недостаточность эффектов инсулина развивается под влиянием причин нейро- или психогенных природы, контринсулярных факторов, а также вследствие дефектов инсулиновых рецепторов и пострецепторных нарушений в клетках-мишенях (рис. 8–7)
Ы ЭГ Рисунок 08 07, по-моему, слишком широк. Надо перекомпоновывать? Запросил Сергея 16.12.01
Ы ВЁРСТКА вставить файл «ПФ Рис 08 07 Причины относительного гипоинсулинизма»
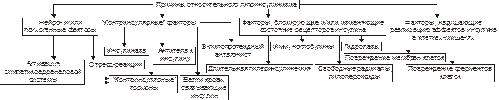
Рис.8–7.Причины относительного гипоинсулинизма.
† Нейро‑ и/или психогенные факторы
‡ Активация нейронов ядер заднего гипоталамуса, приводящая к повышению тонуса симпатикоадреналовой и гипоталамо‑гипофизарно‑надпочечниковой системы. Это обусловливает значительное и стойкое увеличение в крови контринсулярных гипергликемизирующих гормонов: адреналина, норадреналина (надпочечникового генеза), глюкокортикоидов и, следовательно, относительную недостаточность эффектов инсулина.
‡ Повторное развитие затяжных стресс–реакций. Последние включают активацию симпатикоадреналовой и гипоталамо–гипофизарно–надпочечниковой систем. Это приводит к повышению содержания в крови катехоламинов, глюкокортикоидов, тиреоидных гормонов. Все они являются функциональными антагонистами инсулина.
†Контринсулярные факторы
‡ Чрезмерная активация инсулиназы гепатоцитов. Эта протеаза гидролизует молекулы инсулина.
‡ АТ к эндогенному инсулину.
‡ Повышение содержания в крови контринсулярных (гипергликемизирующих) гормонов: катехоламинов, глюкагона, глюкокортикоидов, СТГ, Т3 и Т4.
Гиперпродукция указанных гормонов может наблюдаться при опухолях соответствующих эндокринных желёз или при длительном стрессе.
‡ Повышенная концентрация в плазме крови белков, связывающих молекулы инсулина.
†Факторы, вызывающие блокаду, деструкцию или снижение чувствительности рецепторов инсулина:
‡ Ig, имитирующие структуру молекулы инсулина. Такие Ig взаимодействуют с рецепторами инсулина, блокируют их, закрывая тем самым доступ к рецептору молекулам инсулина.
‡ Ig, разрушающие рецепторы инсулина и/или перирецепторную зону клеток–мишеней.
‡ Длительный избыток инсулина, вызывающий гипосенситизацию клеток–мишеней к гормону.
‡ Гидролазы, высвобождающиеся из лизосом и активирующиеся внутри и вне повреждённых или разрушающихся клеток (например, при общей гипоксии, расстройствах внешнего дыхания и кровообращения).
‡ Свободные радикалы и продукты СПОЛ (например, при повторном затяжном стрессе, атеросклерозе, сердечно-сосудистой недостаточности).
†Факторы, нарушающие реализацию эффектов инсулина в клетках-мишенях:
‡ повреждающие мембраны и/или рецепторы клеток к инсулину.
‡ денатурирующие и/или разрушающие клеточные ферменты.
Наиболее частыми причинами повреждения мембран и ферментов клеток являются избыточная активность лизосомальных ферментов, чрезмерное образование активных форм кислорода, свободных радикалов и гидроперекисей липидов.
Эти и другие патогенные агенты подавляют транспорт глюкозы в клетки, образование цАМФ, трансмембранный перенос ионов Ca2+ и Mg2+, необходимых для реализации внутриклеточных эффектов инсулина.
Дата добавления: 2015-02-16; просмотров: 904;
