Quot;'.■'■■." ' ■'■■'■' : '■■■\..,- 447 5 страница
Поражение лицевого нерва может быть одним из проявлений тяжелой черепно-мозговой травмы с переломом основания черепа, когда перелом или трещина проходят через пирамиду височной кости. Наиболее выраженное поражение лицевого нерва наблюдается при поперечном переломе пирамиды, при этом возможен паралич мышц вследствие полного разрыва ствола лицевого нерва во внутреннем слуховом проходе или в участке, где он проходит между преддверием и улиткой. Продольная трещина или перелом пирамиды сопровождаются обычно лишь парезом мышц в результате сдавления нерва при развитии периневрального отека, гематомы.
Отогенные поражения лицевого нерва могут быть следствием различных вмешательств в области уха: санирующих операций по поводу мастоидита или хронического гнойного среднего отита, при тимпанопластике, удалении из уха полипов, инородных тел, экзостозов и т.д. Во время антромастоидото-мии ранение нерва может произойти при манипуляциях в области входа в пещеру, при удалении пораженных кариесом
пороговых или ретрофациальных клеток. При операции по поводу хронического гнойного среднего отита нерв может быть поврежден как в горизонтальном отделе в пределах барабанной полости, так и в вертикальной его части в сосцевидном отростке. Целостность лицевого нерва может быть нарушена при снесении мостика или латеральной стенки надбарабанного углубления (аттика) в момент сглаживания шпоры, при удалении кариозно-измененных участков кости и грануляций из барабанной полости. Глубокое знание топографических взаимоотношений различных структур среднего уха, использование операционной оптики и микроинструментария при выполнении ушных операций значительно уменьшает риск травмирования лицевого нерва даже при атипичном его расположении.
Клиника и диагностика.Выраженность симптоматики при отогенном неврите лицевого нерва может быть различной в зависимости от степени поражения нерва и от того, поражена одна или все его ветви.
Даже при незначительном поражении нерва визуально определяется асимметрия лица за счет ограничения подвижности мышц, иннервируемых пораженной ветвью: невозможность наморщить лоб и полностью закрыть глаз, сглаженность носо-губной складки, бровь и угол рта опущены. Больной не может нахмуриться, поднять брови, при зажмуривании веки полностью не смыкаются, глазная щель зияет (лагофтальм), при попытке закрыть глаз глазное яблоко поднимается кверху и отклоняется кнаружи, при надувании щек "парусит" сторона, где имеется поражение. При параличе мышц лицо становится маскообразным, угол рта опущен, глазная щель раскрыта, бровь опущена, неподвижна.
При центральном параличе сохраняется возможность поднимать бровь на стороне поражения и наморщивать кожу лба на стороне, где имеется сглаженность носогубной складки. Это связано с тем, что ветвь лицевого нерва, иннервирующая мышцы лба, получает импульсы из центра не только своей стороны, но и противоположной, поэтому при центральном нарушении на какой-либо из сторон вследствие такого перекреста верхняя ветвь остается функционирующей.
Лицевой нерв отдает несколько ветвей, что учитывается в топической диагностике: поражение нерва проксимальнее от-хождения определенной ветви вызывает потерю соответствующей функции, а при дистальном поражении функция сохраняется. От нерва отходят три основные ветви: большой каменистый нерв, дающий волокна к слезной железе, стременной нерв, иннервирующий стременную мышцу, и барабанная струна, обеспечивающая вкусовую иннервацию передних 2/з языка (рис. 5.54). При поражении нерва проксимальнее узла коленца двигательные расстройства сопровождаются сухостью глаза, ги-перакузией, нарушением вкуса на передних Уз языка на сто-

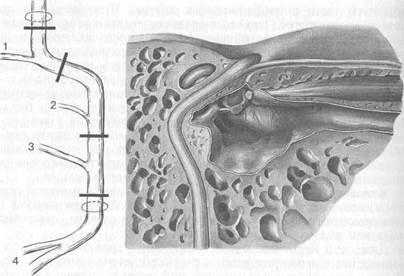
Рис. 5.54. Топография лицевого нерва.
1 — большой каменистый нерв; 2 — стременной нерв; 3 — барабанная струна; 4 — двигательные ветви.
роне поражения. При поражении в горизонтальной части лицевого нерва (на уровне лицевого канала) наблюдается слезотечение, гиперакузия, нарушение вкуса. Локализация патологических изменений лицевого нерва на отрезке между местом отхождения стременного нерва и барабанной струны сопровождается слезотечением и нарушением вкуса; наконец, нарушение дистальнее барабанной струны наряду с двигательными расстройствами сопровождается слезотечением.
Лечение.Развитие неврита лицевого нерва на фоне острого или хронического воспалительного заболевания среднего уха диктует необходимость срочной санирующей операции на среднем ухе с ревизией лицевого канала. Во время операции выполняют декомпрессию лицевого нерва путем удаления наружной костной стенки канала. При полном перерыве нерва частичному восстановлению его функции может способствовать соединение конец в конец дистального и проксимального отрезков нерва; концы плотно сопоставляются, еще лучше — соединяются швом. Применяют также пластические операции, при которых периферический конец лицевого нерва соединяют с близлежащим двигательным нервом, чаще для этой цели используют подъязычный и добавочный нервы.
Для консервативного лечения отогенных невритов лицевого нерва используют медикаментозные средства, физиотерапию и
рефлекторные методы. Среди медикаментозных средств применяют противовоспалительные, дегидратирующие и гипосен-сибилизирующие препараты: антибиотики; 40 % раствор глюкозы по 20—40 мл вместе с витаминами С, Bj внутривенно в течение 2 нед; лазикс по 1—2 мл ежедневно внутримышечно в первые 5 дней; для уменьшения отека и воспалительных явлений применяют глюкокортикостероиды (преднизолон, дексаметазон, суспензия гидрокортизона). По снятии острых явлений, через 4—5 дней после начала лечения, назначаются препараты, ускоряющие регенерацию и восстановление проводимости по нервным волокнам: 0,05 % раствор прозерина ежедневно подкожно в течение 10 дней по схеме, дибазол внутрь по 5 мг 3 раза в сутки в течение 2—3 нед, комплекс витаминов группы В (мильгамма), актовегин, солкосерил, алоэ, АТФ.
Физические методы лечения включают кварц, УВЧ, электрофорез различных лекарственных средств, лазеротерапию, игло-рефлексотерапию, грязелечение, массаж, лечебную физкультуру и активные мимические упражнения больного перед зеркалом.
5.8. Травмы уха
При травме может быть изолированное повреждение одного из отделов уха — наружного, среднего или внутреннего, и со-четанное, при котором одновременно наблюдается повреждение различных его отделов. Причиной повреждения чаще бывает механическая травма, встречаются термические и химические повреждения уха, особое место среди повреждающих факторов занимают акутравма, вибротравма, а также перепады атмосферного давления. Повреждение может быть поверхностным, когда травмируются только мягкие ткани уха без повреждения костей, и глубоким, при котором наблюдается трещина или перелом пирамиды и других отделов височной кости.
5.8.1. Травмы наружного уха
Могут наблюдаться как в мирное, так и в военное время. Различают изолированные травмы ушной раковины и травмы, сочетающиеся с повреждением периаурикулярных тканей, среднего уха или других отделов черепа. Последние диагностируются на основании ряда клинических признаков и при рентгенологическом исследовании, особенно эффективна КТ височной кости.
Повреждения ушной раковины.Поверхностные повреждения ушной раковины могут возникнуть в результате ушиба, удара,
 укуса и т.д. Возможен частичный или полный отрыв ушной раковины. Инфицирование раны ушной раковины в момент травмы или в результате несвоевременного оказания помощи может привести к развитию хондроперихондрита с последующим расплавлением хряща и деформацией ушной раковины.
укуса и т.д. Возможен частичный или полный отрыв ушной раковины. Инфицирование раны ушной раковины в момент травмы или в результате несвоевременного оказания помощи может привести к развитию хондроперихондрита с последующим расплавлением хряща и деформацией ушной раковины.
Лечение.При поверхностно расположенной ране без вовлечения в процесс надхрящницы производят экономную хирургическую обработку, смазывают края кожи 5 % спиртовым раствором йода, накладывают первичные швы под местной анестезией. Оптимальным является наложение швов в возможно ранние сроки, не позднее 2 сут. Вводят подкожно столбнячный анатоксин, назначают антибиотики внутримышечно или сульфаниламидные препараты внутрь. Ежедневно производят перевязку раны, назначают физиотерапию. При отсутствии нагноения рана заживает первичным натяжением, швы снимают через неделю. При нагноении раны швы снимают и при необходимости делают дополнительные разрезы кожи для эвакуации гноя. Лечат рану по правилам гнойной хирургии (перевязки с фурацилином, левомеколем или гипертоническим раствором хлорида натрия). Заживление проходит вторичным натяжением.
При глубоких ранах, включая частичный или полный отрыв ушной раковины, проводят первичную хирургическую обработку, экономно удаляют нежизнеспособные ткани, инородные тела. Местную анестезию при этом производят с добавлением в раствор анестетика антибиотиков. Глубоко проникающие раны (огнестрельные, колотые, резаные, рубленые) могут сопровождаться травмой костей черепа, барабанной перепонки и т.д., поэтому наряду с рентгеновским контролем производят отоскопию, исследование слуха (шепотная и разговорная речь), проверяют наличие спонтанного нистагма, неврологических симптомов.
Повреждения наружного слухового прохода.Могут сочетаться с травмой ушной раковины или возникают изолированно при удалении инородного тела, серной пробки, туалете уха. Повреждения костной части слухового прохода часто комбинируются с травмами скулового и сосцевидного отростков, височ-но-нижнечелюстного сустава, барабанной полости, а иногда — с поражением внутреннего уха.
Косвенные (непрямые) повреждения костных стенок наружного слухового прохода встречаются сравнительно часто; они возникают при падении на нижнюю челюсть и при ударах в подбородок. При этом происходит перелом передненижней стенки наружного слухового прохода. Такой перелом сопровождается кровотечением из уха и болью при движениях нижней челюсти.
Диагностика.Диагноз устанавливают с учетом анамнеза, результатов осмотра раны, зондирования, отоскопии, рентгено-
графии височных костей и височно-нижнечелюстного сустава, а также исследования слуха и вестибулярной функции.
Лечение.Первая помощь заключается в первичной хирургической обработке раны с остановкой кровотечения и промыванием раны дезинфицирующим раствором, введении по схеме противостолбнячной сыворотки. Для предупреждения развития сужения или даже атрезий слухового прохода в результате рубцевания, а также с целью ликвидации воспаления необходимо с первого дня производить тампонаду слухового прохода ту-рундами, пропитанными левомеколем, стрептоцидовой или синтомициновой эмульсией. При каждой перевязке в слуховой проход вводят 10 капель суспензии гидрокортизона. По стихании воспалительных явлений в наружный слуховой проход вводят трубчатый дилататор из силикона или другого биоинертного материала. Такое лечение проводят на фоне системной антибиотикотерапии, назначают также физиотерапию (ту-бусный кварц в слуховой проход, УВЧ, микроволны, лазеротерапия).
При переломах передненижней стенки наружного слухового прохода назначают жидкую пищу, а для предупреждения возможного смещения фрагментированной костной стенки нижнюю челюсть фиксируют повязкой.
Отгематома.Это кровоизлияние и образование гематомы между хрящом и надхрящницей ушной раковины.
Причиной может быть тупой удар по уху или длительное сдавление ушной раковины. Нередко встречается у борцов, боксеров. Типичная локализация — передняя поверхность ушной раковины в верхней ее трети. Отгематома имеет вид гладкой синюшной опухоли, нередко флюктуирующей; иногда кожа над ней имеет нормальный вид. Больного редко беспокоит болезненность, обычно он отмечает лишь ощущение неловкости. В более легких случаях отгематома может самостоятельно рассосаться, однако при длительном существовании возможно нагноение, развитие хондроперихондрита и последующее сморщивание ушной раковины.
Иногда удается достигнуть излечения повторными пункциями отгематомы с аспирацией содержимого (обычно это кровянистая жидкость) и последующим наложением давящей повязки. В качестве таковой на ушную раковину после эвакуации содержимого отгематомы можно наложить гипсовую повязку на 5—7 дней. При развитии нагноения показано широкое вскрытие отгематомы с выскабливанием полости и удалением некротизированных тканей. При невозможности гарантировать удаление всего патологического содержимого лучше вести рану открытым путем. Назначают антибиотики с учетом чувствительности к ним флоры. При переломах хряща вправляют отломки и накладывают моделирующую давящую повязку.
 | |||
 | |||
|
5.8.2. Повреждения барабанной перепонки
При травмах среднего уха у 90 % больных выявляется разрыв барабанной перепонки. Он может произойти вследствие внезапного повышения или понижения давления в наружном слуховом проходе при ударе по уху, падении на него, при игре в снежки, прыжках в воду. Эти повреждения встречаются при нарушении правил компрессии и декомпрессии у водолазов и кессонщиков, в результате действия воздушной волны при взрывах на близком расстоянии. В этих случаях разрыв барабанной перепонки часто ведет к развитию хронического гнойного среднего отита.
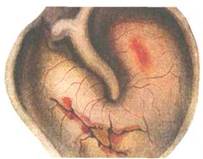
Прямое повреждение может быть при манипулировании в ухе различными предметами (спичка, шпилька и т.д.), когда внезапный толчок приводит к разрыву барабанной перепонки (рис. 5.55). Возможно повреждение барабанной перепонки мелкими ветками при ходьбе или беге по кустарнику. Иногда к травмированию барабанной перепонки приводит неумелая попытка удалить инородное тело из наружного слухового прохода. При отоскопии могут наблюдаться кровоизлияния в барабанную перепонку, гематома в барабанной полости, в других случаях выявляется дефект барабанной перепонки различной формы и величины. Прободение может быть щелевидное, точечное, округлое, иногда с неровными краями, оно может занимать один квадрант и более. Несколько чаще прободение располагается в передненижнем квадранте. При воздействии паром, горячей жидкостью или химическими веществами бывает полное разрушение барабанной перепонки. Разрыв ее может быть при продольном переломе пирамиды височной кости, когда линия перелома проходит через барабанное кольцо. Повреждение барабанной перепонки сопровождается болью в ухе, шумом и нарушением слуха. Через образовавшуюся перфорацию при отоскопии иногда можно видеть медиальную стенку барабанной полости, слизистая оболочка которой при наличии свежей травмы часто бывает гиперемирована.
Лечение.Больной и врач должны соблюдать максимальную осторожность, чтобы через дефект барабанной перепонки не внести инфекцию в среднее ухо. Следует избегать всевозможных манипуляций в ухе, категорически противопоказано назначение ка-
Рис. 5.55. Разрыв барабанной перепонки.
пель в ухо и его промывание. Первая помощь должна ограничиваться введением в наружный слуховой проход стерильной турунды или ватного шарика со спиртовым раствором борной кислоты на 5—7 дней. Для предупреждения развития воспаления в среднем ухе назначают антибиотики, проводят мероприятия с целью сохранения аэрации барабанной полости через слуховую трубу.
Самопроизвольное восстановление целостности барабанной перепонки наблюдается примерно у 55 % больных. Отмечена прямая зависимость возможности спонтанного заживления барабанной перепонки от площади перфорации и от характера травмы. Лучшие результаты получены при механической травме со щелевидной перфорацией или при ее площади до 'Д барабанной перепонки. Если самопроизвольного закрытия дефекта не произошло, применяют различные варианты мирин-гопластики. Для закрытия дефекта используются разнообразные пластические материалы: меатотимпанальный лоскут, фасцию височной мышцы, консервированную трупную твердую мозговую оболочку и т.д. Широкое применение получила методика закрытия дефекта барабанной перепонки куриным амнионом.
В последние годы в ЛОР-клинике РГМУ проведено исследование, показавшее высокую эффективность при закрытии посттравматических дефектов барабанной перепонки метода трансплантации культивированных аллофибробластов человека. Метод использован при обширных, занимающих более 1/2 площади барабанной перепонки перфорациях, не имеющих тенденции к заживлению в течение 2 нед, и позволил добиться положительного результата у 90 % больных.
5.8.3. Травматический средний отит и мастоидит
Это острое воспаление различных отделов среднего уха, обусловленное травмой.
Наряду с обычной картиной воспаления травматический средний отит имеет особенности, которые следует учитывать в диагностике и лечении. Он может сочетаться с повреждением черепа, головного мозга, позвоночника. В этом случае диагностическая и лечебная тактика определяется вместе с невропатологом и нейрохирургом. Наличие симптомов перелома основания черепа или позвоночника указывает на обязательную необходимость фиксации головы и тела больного. Травма уха сопровождается разрывом барабанной перепонки, что может привести к вторичному инфицированию барабанной полости и развитию острого среднего отита. При неповрежденной барабанной перепонке инфекция может проникнуть в полости среднего уха через слуховую трубу. Снижение резистентности
тканей после травмы может явиться причиной развития мастоидита. Открытая рана сосцевидного отростка всегда инфицирована, в связи с этим возможно распространение инфекции и в барабанную полость с развитием острого воспаления.
При травме среднего уха возможно повреждение слуховых косточек. Может быть перелом молоточка, наковальни, их вывих, смещение и вывих основания стремени. Такие изменения наблюдаются и при травмах черепа, нижней челюсти. Диагностировать повреждение слуховых косточек возможно при отоскопии и отомикроскопии, а при неповрежденной барабанной перепонке — с помощью импедансометрии, когда выявляется тимпанограмма типа D. Однако чаще всего характер повреждения и нарушение цепи слуховых косточек распознаются при тимпанотомии и выполнении тимпанопластики.
Лечение. При открытой ране производят первичную хирургическую обработку. В наружный слуховой проход рыхло вводят турунду со спиртовым раствором борной кислоты, назначают антибактериальную терапию. При травматическом повреждении цепи слуховых косточек и барабанной перепонки после стихания воспаления выполняют различные варианты тимпанопластики с целью восстановления трансформационного механизма в барабанной полости.
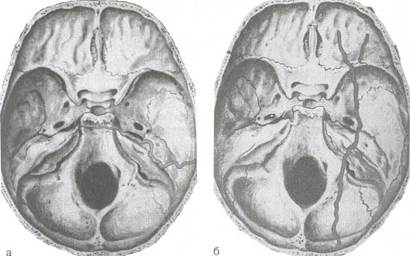
Рис. 5.56. Схема продольного (а) и поперечного (б) переломов пирамиды височной кости.

 5.8.4. Повреждения внутреннего уха
5.8.4. Повреждения внутреннего уха
Непосредственное повреждение внутреннего уха может произойти при проникновении острых предметов (булавки, шпильки) сквозь барабанную перепонку и окна лабиринта. Иногда повреждение внутреннего уха является следствием ранения латерального полукружного канала или вывиха стремени в окне преддверия при операции на среднем ухе. При переломах основания черепа, сопровождающихся переломами пирамиды височной кости, также имеет место повреждение внутреннего уха. В результате такой травмы происходит выключение слуховой и вестибулярной функций на стороне поражения, что сопровождается бурной вестибулярной реакцией (головокружение, потеря равновесия, тошнота и др.); кроме того, опасность заключается в возможном развитии внутричерепных осложнений при проникновении инфекции из внутреннего уха главным образом в заднюю черепную ямку.
Перелом пирамиды височной кости нередко бывает одним из проявлений перелома основания черепа и возникает в результате удара по лбу или затылку, в ряде случаев — при падении на подбородок. Отличительной особенностью этих переломов является отсутствие смещения костных отломков. По характеру расположения линии разлома на пирамиде переломы делятся на продольные и поперечные (рис. 5.56). В первом случае нару-
шается целость крыши барабанной полости и верхней стенки наружного слухового прохода, во втором трещина проходит поперек всего массива пирамиды. Каждому из этих видов переломов присуща определенная симптоматика.
Продольный перелом пирамиды обычно сочетается с поперечным переломом основания черепа. При этом в подавляющем большинстве случаев возникает разрыв барабанной перепонки, через который отмечаются кровотечение, а нередко и истечение спинномозговой жидкости. Слуховая и вестибулярная функции хотя и нарушены, но сохранены. Может быть парез лицевого нерва, связанный с компрессией нерва вследствие развития периневрального отека, гематомы.
Поперечный перелом пирамиды является одним из признаков продольного перелома основания черепа. Барабанная перепонка обычно не страдает, кровотечения из уха и истечения спинномозговой жидкости при данном переломе обычно не бывает. Трещина проходит через массив внутреннего уха, поэтому повреждаются стволы нервов, проходящих во внутреннем слуховом проходе, нарушается слуховая и вестибулярная функции и развивается паралич лицевого нерва.
Особая опасность переломов височной кости состоит в возможном развитии внутричерепных осложнений (отогенный менингит, энцефалит и др.) при проникновении инфекции из среднего и внутреннего уха в полость черепа.
Непосредственно после травмы состояние больного тяже-
лое, наблюдаются спонтанные вестибулярные реакции (головокружение, спонтанный нистагм, отклонение рук, нарушение статического и динамического равновесия, тошнота и рвота). При кровотечении из уха с отоликвореей выявляется симптом "двойного пятна", когда на перевязочном материале вокруг центрального кровянистого пятна образуется характерный светло-желтый ободок. Определяется парез или паралич лицевого нерва, менингеальные и очаговые мозговые симптомы. Тугоухость — по типу нарушения звуковосприятия на стороне поражения, возможна глухота. При поражении лабиринта звук в опыте Вебера латерализуется в здоровое ухо, а гематотимпа-нум без повреждения лабиринта проявляется латерализацией звука в больное ухо. При поясничной пункции у больного с переломом основания черепа обнаруживают кровь в спинномозговой жидкости.
Если позволяет неврологическая симптоматика, производят рентгенографию черепа для установления характера перелома. Рентгенография височных костей связана с поворотами головы в крайние положения, что опасно в первое время после череп-1 но-мозговых травм. Более информативными являются КТ и | МРТ, позволяющие точно локализовать линию перелома и исключить внутричерепную гематому.
Лечение.На месте происшествия с целью остановки кровотечения из уха (если оно есть) выполняют тампонаду наружного слухового прохода стерильными турундами или ватой, накладывают асептическую повязку. Чтобы исключить смещение головы больного по отношению к туловищу, транспортируют пострадавшего лежа на спине, обеспечив неподвижность наложением на голову и шею корсета. Следует избегать тряски больного и поворотов его с боку на бок, наклонов или запрокидывания головы. При подозрении на субарахноидальное кровотечение производят поясничную пункцию, при наличии внутричерепной гематомы выполняют нейрохирургическое вмешательство. Дальнейшая лечебная тактика базируется на состоянии больного, включая неврологический статус.
Ликворея из уха, как правило, прекращается самостоятельно. При продолжающейся ликворее производят операцию на среднем ухе с обнажением твердой мозговой оболочки и пластикой ее дефекта височной мышцей.
Прогноз при травме височной кости зависит от характера перелома основания черепа, его давности и неврологической симптоматики (повреждение мозговых оболочек и вещества мозга). Обширные повреждения нередко ведут к летальному исходу непосредственно или в ближайшее время после травмы. В первые дни после повреждения причиной смерти может быть сдавление мозга гематомой. Выздоровление редко бывает полным, остаются головная боль, головокружение, нередко присоединяются эпилептиформные припадки.
5.8.5. Термические и химические травмы уха
Термические и химические травмы уха возникают под воздействием высокой или низкой температуры, кислот, щелочей и т.д. Термические поражения наружного уха почти всегда сочетаются с ожогами лица, головы и шеи. При ожоге, как и при отморожении, различают четыре степени. Для ожога характерны следующие степени: I —эритема, II— отечность и образование пузырей, III— поверхностный некроз кожи, IV —глубокий некроз, обугливание. Для отморожения: I — припухлость и цианоз кожи, II— образование пузырей, III— некроз кожи и подкожной жировой клетчатки, IV — некроз хряща.
Лечение.Первая помощь при термических ожогах кожи ушной раковины и наружного слухового прохода осуществляется по правилам общей хирургии. Назначают обезболивающие средства — инъекции морфина и пантопона. Местное лечение преследует цель уменьшить боль, удалить нежизнеспособные ткани, сделать пораженный участок стерильным и способствовать эпидермизации ожоговой поверхности. Обработка ожоговой раны должна производиться в асептических условиях. После удаления омертвевшего эпидермиса поверхность ожога обильно орошают изотоническим раствором хлорида натрия, высушивают и протирают спиртом. Пузыри прокалывают или надрезают снизу ножницами для эвакуации содержимого. После первичной обработки на обожженную поверхность повязку не накладывают, а пораженные участки кожи смачивают вяжущими веществами (5 % раствором танина, розовым раствором перманганата калия) или сушат под специальным ламповым каркасом.
Ожог ушной раковины I—IIстепени проходит через 10—12 дней бесследно, однако при лечении требуется строгое соблюдение асептики. При ожогах III—Г/ степени производят иссечение омертвевших тканей в первые дни с кожной аутотранс-плантацией, введение столбнячного анатоксина. Наряду с удалением некротизированных тканей применяют антисептические мази (левомеколь) и кортикостероидные препараты (суспензия гидрокортизона). Развившийся при ожоге перихондрит лечат по общим принципам отоларингологии. При глубоких ожогах для предупреждения атрезии наружного слухового прохода удаляют избыточные грануляции в нем и прижигают 10— 40 % раствором нитрата серебра; в наружный слуховой проход вводят трубки из биоинертного материала, которые должны находиться там до полной эпидермизации. При наличии у пострадавшего сопутствующего гнойного воспаления среднего уха проводят необходимое лечение отита.
Первая помощь при отморожениях ушной раковины заключается в согревании ее теплой (37 °С) водой, осторожном об-
 тирании спиртом. Раковины растирают рукой или мягкой тканью до покраснения, однако следует избегать растирания снегом и грубой тканью, чтобы не травмировать кожу и не вызвать ее инфицирования. При образовании пузырей применяют вяжущие растворы или мази, которые способствуют их подсыханию, или же, соблюдая строгую асептику, пузыри вскрывают и выпускают из них содержимое, а затем накладывают мазевую повязку с антибиотиками.
тирании спиртом. Раковины растирают рукой или мягкой тканью до покраснения, однако следует избегать растирания снегом и грубой тканью, чтобы не травмировать кожу и не вызвать ее инфицирования. При образовании пузырей применяют вяжущие растворы или мази, которые способствуют их подсыханию, или же, соблюдая строгую асептику, пузыри вскрывают и выпускают из них содержимое, а затем накладывают мазевую повязку с антибиотиками.
При некрозе удаляют омертвевшие ткани, накладывают салфетки с мазью Вишневского, левомеколем. Больному назначают антибиотики, применяют физиотерапевтические методы (УВЧ, УФО).
Нередко после отморожения развивается повышенная чувствительность ушной раковины к воздействию низких и высоких температур. Кожа ушной раковины сразу после отморожения или со временем приобретает красную или синюшную окраску вследствие развития тромбоза вен и стойкого нарушения кровообращения.
Помощь при химических ожогах заключается прежде всего в срочном применении нейтрализующих веществ. При ожоге кислотой прибегают к нейтрализации щелочью (2 % раствор гидрокарбоната натрия, окись магния, мыльная вода), действие щелочей нейтрализуется кислотами (1—2 % раствор уксусной или лимонной кислоты). В дальнейшем лечебная тактика аналогична той, которая проводится при термических ожогах.
5.8.6. Акустическая, вибрационная травма и баротравма уха
♦ Акустическая травма
Возникает при кратковременном или длительном воздействии на орган слуха сильных звуков (более 120 дБ). Различают острую или хроническую акустическую травму. Острая травма является следствием кратковременного действия сверхсильных и высоких звуков (например, громкий свист в ухо и т.д.). Интенсивность этих звуков бывает настолько велика, что ощущение звука, как правило, сопровождается болью. Гистологическое исследование улитки животных, подвергнутых экспериментальной акустической травме, позволяет обнаружить кровоизлияние в улитку, смещение и набухание клеток спирального органа.
Дата добавления: 2015-01-24; просмотров: 978;
