Основная артерия
Патофизиология. Основная артерия образуется за счет слияния позвоночных артерий у места перехода моста в продолговатый мозг. После прохождения вдоль поверхности основания моста она заканчивается в межножковой ямке, где находится бифуркация и формируются задние мозговые артерии (см. рис. 343-2 и 343-6). Ветви основной артерии снабжают кровью основание моста и верхнюю часть мозжечка. Ветви основной артерии делятся на три группы: 1) парамедианные, число которых колеблется от 7 до 10, снабжают клиновидную часть моста по обеим сторонам от средней линии; 2) короткие огибающие ветви, а их насчитывается от 5 до 7, снабжают латеральные 2/3 моста, средние и верхние ножки мозжечка и 3) две билатеральные длинные огибающие артерии (верхние мозжечковые и передние/нижние мозжечковые артерии) идут вокруг моста и снабжают полушария мозжечка.
Атероматозные поражения могут локализоваться в любом участке по длиннику ствола основной артерии, но чаще всего в проксимальном базилярном и дистальном вертебральном сегментах. Обычно поражения приводят к окклюзии проксимального участка основной артерии и одной или обеих позвоночных артерий в их дистальных участках. Клиническая картина варьирует в зависимости от доступности ретроградного коллатерального кровотока из задних соединительных артерий.
Атеротромбоз иногда приводит к окклюзии верхней части основной артерии; чаще же ее закупорка вызывается эмболом из сердца или проксимальнее расположенных позвоночных артерий и сегментов основной артерии. Артериоартериальные эмболы также могут служить причиной закупорки одной из более мелких ветвей основной артерии или одной из задних мозговых артерий.
Клинические симптомы — основная артерия по сравнению с ее ветвями. Поскольку в стволе мозга в непосредственной близости друг от друга располагается много различных нейрональных систем, при его ишемии может возникнуть множество клинических синдромов. Наиболее значимыми с этой точки зрения системами являются кортико-спинальные и кортико-бульбарные пути, средние и верхние ножки мозжечка, спиноталамические пути и ядра черепных нервов. На рис. 343-8. 343-9 и 343-10 проиллюстрированы некоторые из сосудистых синдромов, включая и такие, которые ждут клинико-патологоанатомического определения.
К сожалению, по симптомам преходящей ишемии или инсульта в бассейне основной артерии зачастую не удается установить, поражена ли сама основная артерия или ее ветви, а между тем различия в локализации поражения имеют важное значение для выбора адекватного лечения. Однако распознать полную картину базилярной недостаточности несложно. Подтверждением данному диагнозу служат сочетание двусторонних симптомов поражения длинных проводников (чувствительных и двигательных), симптомов поражения черепных нервов, мозжечковой дисфункции. Состояние «бодрствующей комы», сопровождающееся тетраплегией, наблюдается при двустороннем инфаркте основания моста. Кома, обусловленная дисфункцией активирующей системы ретикулярной формации, и тетраплегия с симптомами поражения черепных нервов заставляют предполагать полный, с тяжелыми расстройствами инфаркт моста и среднего мозга. Цель, однако, состоит в том, чтобы распознать угрожающую окклюзию основной артерии задолго до развития такого разрушительного по своим последствиям инфаркта. Поэтому серийные ТИА или медленно прогрессирующий, с флюктуирующим течением инсульт становятся исключительно значимыми, если знаменуют собой атеротромботическую дистальную вертебральную или проксимальную базилярную окклюзию.
Транзиторные ишемические атаки. Когда ТИА представляют собой проявления окклюзии проксимального сегмента основной артерии, то в патологический процесс могут быть вовлечены продолговатый мозг, а также мост. Больные часто жалуются на головокружение, и когда их просят описать испытанные ощущения, то они сообщают о том, что «плывут», «качаются», «перемещаются», «чувствуют неустойчивость». Они могут пожаловаться на то, что «комната переворачивается вверх дном», «пол плывет под ногами» или «приближается к ним». Головокружение — это самый характерный симптом преходящей ишемии в бассейне основной артерии, но еще до того, как тромбоз основной артерии приводит к развитию инфаркта, головокружение обычно сопровождается другими симптомами (см. гл. 14).
Итак, преходящее головокружение в сочетании с диплопией, дизартрией, онемением лица или околоротовой области и расстройствами чувствительности по гемитипу свидетельствует о преходящей недостаточности мозгового кровообращения в вертебрально-базилярной системе. Как правило, гемипарез указывает на вовлечение в патологический процесс основной артерии независимо от того, поражены при этом позвоночные артерии или нет. Чаще всего ТИА на фоне угрожающей окклюзии основной артерии или ее ветвей бывают непродолжительными (в течение 5—30 мин) и повторными, возникая по нескольку раз в день. Это скорее обусловлено интермиттирующим снижением кровотока, чем рецидивирующими эмболиями. Как правило, симптоматика поражения ветви основной артерии связана с односторонним стволовым поражением, тогда как симптомы ТИА при вовлечении основной артерии свидетельствуют о двустороннем поражении ствола мозга.
Инсульт. Инсульт при атеротромботической окклюзии основной артерии обычно дает двусторонние симптомы стволового поражения. Иногда о двусторонней ишемии ствола мозга свидетельствуют парез взора или ядерная офтальмоплегия в сочетании с ипсилатеральным гемипарезом, т. е. определенная комбинация поражения черепного нерва и длинного проводящего пути (чувствительного и/или двигательного). Чаще наблюдается сочетание симптомов двустороннего поражения основания моста с одно-или двусторонним вовлечением структур покрышки.
Когда атеротромботическая окклюзия ветви основной артерии начинает проявляться клинически, это сопровождается односторонней симптоматикой поражения двигательных, чувствительных путей и черепных нервов. Окклюзии длинных огибающих ветвей основной артерии дают специфические клинические синдромы (см. ниже, а также «Лакунарная болезнь»).
Верхняя мозжечковая артерия. Окклюзия верхней мозжечковой артерии приводит к грубой ипсилатеральной мозжечковой атаксии (за счет поражения средней и/или верхней ножек мозжечка), тошноте и рвоте, дизартрии, контралатеральному выпадению болевой и температурной чувствительности на конечностях, туловище и лице (вовлечение спино- и тригеминоталамического пути). Иногда возможны частичная потеря слуха, атактический тремор в ипсилатеральной верхней конечности, синдром Горнера и миоклонус мягкого неба. Чаще встречаются частичные синдромы.
Передняя нижняя мозжечковая артерия. Окклюзия передней нижней мозжечковой артерии приводит к развитию инфарктов различной выраженности,
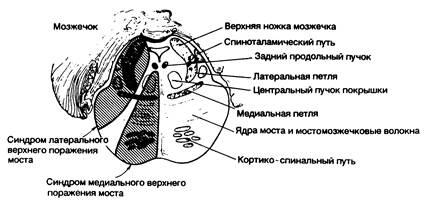
Рис. 343-8. Синдромы поражения верхних структур моста. (Предоставлено Fishci С. М., М. D.)
| Клинические поражения | Пораженные структуры |
| 1. Синдром медиального верхнего поражения моста (парамедианные ветви верхней части основной артерии): | |
| На стороне поражения: | |
| Мозжечковая атаксия (возможна) | Верхняя и/или средняя ножка мозжечка |
| Интернуклеарная офтальмоплегия | Задний продольный пучок |
| Миоклонический синдром с вовлечением мускулатуры мягкого неба, глотки, голосовых связок, дыхательного аппарата, лица, глазодвигательного аппарата и т. д. | Локализация неясна — центральный пучок покрышки (?), зубчатый выступ (?), ядро нижней оливы (?) |
| На стороне, противоположной поражению: | |
| Паралич лица, руки и ноги | Кортикобульбарный и кортикоспинальный путь |
| Иногда страдают тактильная, вибрационная, мышечно-суставная чувствительность | Медиальная петля |
| 2. Синдром латерального верхнего поражения моста (синдром верхней мозжечковой артерии) | |
| На стороне поражения: | |
| Атаксия в конечностях и при ходьбе, падение в сторону очага поражения | Средняя и верхняя ножки мозжечка, верхняя поверхность мозжечка, зубчатое ядро |
| Головокружение, тошнота, рвота; горизонтальный нистагм | Вестибулярное ядро |
| Парез взора по горизонтали (ипсилатеральный) | Мостовой центр взора |
| Косая девиация | Не установлена |
| Миоз, птоз, снижение потоотделения в области лица (синдром Горнера) | Нисходящие симпатические волокна |
| Статический тремор (описан в одном случае) | Зубчатое ядро (?), верхняя ножка мозжечка (?) |
поскольку размеры этой артерии и кровоснабжаемая ею территория варьируют в отличие от таковых для задней нижней мозжечковой артерии. Основные симптомы включают ипсилатеральную глухоту, слабость мимических мышц, истинное головокружение (системное), тошноту и рвоту, нистагм, шум в ушах и мозжечковую атаксию, синдром Горнера, парез взора по горизонтали. В противоположной стороне тела утрачивается болевая и температурная чувствительность. Окклюзия вблизи начала артерии может сопровождаться симптомами поражения кортико-спинального пути.
Закупорка одной из пяти—семи коротких огибающих ветвей основной артерии вызывает ишемию специфической области в латеральных 2/3 моста и/или средней или верхней ножке мозжечка, тогда как окклюзия одной из семи — десяти пара-медианных ветвей основной артерии сопровождается ишемией в особом клиновидном участке с той и другой сторон в медиальной части моста (см. рис. 343-8, 343-9, 343-10).
Описано множество синдромов поражения ствола мозга, которые получили эпонимические названия, в том числе синдромы Вебера, Клода, Бенедикта, Фовиля, Реймона—Сестана, Мийяра—Жюбле. В мосту располагается так много нейрональных структур, что даже небольшие различия в бассейнах кровоснабжения каждой артериальной ветви и в перекрывании между сосудистыми бассейнами приводят к изменениям клинической картины. Например, дизартрия в сочетании с неловкостью в кистях позволяет думать о малом инфаркте в основании моста мозга. Между тем наличие изолированного гемипареза не позволяет дифференцировать ишемию основания моста от ишемии кортико-спинального пути в супратенториальной его части, т. е. в области заднего колена внутренней капсулы.
Гемипарез в сочетании с потерей чувствительности на той же стороне позволяет думать о супратенториальной локализации очага поражения при инсульте. Диссоциированные расстройства чувствительности (потеря лишь болевой и температурной чувствительности) на лице и половине тела свидетельствуют об ишемии ствола мозга. Утрата чувствительности с вовлечением всех модальностей, в том числе болевой и температурной, а также тактильной и мышечно-суставной, указывает на локализацию поражения в вентрально-заднем отделе зрительного бугра или в глубинном белом веществе теменной доли и прилежащей к нему поверхности коры. Симптомы нарушения функций черепных нервов, в том числе глухота, периферический парез лицевого нерва, парез отводящего нерва, паралич глазодвигательного нерва, имеют исключительно важное значение для установления сегментарного уровня поражения моста или среднего мозга.
Лабораторное обследование. Хотя КТ в большинстве случаев позволяет установить локализацию очага поражения при инсульте через 48 ч после его начала, этот метод дает менее надежные результаты при выявлении и локализации острого нарушения мозгового кровообращения в задней черепной ямке. Костные артефакты часто приводят к «стиранию» деталей изображения. Слабая разрешающая способность при визуализации стволовых инфарктов обусловливается также частичными объемными артефактами и ограничениями срезов. ЯМР лишен многих из этих недостатков и позволяет выявить малые (лакунарные) инфаркты в основании моста, возникающие при окклюзии парамедианных ветвей основной артерии, как и инфаркты более значительных размеров, развивающиеся при поражении непосредственно основной артерии или более крупных ее ветвей. Кроме того, ЯМР дает возможность обнаружить
| На стороне, противоположной поражению: | |
| Расстройства болевой и температурной чувствительности в области лица, конечностей, туловища | Спиноталамический путь |
| Расстройства тактильной, вибрационной и мышечно-суставной чувствительности больше в ноге, чем в руке (отмечают тенденцию к несоответствию между нарушениями болевой и тактильной чувствительности) | Медиальная петля (латеральная часть) |
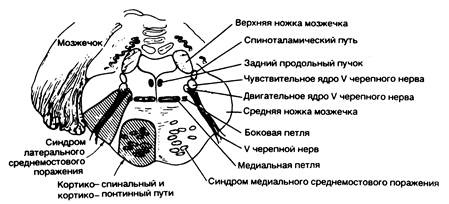
Рис. 343-9. Синдром поражения средних структур моста. (Предоставлено Fisher С. М., M.D.)
| Клинические проявления | Пораженные структуры |
| 1. Синдром медиального среднемостового поражения (парамедианная ветвь среднего участка основной артерии) | |
| На стороне поражения: | |
| Атаксия конечностей и походки (более выраженная при двустороннем вовлечении) | Средняя ножка мозжечка |
| На стороне, противоположной поражению: | |
| Паралич мышц лица, руки и ноги | Кортикобульбарный и кортикоспинальный путь |
| Различная степень расстройств тактильной и проприоцептивной чувствительности при распространении поражения в направлении назад | Медиальная петля |
| 2. Синдром латерального среднемостового поражения (короткая огибающая артерия) | |
| На стороне поражения: | |
| Атаксия в конечностях | Средняя ножка мозжечка |
| Паралич жевательных мышц | Двигательные волокна или ядро тройничного нерва |
| Расстройства чувствительности на половине лица | Чувствительные волокна или ядро тройничного нерва |
| На стороне, противоположной поражению: | |
| Расстройства болевой и температурной чувствительности на конечностях и туловище | Спиноталамический путь |
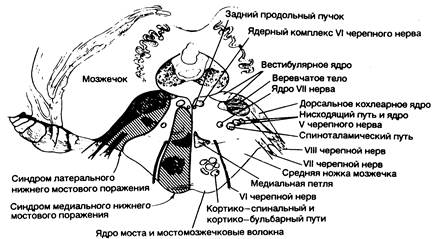
Рис. 343-10. Синдромы поражения нижних структур моста. (Предоставлено Fisher С. М., М. D.)
| Клинические проявления | Пораженные структуры |
| 1. Синдром медиального нижнего поражения моста (окклюзия парамедианной ветви | |
| основной артерии) На стороне поражения: | |
| Паралич взора в сторону поражения (при сохранности конвергенции) | «Центр» взора по горизонтали |
| Нистагм | Вестибулярное ядро |
| Атаксия конечностей и походки | Средняя ножка мозжечка (?) |
| Двоение при взгляде в сторону | Отводящий нерв |
| На стороне, противоположной поражению: | |
| Паралич мышц лица, руки и ноги | Кортико-бульбарный и кортико-спинальный путь в нижних отделах моста |
| Расстройства тактильной и проприоцептивной чувствительности в половине тела | Медиальная петля |
| 2. Синдром латерального нижнего поражения моста (окклюзия передней нижней мозжечковой артерии) | |
| На стороне поражения: | |
| Горизонтальный и вертикальный нистагм, головокружение, тошнота, рвота, осциллопсия | Вестибулярный нерв или его ядро |
| Паралич мышц лица | VII черепной нерв |
| Паралич взора в сторону поражения | «Центр» взора по горизонтали |
| Глухота, шум в ушах | Слуховой нерв или кохлеарное ядро |
| Атаксия | Средняя ножка мозжечка и полушарие мозжечка |
| Расстройства чувствительности в области лица | Нисходящий путь и ядро V нерва |
| На стороне, противоположной поражению: | |
| Расстройства болевой и температурной чувствительности на половине тела (может охватывать также лицо) | Спиноталамический путь |
ишемический инфаркт раньше, чем КТ. С другой стороны, КТ по сравнению с ЯМР лучше выявляет мелкие понтинные гематомы и тем самым позволяет дифференцировать их с острыми ишемическими инсультами, ЯМР же более чувствителен при определении глиомы моста или бляшки рассеянного склероза, что помогает проводить дифференциальную диагностику инфаркта мозга с данными заболеваниями.
Документировать атеротромботическое поражение основной артерии позволяет лишь селективная церебральная ангиография. Поскольку проведение ангиографии сопряжено с потенциальным риском и может привести к возникновению инсульта, что необходимо предотвратить, это исследование нужно рекомендовать лишь в тех случаях, когда получаемые благодаря ему данные помогут в лечении больного (см. ниже). В редких случаях попадание ангиографического контрастного вещества в вертебрально-базилярную систему может спровоцировать делириозное состояние, иногда сопровождающееся корковой слепотой. Такое состояние может продолжаться 24—48 ч, иногда до нескольких дней. Дигитальная артериальная ангиография обладает достаточной разрешающей способностью для диагностики атеросклеротического сужения в дистальных участках позвоночных и основной артериях; внутривенная дигитальная ангиография не обеспечивает адекватного разрешения.
Лечение. При подозрении на угрожающую окклюзию основной артерии, проявляющуюся преходящими или флюктуирующими неврологическими симптомами, следует назначить короткий курс лечения антикоагулянтами и внутривенное введение гепарина после того, как при КТ исключено кровоизлияние. Вопрос об ангиографии встает в тех случаях, когда диагноз сомнительный, но исследование проводится лишь после стабилизации состояния больного. Когда стеноз или окклюзия основной артерии сопровождаются малым или регрессирующим инсультом, рекомендуют длительную антикоагулянтную терапию варфарином натрия. Если же причиной заболевания служит поражение ветви основной артерии, варфарин натрия назначать вряд ли целесообразно. При эмболиях из сердца или атеросклеротической бляшке, локализующейся в дистальном отделе вертебрально-базилярной системы и окклюзирующей пенетрирующую ветвь основной артерии, такое лечение не показано. Поэтому в качестве профилактических мер при лечении больных с поражениями мелких ветвей основной артерии следует рекомендовать постоянный контроль за артериальным давлением и антиагрегантную терапию. Так как длительное лечение антикоагулянтами сопряжено со значительным риском, ее обычно проводят при атеротромботическом поражении более крупных сосудов, и прежде всего дистальных участков позвоночных и проксимального сегмента основной артерии.
Дата добавления: 2015-03-17; просмотров: 1102;
