ИЗОБРАЖЕНИИ. Сложность анатомического строения и кинетики ви-сочно-нижнечелюстного сочленения (ВНЧС), зависимость правильных внутрисуставных отношений от характера
Сложность анатомического строения и кинетики ви-сочно-нижнечелюстного сочленения (ВНЧС), зависимость правильных внутрисуставных отношений от характера смыкания зубных рядов, тонуса и функции жевательных мышц создают тот фон, который обусловливает большую частоту заболеваний этого сустава у лиц различного пола и возраста. Так, по данным различных специалистов [Wein-mann A., Agerberg G., 1986; Thompson J. et al., 1985; Dow-son P., 1985], клинические признаки дисфункций височно-нижнечелюстных суставов: боли, крипитацию, дискоорди-нацию движений обеих сторон и связанную с ней девиацию нижней челюсти при открывании рта, напряжение мышц и периартикулярных тканей, снижение слуха можно выявить у 14-40 % всего населения. При этом частота дисфункций возрастает по мере увеличения возраста пациентов и потери жевательных зубов и особенно высока у лиц с аномальными соотношениями зубных рядов.
Именно дисфункции и составляют основную группу патологических изменений височно-нижнечелюстных сочленений. Для понимания причин их возникновения, а тем более для объяснения их рентгенологических проявлений необходимо в первую очередь рассмотреть особенности функции сочленения.
По своей механике височно-нижнечелюстной сустав является самым сложным сочленением человека. Внутрисуставный мениск разделяет его полость на два изолированных этажа, в каждом из которых имеются свои особенности движений. При открывании рта головки мыщелкового отростка осуществляют ротацию вокруг поперечной оси в нижнем этаже сустава, где впадиной служит нижняя поверхность диска. При этом верхний полюс головки перемещается вентрально. Центр вращения каждой головки нахо-
| ГЛАВА 12 |
дится на внутреннем ее полюсе. Одновременно «впадина» (диск) меняет свое положение и движется вперед по задней поверхности суставного бугорка. Ось этого движения располагается в центре суставного бугорка. Движения головки начинаются раньше скольжения диска, и в ходе их она ретируется почти на 100°. Угол скольжения мениска составляет около 60°. При движении челюсти в сторону на рабочей стороне ротация отсутствует, а на балансирующей — осуществляется со смещением диска вперед, но не вокруг поперечной оси головки, как при открывании рта, а вокруг прямой вертикальной оси, которая идет от центра суставного бугорка балансирующей стороны к центру головки рабочей стороны. Таким образом, движения в височно-нижнечелюстных суставах являются вращательно-скользящими. При полном открывании рта внутрисуставный мениск сохраняет контакт с задними отделами суставной впадины, благодаря соединительнотканным тяжам позади головки. Частично степень открывания рта регулируется тем, что диск устанавливается впереди головки. Почти у 70 % людей имеется так называемый физиологический подвывих, при котором с суставным бугорком контактирует только задняя треть суставной площадки головки.
При открывании рта движения элементов сочленения происходят последовательно: вначале осуществляются ротационные движения головки в нижнем этаже суставной полости, затем комплекс «головка— диск» движется вниз до вершины суставного бугорка. При этом равнодействующая сокращений жевательной мускулатуры направлена таким образом, что основную жевательную нагрузку берут на себя зубные ряды, а не ткани сустава.
Объем движений в здоровом височно-нижнечелюстном суставе тесно связан с нервно-мышечным балансом жевательной мускулатуры, который обусловливает также физиологически правильное положение головок во впадине и влияет на взаимоотношения челюстей. Важным фактором является одинаковость натяжения крыловидных и жевательных мышц с двух сторон.
В норме комплекс «головка — диск» расположен во впадине так, что основное давление минует ткани, не предназначенные для его восприятия. Равнодействующая
ЗАБОЛЕВАНИЯ ВИСОЧНО-НИЖНЕЧЕЛЮСТНОГО СУСТАВА383
мышц направлена горизонтально к суставным поверхностям, чтобы не увеличивать нагрузку на соединительно-тканное покрытие впадины, поэтому m.pterygoid. lat. смещает диск в мезио-дистальный угол, и признаком нормальных внутрисуставных отношений является расположение головки в верхнемедиальном углу впадины (рис. 12.1, а и б). Сосудисто-нервный пучок в это время находится за пределами суставной впадины, и головка с ним не соприкасается. Полной симметрии внутрисуставных взаимоотношений в норме нет, и головки имеют небольшие различия в своем расположении. На этом показателе особенно сказываются взаимоотношения челюстей в горизонтальной плоскости. При движении головки вперед натягиваются не только задние, но и боковые эластичные пучки, связывающие диск с головкой. Рецепторы, располагающиеся в разных отделах связок, задействуют жевательную мускулатуру, стабилизирующую положение головок, и защищают сустав от разболтанности. Небольшой временный мышечный дисбаланс приводит к изменениям, которые компенсируются, не давая клинических проявлений. Стойкий дисбаланс мышц любой природы, в том числе и вызванный неадекватными ортопедическими мероприятиями, приводит к смещению головок вниз, возникает перегрузка последних зубов, дискоординация мышц и болевые ощущения. При увеличении вертикальных соотношений челюстей протезами, пластинками мышечный баланс нарушается, тяга m.pterygoid.lat. уже не может удержать головку в правильном положении. Возникает разболтанность, которая постепенно приводит к развитию синдрома дисфункции.
Функциональная перестройка элементоввисочно-нижне-челюстного сустава начинается с моментапрорезыванияпервых резцов и продолжаетсявсю жизнь. Суставной бугорок при рождении отсутствует, он появляетсяс моментапрорезывания зубов и достигает в высоту почти 1 см у взрослых. Внутрисуставной мениск такжеформируетсяполностью только при появлении функциональнойнагрузки. Одновременно окончательноформируются и обеlig. spheno mandibul., которые перекидываютсячерез глазе-ровы щели и натяжение которых играет роль привозникновении болевого синдрома.К возникновению болей могут
| ГЛАВА12 |
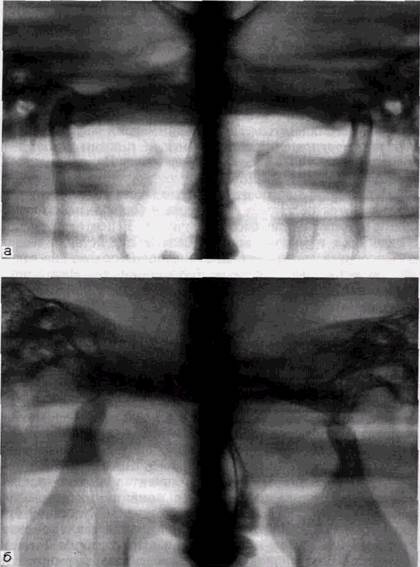
Рис. 121. Панорамная зонограмма нормальных височно-нижнечелюстных суставов, о — в положении привычной окклюзии; б — при широком открывании рта
ЗАБОЛЕВАНИЯ ВИСОЧНО НИЖНЕЧЕЛЮСТНОГО СУСТАВА
также привести изменения в hammulus основной кости, которые возникают при нарушении взаимного расположения головки диска и впадины. При избыточном переднем расположении диска постоянное натяжение этой связки дает боль в области уха. От верхней поверхности диска к впадине идут эластические волокна, по нижней — грубая фиброзная ткань. Именно тяга эластических волокон возвращает диск в правильное положение после открывания рта, а фиброзные тяжи удерживают его от избыточного смещения вперед. В боковых отделах диск отделен от капсулы и скреплен с головкой, обеспечивая совместные с ней перемещения.
При болевых ощущениях на рентгенограмме чаще всего обнаруживается смещение головки мыщелкового отростка кзади, а диска вперед с сужением заднего отдела рентгеновской суставной щели и расширением ее в переднем отделе (рис. 12.2). При этом обычно выявляются окклю-зионные нарушения, дистальные смещения нижней челюсти, несоответствия контактов коронок центральных зубов, смещения центров смыкания челюстей, однако клиническая симптоматика дисфункций височно-нижнечелю-стного сустава до сих пор не находит всестороннего объяснения. Так, если различные «шумовые» проявления, возникающие при дисфункции, связывают с изменениями в координации, направлении и скорости перемещения внутрисуставных менисков, то боли обычно объясняют нарушением строгой последовательности сокращения жевательной мускулатуры и изменения объема движений мы-щелковых отростков. Имеются даже успешные попытки диагностической оценки дисфункции в зависимости от того, в какую фазу открывания или закрывания рта появляются боли. Тем не менее, причину болевых ощущений точно определить удается далеко не всегда, так как не у всех пациентов, жалующихся на боли, можно рентгенологически констатировать нарушение экскурсий мыщелкового отростка, в том числе заднее смещение головок, хотя именно оно является причиной травматизации сосудисто-нервного пучка в задних отделах суставной впадины. Следует только учитывать, что костная ткань лишена болевых рецепторов, и никакие изолированные поражения костной ткани сами по себе не могут быть источником болевых
| ГЛАВА 12 |
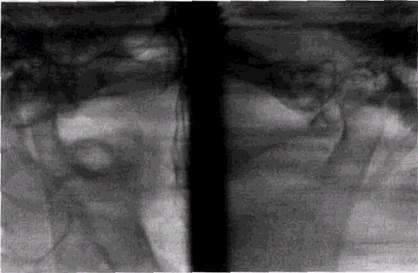
Рис. 12.2. Дисфункция левого височно-нижнечелюстного сустава со смещением суставной головки кзади и расширением переднего отрезка суставной щели
реакций. Нередко болевые ощущения при дисфункции являются двусторонними, но проявляются сильнее на той стороне, где внутрисуставные взаимоотношения страдают меньше. Далеко не всегда нарушения слуха также совпадают с задними смещениями головки. Имеется связь клинических проявлений дисфункции с определенной настроенностью психики пациентов. По-видимому, не случайно основную массу лиц с дисфункцией составляют женщины в климактерическом периоде. Возможно, неполное совпадение симптоматики и нарушений внутрисуставных взаимоотношений следует искать в вариабельности этих показателей и в норме.
Успех рентгенодиагностики патологии височно-нижнечелюстного сустава может быть обеспечен использованием таких методик, которые не только позволяют оценить состояние костных отделов и так называемых «мягких» тканей сочленения, но и определить его функцию. Из традиционных способов обзорной рентгенографии (по Шюллеру, Пар-ма или их модификаций) для этого не годится ни один, так
ЗАБОЛЕВАНИЯ ВИСОЧНО-НИЖНЕЧЕЛЮСТНОГО СУСТАВА 387
как судить о внутрисуставных отношениях эти виды съемки не позволяют, выявляя лишь грубые проявления костных изменений и нарушений экскурсии суставных головок. До последних 15-20 лет безальтернативной методикой рентгенологического исследования была линейная томография сустава, которая осуществлялась при поворотах рентгеновской трубки на 30 °, глубине выделяемого слоя в боковой проекции от 2 до 3 см и в прямой проекции — от 9 до 11 см. Съемка в боковой проекции осуществлялась на разных фазах движения нижней челюсти.
Позволяя довольно точно диагностировать любые патологические изменения морфологического характера, томография давала возможности выявить, но не всегда точно классифицировать, дисфункцию ВНЧС. Отрицательной стороной методики томографии явилось большое число выполняемых снимков и значительная лучевая нагрузка на пациентов. Поэтому томографию сменили вначале линейная, а затем панорамная зонография на аппарате ОП-б «Зонарк», резко сократившие количество рентгенограмм, создавшие более благоприятный ход луча и уменьшившие облучаемость пациентов в ходе исследования. Попытки использовать в целях уточненной диагностики изображение височно-нижнечелюстного сустава, которое получается на ортопантомограммах, показали, что костные элементы сочленения на этих снимках отображаются в косых проекциях, а характер рентгеновской суставной щели искажается. Поэтому на этих снимках достоверно оценивать можно только грубые изменения суставных фрагментов. Что касается положения внутрисуставного диска, то ортопантомог-раммы для этой цели недостаточно информативны в связи с искажением суставной щели и из-за того, что зубные ряды при съемке устанавливаются в привычную окклюзию. Мало отличаются от изображения на ортопантомограммах те картины ВНЧС, которые получаются на специальных программах, имеющихся у всех ортопантомографов последних поколений. Поэтому на сегодняшний день мы считаем зонографию на аппарате «Зонарк» наиболее точным из широко использующихся способов функциональной рентгенографии ВНЧС. Ее большим преимуществом является одновременная регистрация на одном снимке обоих сочленений в любой из функциональных фаз, что расширя-
| ГЛАВА 12 |
ет возможности диагностики. При сопоставлении с клиническими данными, которые мы проводили на протяжении многих лет, обнаружено, что зонограммы на аппарате «Зонарк» позволяют достаточно хорошо классифицировать и виды дисфункций, выделяя смещения менисков, передний и задний блоки, отмечая мышечные контрактуры и миозиты от патологии сочленения. Но более подробное представление о внутренней архитектонике сустава — наличии перфорации диска, его повреждений, разрыва или отрыва связок — эти снимки определить не позволяют.
Ряд клинико-рентгенологических исследований последних лет, в том числе Ю.А. Петросова (1985), были направлены на сопоставление субъективных ощущений, клинических проявлений и рентгенологических изменений при дисфункциях височно-нижнечелюстного сустава. Обнаружено, что щелканье без болевых ощущений чаще всего является проявлением привычного вправляющегося вывиха или подвывиха, особенно если оно появляется в конце открывания рта. Сочетание болевых ощущений с щелканьем на начальных фазах движения нижней челюсти более характерно для нервно-мышечного дисбаланса жевательной мускулатуры или изменений в связках, которые сопровождаются нарушением внутрисуставных взаимоотношений при сомкнутых челюстях. Обращается внимание на частое возникновение дисфункций при окклюзионных дисгармониях и инконгруентности суставных отделов сочленения, особенно при сочетании уплощенной впадины и невысокого суставного бугорка с большой суставной головкой мыщелкового отростка нижней челюсти. При этом указывается, что к появлению «разболтанности» предрасполагает конституционная неполноценность связочного аппарата, которая возникает в процессе нарушения ритмичности роста и окончательного формирования сочленения [Bates R. с соавт., 1984].
Важность функциональных дисгармоний подтверждается частотой необычно рано возникающего в этих случаях патологического ремоделирования суставных площадок в местах прикрепления связок и мышц.
Нарушения прикуса, которые приводят к изменению при жевании расстояния между головкой и диском, вызывают перегрузку наиболее тонкой и ранимой части диска с после-
ЗАБОЛЕВАНИЯ ВИСОЧНО-НИЖНЕЧЕЛЮСТНОГО СУСТАВА 389
дующей перфорацией ее в центре и появлением местной реакции покровных тканей суставной впадины. При пара-функциях также резко возрастают по мощности горизонтально действующие силы, что чаще всего приводит к появлению избыточного экстраартикулярного и интраарти-кулярного ремоделирования — обызвествлениям капсулы состава, деформациям головки мыщелкового отростка, обызвествлению связок. Для этих изменений особенно характерны боли при давлении, особенно латеральном, смещение челюсти в больную сторону. Интраартикулярные изменения проявляются клинико-рентгенологически, главным образом, в нарушении функции [Pinkerst R., 1988].
Таким образом, трудности в диагностике связаны с отсутствием достаточно четкой и патогномоничной рентгенологической характеристики височно-нижнечелюстных суставов. Хотя широкое внедрение в практику вначале томографии, а в последние годы и зонографии сочленений существенно расширило возможности определения внутрисуставных взаимоотношений и их нарушений, но далеко не у всех больных удается найти полное совпадение клинической и рентгенологической характеристики состояния суставов. Это объясняется тем, что наиболее часто использующиеся в практике послойные рентгенограммы и орто-пантомограммы не отображают всех особенностей внутрисуставных взаимоотношений, так как они производятся в определенной проекции, а положение самих сочленений в черепе и всех его элементов по отношению друг к другу варьируют у всех индивидуумов и различны с обеих сторон. Это может служить причиной искажения тех показателей, которые являются опорными для диагностики.
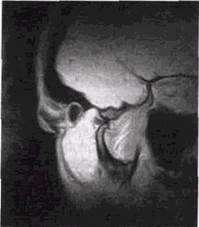
Точная и детальная диагностика не может базироваться исключительно на данных послойной рентгенографии, она требует дополнительного использования артрографии, компьютерной или магнитно-резонансной томографии или сочетания этих методик (рис. 12.3). Как показывают литературные материалы последних десятилетий [Сысо-лятинП.Г., Дергилев А.П., Паутов И. Ю. и др., 1995;
Katzberg R. и Dolwick F., 1982; Ferenberg с соавт., 1978], именно эти методики или их сочетание позволяют осуществить наиболее прецизионную диагностику и решать те вопросы, которые с трудом или совсем не решаются только
| ГЛАВА 12 |
|
| Рис. 12.3. Магнитно-резонансная томограмма височно-нижнечелюстного сустава. Разрыв внутрисуставного диска |
послойной рентгенографией. Артрография выявляет у лиц с дисфункцией сустава перфорации внутрисуставного мениска, позволяет увидеть необычные смещения мениска при его разболтанности. Эти же данные отчетливо получаются на КТ, которая одновременно значительно расширяет спектр выявления особенностей внутрисуставных взаимоотношений, обнаруживая в то же время и мельчайшие нарушения в строении элементов сочленения. Повышает точность диагностики дис-кинезий и изучение движений нижней челюсти с
помощью пантографов различных конструкций, сочетающееся с рентгенологическими исследованиями. Данные компьютерной томографии и артрографии свидетельствуют, что у больных с болями имеются изменения в привычном анатомическом положении внутрисуставного мениска, изменения покровных хрящей [Miller Th. с соавт., 1985]. Некоторые авторы обнаружили такие изменения у 20 % исследованных детей с аномальными соотношениями зубных рядов.
Вместе с тем, далеко не во всех случаях нарушение внутрисуставных взаимоотношений сопровождается клиническими проявлениями, а функциональные нарушения могут обнаруживаться у лиц, никаких жалоб не предъявляющих. Особенно часто аномалии расположения головки можно увидеть на ортопантомограммах. Однако данные этой методики следует оценивать с большой осторожностью, так как она не у всех пациентов передает картину сочленения в истинной боковой проекции.
Анализ послойных снимков большого числа больных с различными деформациями лицевого черепа свидетельствует, что нарушения правильных взаимоотношений между
ЗАБОЛЕВАНИЯ ВИСОЧНО-НИЖНЕЧЕЛЮСТНОГО СУСТАВА
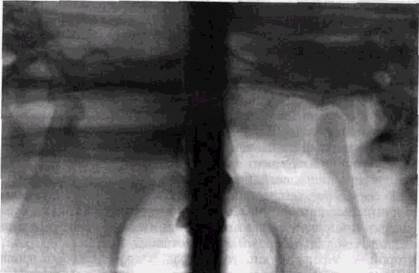
Рис. 12.4. Патологическое ремоделирование суставных головок у больного с нарушением прикуса
челюстями в значительной степени компенсируются в ви-сочно-нижнечелюстных суставах и не приводят к появлению каких-либо субъективных симптомов. Они отсутствуют даже в тех случаях, когда суставная щель оказывается очень широкой в верхнем и заднем отделах вследствие передненижнего смещения головки. Значительно чаще клиническая симптоматика возникает у лиц с горизонтальным несоответствием челюстей, у которых наблюдаются изменения формы элементов сочленения — необычные по форме, резко уплощенные или вытянутые головки, изменение угла их наклона по отношению к шейкам, деформация суставных бугорков, изменение формы суставных впадин (рис. 12.4). Тем не менее, и в этой группе развитие артроза сочленений можно увидеть далеко не всегда. В противоположность этому, потеря моляров у лиц старшего и среднего возраста в большинстве случаев приводит к появлению характерных признаков этого дегенеративно-дистрофического поражения.
К числу частых поражений височно-нижнечелюстного сочленения относятся артроз и деформирующий артроз.
| ГЛАВА 12 |
Принципиально оба эти процесса мало отличаются друг от друга и являются по своей природе дегенеративно-дистрофическими поражениями. Причиной их служат либо изменение нагрузки на суставные отделы костей, либо изменение состояния тканей, воспринимающих эту нагрузку. Уменьшение эластичности покровных хрящей и внутрисуставного мениска, являющихся амортизаторами механической нагрузки, связано обычно с предшествующими воспалительными поражениями, микро- и макротравмами, инволютивными изменениями. Механическая нагрузка меняется при нарушениях прикуса, потере моляров. Костная ткань приспосабливается к изменившимся условиям либо путем субхондрального склероза — уплотнения замыкающих пластинок, либо путем увеличения площади суставных площадок за счет оссификации мест прикрепления связок и мышц. Первый процесс носит название артроза, второй — деформирующего артроза.
Чаще всего дегенеративно-дистрофические изменения в височно-нижнечелюстных суставах возникают как следствие микротравм, при нарушениях окклюзии, при психогенном гипертонусе мышц, который часто наблюдается у женщин, в ходе ушибов и переломов нижней челюсти, после малосимптомных артритов. При этом первичные заболевания сустава часто проходят незамеченными, а дегенеративно-дистрофические изменения формируются в течение длительного отрезка времени.
Клинические проявления дегенеративных поражений делятся на чисто суставные и регионарные. К первым относится чувство напряжения в суставе, ко вторым — боли, связанные с движениями нижней челюсти, и шумовые явления при открывании рта — хлопанье, щелканье или треск. Шумовые явления варьируют по силе, могут исчезать или появляться независимо от других симптомов поражения суставов и занимают различные фазы движения нижней челюсти.
Субъективные проявления далеко не всегда совпадают со степенью выраженности и локализацией рентгено-морфо-логических изменений. Менее измененный по снимкам сустав часто причиняет больным больше беспокойства. Это лишний раз подтверждает связь болевых ощущений не только с суставами, но и с изменениями мышечного тонуса.
ЗАБОЛЕВАНИЯ ВИСОЧНО-НИЖНЕЧЕЛЮСТНОГО СУСТАВА393
Рентгенологические изменения, характерные для дистрофических поражений суставов, обычно являются показателем грубых, уже необратимых изменений его тканей. Ранние фазы процесса проявляются преимущественно в нарушениях функции сочленения и внутрисуставных отношений. Наиболее часто наблюдается передний подвывих головки при открывании рта, при котором передняя поверхность головки уходит более чем на 2 см от перпендикуляра, опущенного от пересечения касательной к передней поверхности суставного бугорка на франкфуртскую горизонталь. Наблюдается также смещение головки во впадине, чаще всего кзади, что приводит к сужению рентгеновской суставной щели в соответствующем участке. Эти симптомы не являются патогномоничными только для начинающегося артроза и встречаются, как указывалось выше, с неменьшей частотой при нейромышечном дисбалансе любой природы.
Имеющиеся в литературе данные показывают, что на стадии функциональных нарушений более детальные сведения могут быть получены с помощью артрографии, компьютерной томографии или артротомографии, которые выявляют смещение и разболтанность внутрисуставного мениска, неадекватность его перемещений фазам движения головки, наличие в нем перфораций, изменения в покровных хрящах суставных площадок. Однако широкое практическое использование вышеперечисленных методик невозможно, что вместе с нехарактерностью начальных клинических проявлений разных стадий дегенеративно-дистрофических изменений делает диагностику поздней. Именно поэтому особую важность приобретает оценка малейших изменений внутрисуставных взаимоотношений, которую можно увидеть на томо- и зонограммах суставов.
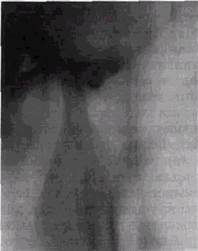
Более распространенная фаза артроза вызывает, помимо нарушения внутрисуставных взаимоотношений и переднего подвывиха головки, субхондральный склероз суставных площадок, постепенное сужение суставной щели во всех ее отделах, прогрессирующее ограничение экскурсий мыщел-кового отростка (рис. 12.5). Деформирующий артроз отличается более грубыми морфологическими изменениями суставных отделов, которые сочетаются с функциональными нарушениями, также имеющими большую степень выра-
| ГЛАВА 12 |
|
| Рис. 12.5. Томограмма левого височно-нижне-челюстного сустава. Грубый артроз сочленения |
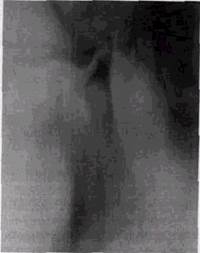
женности. Наиболее часто наблюдается уплощение пе-редневерхней поверхности головки, появление экзофи-та у ее переднего отдела с изменением формы этого участка (рис. 12.6). Иногда головка приобретает булаво-видную форму. Изменения верхнего отдела суставной впадины уловить почти невозможно, зато закономерно обнаруживается деформация суставного бугорка: стирание его задней суставной площадки, уплощение вершины или появление на ней экзофитов.
Значительно реже в клинической практике встречаются воспалительные изменения височно-нижнечелюстных сочленений. Как свидетельствуют наши наблюдения, в подавляющем большинстве случаев диагноз «артрит», который щедро выставляют клиницисты при наличии жалоб на боли в области сустава, оказывается необоснованным, а субъективные ощущения связаны либо с функциональным дисбалансом, либо с различными стадиями деформирующего процесса. Истинные артриты обычно обусловлены гематогенным инфицированием сочленения при детских инфекционных заболеваниях, вирусных инфекциях, ангине, неспецифическом инфекционном паротите, ревматизме, возникают в результате распространения на сустав воспалительных поражений из окружающих тканей при остеомиелите нижней челюсти, флегмоне «мягких» тканей околоушно-жевательной области, паротите, отите, а иногда связаны с травмами сустава. Крайне редко сустав поражается при хронических инфекционных заболеваниях — сифилисе или туберкулезе. По характеру течения артриты могут быть острыми или хроническими.
Вне зависимости от этиологии и характера процесса, начальные проявления заболевания связаны с «мягкими»
ЗАБОЛЕВАНИЯ ВИСОЧНО-НИЖНЕЧЕЛЮСТНОГО СУСТАВА 395
|
| Рис. 12.6. Деформирующий артроз правого височно-нижнечелюстного сустава |
тканями — синовиальной оболочкой или покровными хрящами. Лишь через длительные отрезки времени воспалительные изменения распространяются на костную ткань. Чаще всего поражения «мягких» тканей оказываются неглубокими, обратимыми и не вызывают грубых морфологических изменений в суставных костных фрагментах. При глубоких поражениях полного восстановления тканей не происходит, нарушается архитектоника суставных отделов и функция сочленения, а гибель хрящевого покрова может привести к развитию анкилоза. Особенно легко тяжелые воспалительные поражения приводят к потере покровных хрящей в детском возрасте. Гнойные артриты у детей служат основной причиной развития костных анкилозов, сочетающихся с нарушением роста соответствующей половины нижней челюсти. У взрослых даже гнойные артриты приводят только к фиброзному спаянию фрагментов или развитию грубых деформирующих артрозов.
Основным клиническим проявлением артрита любой природы, помимо болей, является нарушение движений нижней челюсти. Только при гнойных воспалениях возникает покраснение кожи над сочленением и припухлость тканей вокруг. Единственным рентгенологическим проявлением начальных стадий любого артрита является полное нарушение функции сочленения. Лишь через 7-10 дней может появиться и постепенно нарастает остеопороз костных отделов и прогрессирующее сужение суставной щели. Даже при острых гнойных артритах эти проявления отчетливо видны не ранее 14 дней от начала заболевания. При распространении процесса на костные ткани кортикальные замыкающие пластинки становятся нечеткими и даже ме-
| ГЛАВА 12 |
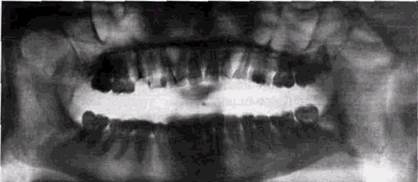
Рис. 12.7. Узура переднего полюса суставной головки
стами полностью исчезают. Изменения вначале выявляются на заднем скате суставного бугорка и передневерхней поверхности суставной головки. Позднее появляются краевые узуры костной ткани в тех же отделах (рис. 12.7). Специфических рентгенологических изменений в зависимости от этиологии артрита отметить не удается, но скорость и глубина поражения зависят от причинного фактора.
Особый интерес вызывают ревматические артриты ви-сочно-нижнечелюстных суставов. В настоящее время известно, что рематические артриты любой локализации встречаются гораздо чаще, чем это предполагалось еще два десятилетия назад, а височно-нижнечелюстной сустав поражается при ревматизме почти в 50 % случаев. Ревматические артриты обычно начинаются с недлительного периода болей, которые не достигают большой интенсивности. Одновременно возникает нарушение функции сочленения, чувство напряжения и неловкости в области сустава. Эти проявления отмечаются в течение нескольких дней, после чего наступает светлый промежуток продолжительностью от 2-3 недель до 2-3 месяцев. Причиной начальных клинических проявлений обычно является синовит. Нередко острые проявления заболевания начинаются у подростков, хотя процесс может возникать в любом возрасте. Второй пик болей может быть спровоцирован травмой, усиленной нагрузкой при разжевывании твердой пищи или откусы-вании, зеванием, рвотой. Он также сопровождается огра-
ЗАБОЛЕВАНИЯ ВИСОЧНО-НИЖНЕЧЕЛЮСТНОГО СУСТАВА
ничением функции сустава, а иногда и повышением температуры тела и припухлостью периартикулярных тканей. По истечении месяца-двух эти симптомы постепенно стихают. Остается лишь ограничение открывания рта, чувство напряжения, иногда треск при движениях нижней челюсти. Нередко при втором обострении и в дальнейшем увеличиваются СОЭ, С-реактивный белок и число лейкоцитов в периферической крови.
Рентгенологически первый период характеризуется только неподвижностью головки, второй — выраженным остеопорозом костных фрагментов, нечеткостью кортикальных пластинок суставных площадок, сужением суставной щели и ограничением экскурсий суставной головки. В более поздние сроки возникает деформация суставных отделов, узурация суставных поверхностей (рис. 12.8). Костные изменения выявляются в тех же отделах, что и при артритах другой природы. Позднее плотность костной ткани частично восстанавливается, иногда появляются мелкие кисты в субхондральном отделе суставной площадки головки.
Полного восстановления костных и хрящевых элементов после глубоких артритов различной этиологии обычно не происходит, и в дальнейшем в суставе развиваются вторичные дегенеративные процессы. Наличие узур суставных поверхностей, резкое неравномерное сужение суставной щели позволяют рентгенологически документировать перенесенный в прошлом воспалительный процесс. Только в этих случаях можно говорить об артрито-артрозе сустава.

|
В последние годы в литературе появились описания асептических артритов ви-сочно-нижнечелюстного сустава, которые развиваются при его перегрузках. Гистологически их субстратом является лимфоплазмоклеточ-ный синовит [Dihimann W. и Fernholz J., 1978]. В последующем Процесс также ^^ческий артрит височно-ОСЛОЖНЯеТСЯ арТрОЗОМ. нижнечелюстного сустава справа
| ГЛАВА 12 |
Как уже указывалось, артриты могут осложняться анкилозами височно-нижнечелюстного сустава. Чаще всего последние развиваются вследствие гнойных артритов, после отита, одонтогенного или гематогенного остеомиелита нижней челюсти, развившегося в детском или юношеском возрасте. Они сопровождаются не только резкой деформацией элементов сочленения, но и полным нарушением функции сустава. При костном анкилозе в зоне сочленения формируются обширные костные разрастания, выходящие далеко за пределы сустава. Если артрит и последующий анкилоз развиваются в раннем возрасте, резко нарушается рост нижней челюсти на стороне поражения, возникают компенсаторные деформации других отделов черепа. У взрослых обширных деформаций обычно не возникает, суставные отделы соединяются не костными, а фиброзными тяжами, лишь в отдельных участках претерпевающими костную метаплазию. Чаще развиваются вне-суставные костные сращения.
Анкилозирование может развиваться после артритов любой природы, но костные спаяния обычно осложняют гнойные воспаления, а после вирусных и ревматических поражений даже у детей обычно развивается фиброзное соединение фрагментов. Частой причиной анкилозирова-ния являются посттравматические артриты. Значительная часть анкилозов, ранее рассматривавшихся как врожденные, оказалась следствием родовых травм, главным образом щипцовых. Именно эта причина лежит в основе двусторонних анкилозов с обширными деформациями костных фрагментов, что является следствием смещений поврежденных мыщелковых отростков и разрушения периартикулярных тканей (рис. 12.9).
Рентгенодиагностика костного анкилоза трудностей не представляет. Особенно эффективна в этих случаях орто-пантомография, которая выявляет не только состояние элементов сочленения, но и периартикулярные костные разрастания, нарушения роста нижней челюсти с развитием симметричной или асимметричной нижней микрогна-тии. На этих же снимках документируются компенсаторные изменения вышележащих отделов лицевого черепа, которые особенно резки при односторонних анкилозах.
Успех оперативного лечения односторонних анкилозов
ЗАБОЛЕВАНИЯ ВИСОЧНО-НИЖНЕЧЕЛЮСТНОГО СУСТАВА
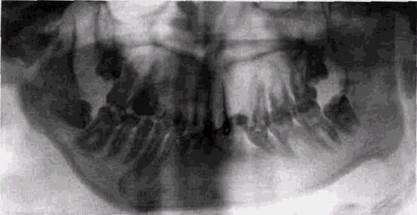
Рис. 12.9. Аякилоз обоих височно-нижвечелюстных суставов
часто зависит от функциональныхспособностей здоровогосустава, поэтому приисследовании больных обязательными являются не только ортопантомограммы,но итомо-илизонограммы в боковой проекции, произведенные в различные фазы открывания рта. Их иногда приходится дополнять томограммами впрямой проекции, на которых более четко выделяетсяобъем костных разрастании и состояние элементов здорового сочленения в мезиодисталь-ном направлении.Это особенно важно при посттравматическиханкилозах.
Значительно труднее диагностируются фиброзные анкилозы. Для них характерен остеопороз суставных отделов, нечеткость контуров суставных элементов, сужение рентгеновской суставной щели и отсутствие движений головки мыщелкового отростка при открывании рта. Однако не всегда эти признаки позволяют отличить анкилоз от грубой дисфункции сочленения. Следует подчеркнуть, что даже при двусторонних поражениях сохраняется способность к очень небольшому открыванию рта (1-3 мм) за счет эластичности тканей.
Аномалии развития элементов височно-нижнечелюстного сустава обычно являются следствием порока формирования первой жаберной дуги и могут выражаться в полном или частичном отсутствии мыщелкового отросткаили
| ГЛАВА12 |

Рис. 12.10. Расщепление правого мыщелкового отростка и головки нижней челюсти — аномалия развития височно-нижнечелюстного сустава
даже ветви нижней челюсти. На месте суставной впадины в этих случаях образуется плоская площадка. Крайне редко мыщелковый отросток расщепляется на две части вследствие формирования в эмбриональном периоде добавочной соединительнотканной перемычки (рис. 12.10). Изменения мыщелкового отростка могут сочетаться с избыточным обызвествлением тимпанической площадки и отсутствием наружного слухового прохода. Как правило, все пороки формирования сочетают в себе структурные изменения с нарушением роста пораженной половины нижней челюсти и компенсаторными изменениями скелета вышележащих отделов черепа. На рентгенограммах в этих случаях выявляется резкая деформация мыщелкового отростка. Головка обычно располагается на значительном расстоянии от височной кости, но при открывании рта описывает принципиально такую же траекторию, как и нормальная головка, но в меньшем объеме.
Вывих височно-нижнечелюстного сустава сопровождается полным выходом головки мыщелкового отростка из впадины при всех положениях нижней челюсти. При этом нижнечелюстная кость смещается вперед и вниз или в сторону, движения ее нарушаются, возникают боли. Вывих может быть следствием любой причины, приводящей к длительному открыванию рта, может возникать при ле-
ЗАБОЛЕВАНИЯ ВИСОЧНО НИЖНЕЧЕЛЮСТНОГО СУСТАВА 401
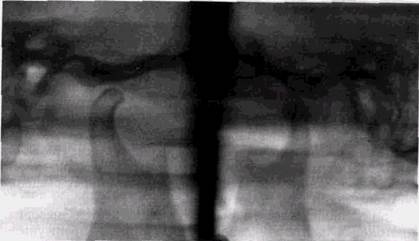
Рис. 12.11. Вывих обеих головок нижней челюсти
чении зубов, травме нижней челюсти, нарушениях нервно-мышечной регуляции жевательной мускулатуры, когда мышцы, поднимающие челюсть, начинают сокращаться раньше, чем расслабляется наружная крыловидная мышца. Встречаются привычные рецидивирующие вывихи, которые умеют вправлять сами больные (рис. 12.11). Чаще наблюдаются привычные подвывихи, которые являются проявлением либо ослабления фиксирующих элементов сочленения связок и мышц, либо следствием предшествующей травмы или патологической окклюзии. При подвывихе головка не фиксирована вне суставной впадины, но объем ее передних смещений существенно превышает нормальный. У лиц со вторичной адентией частота привычных подвывихов резко возрастает и, по данным некоторых авторов, достигает 50 %. Привычные подвывихи чаще встречаются у женщин, что, возможно, объясняется наличием анатомически менее глубокой впадины и слабостью капсулы сустава и его связок [Bates К. с соавт., 1984]. По рентгенограммам судить о наличии вывиха или подвывиха можно, только когда вся суставная площадка головки, расположенная в ее передневерхнем отделе, оказывается целиком впереди суставного бугорка.
ГЛАВА 13
Дата добавления: 2014-12-14; просмотров: 1774;
