Избыток материала удаляют. Шлифовка и полировка пломбы
Шлифовка и полировка пломбы. После полного отверждения пломбировочного материала производят шлифовку и полировку пломбы. Для этого борами или карборундовыми камнями сглаживают все неровности и шероховатости на поверхности пломбы. Полируют при помощи финиров, полиров, резиновых кругов, полировочных дисков и полировочной пастой с щеткой.
Рис.17.Разновидности форм кариозных полостей.

Рис.18
Сформированные кариозные полости I класса
а – не объединенные
б – объединенные между собой
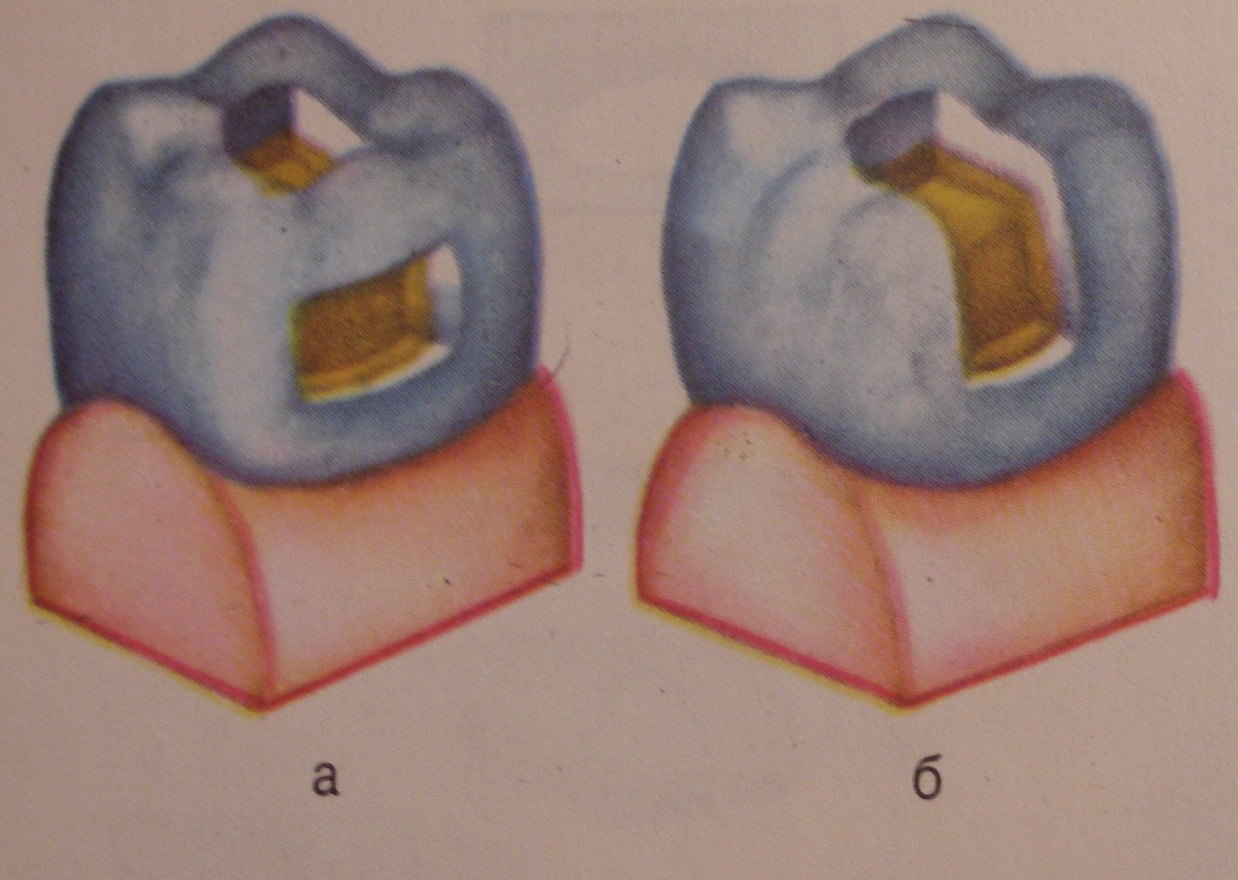
Рис.19
ОБРАБОТКА КАРИОЗНОЙ ПОЛОСТИ I КЛАССА В ОБЛАСТИ СЛЕПОЙ ЯМКИ БОКОВОГО РЕЗЦА
а – положение бора
б – кариозная полость до обработки
в – полость после препарирования (продольный разрез зуба)

Рис.20.
ПОДГОТОВКА К ПЛОМБИРОВАНИЮ
а – элементы сформированной полости 1-дно
2-стенка
б – наложена изолирующая прокладка
в – наложена изолирующая и лечебная прокладка

ОСОБЕННОСТИ ПРЕПАРИРОВАНИЯ И ФОРМИРОВАНИЯ ПОЛОСТЕЙ II КЛАССА.
При наличии соседнего зуба и сохранении интактной жевательной поверхности диагностика и инструментальный доступ к кариозной полости II класса представляет определенные трудности. Для уточнения диагноза и глубины поражения твердых тканей зуба иногда прибегают к рентгенографии и др.
1. Обезболивание
2. Сепарация зубов. Начальный этап, который предусматривает устранение острых нависающих краев сепарационным диском. Сепарация не только облегчает доступ к полости, подлежащей препарированию, но и при пломбировании ее способствует лучшей припасовке к стенкам пломбировочного материала, а так же лучшему восстановлению пломбой контактной поверхности.
3. Выведение полости на жевательную поверхность. В случае локализации полости близко к жевательной поверхности и наличии соседнего зуба производят выведение полости на жевательную поверхность. При этом создается удобный подход к кариозной полости и улучшаются условия фиксации пломбы. Твердые ткани жевательной поверхности иссекают при помощи боров. Некрэктомия и формирование основной полости.

Рис.21.
ЛОКАЛИЗАЦИЯ КАРИОЗНЫХ ПОЛОСТЕЙ II КЛАССА
а – ниже контактного пункта
б – в области контактного пункта
в – выше контактного пункта
г – в сочетании с полостями I и Y классов
Создание промежутка между тесно стоящими соседними зубами путем сошлифовки тканей зуба сепарационным диском.
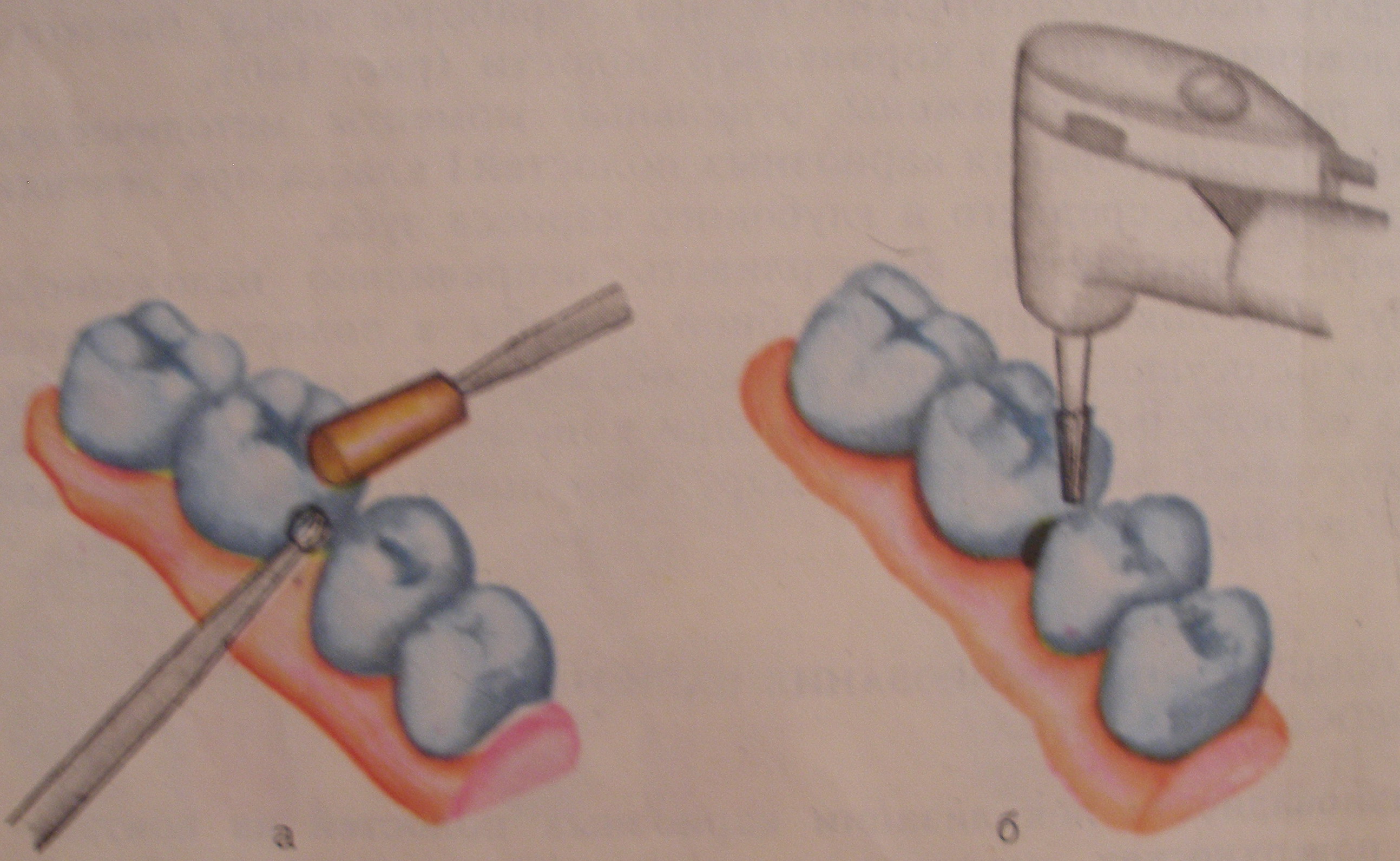
| Рис.22 Выведение кариозной полости на жевательную поверхность. |
4. Формирование дополнительной опорной площадки. Объем и характер данного этапа определяется глубиной кариозной полости, обширностью поражения контактной поверхности. Особую трудность представляет формировнаие придесневой стенки. Сформированная полость II класса должна быть прямоугольной с горизонтально расположенной ступенькой в придесневой области контактной поверхности. На жевательной поверхности можно сформировать дополнительную площадку на наиболее сохранившемся и прочном участке.
5. Финирование краев эмали.
6. Промывание полости.
7. Медикаментозная обработка полости.
8. Наложение лечебной прокладки.
9. Наложение изолирующей прокладки.
10. Наложение постоянной пломбы.
11. Шлифовка и полировка пломбы.
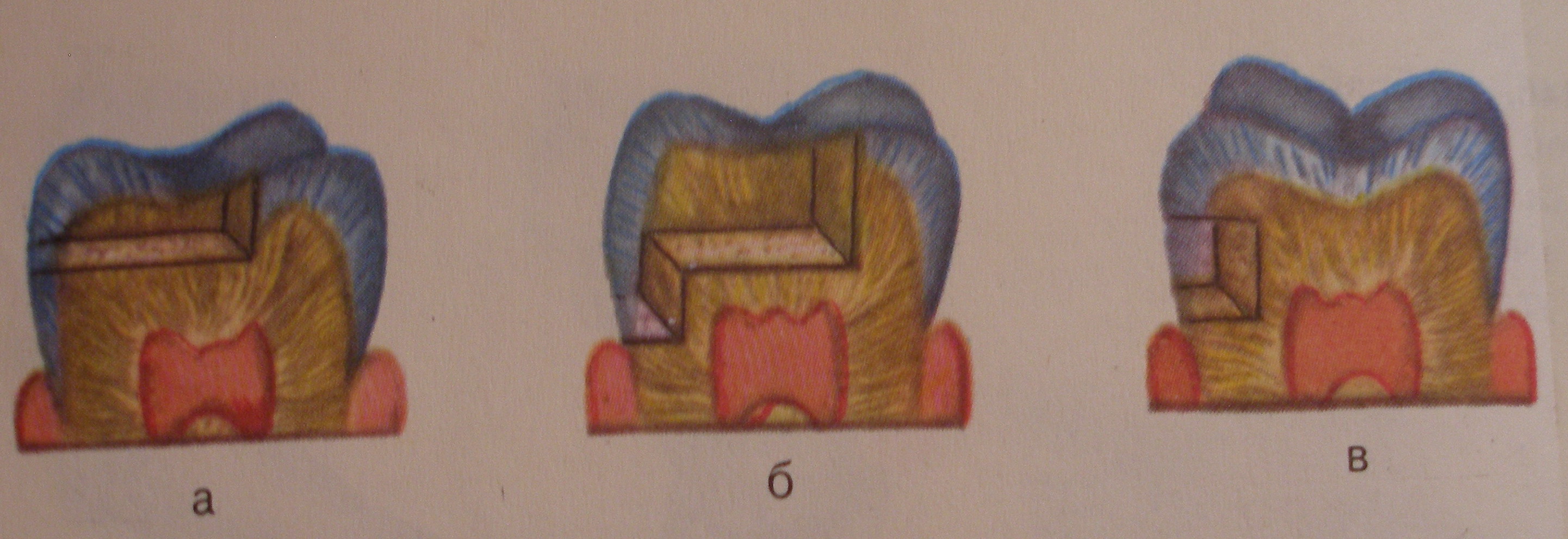
Рис.23.
ВИДЫ СФОРМИРОВАННОЙ КАРИОЗНОЙ ПОЛОСТИ II КЛАССА
а – прямоугольной формы
б - полость с двумя ступеньками
в - вид полости с сохраненной жевательной поверхностью
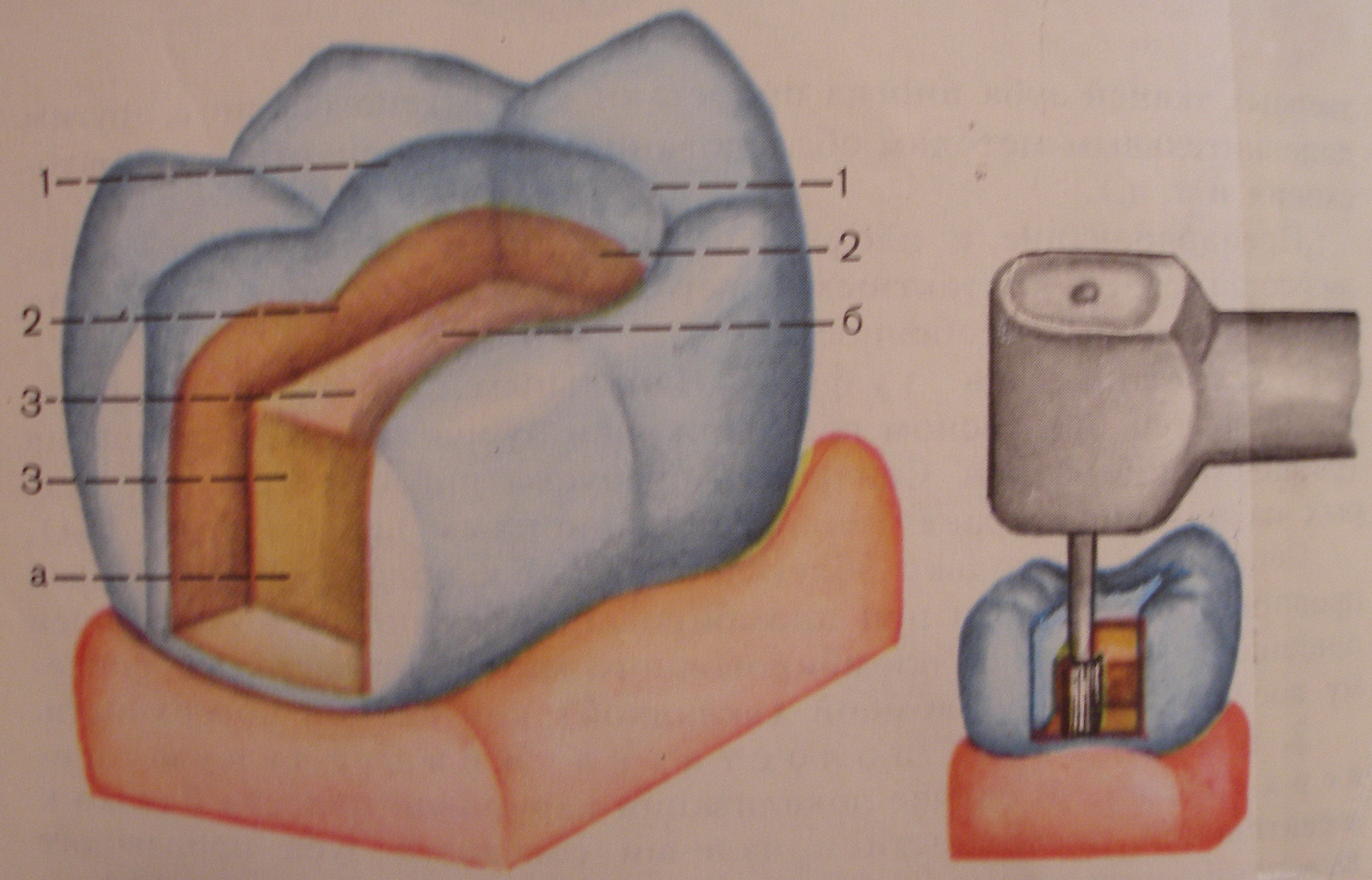
Рис.24.
ЭЛЕМЕНТЫ СФОРМИРОВАННОЙ КАРИОЗНОЙ ПОЛОСТИ
а – основная полость
б – дополнительная площадка
1 –края полости
2 – стенки полости
3 – дно полости
ФОРМИРОВАНИЕ ПРИДЕСНЕВОЙ СТЕНКИ ПРИ ПОМОЩИ ФИССУРНОГО БОРА.
ОСОБЕННОСТИ ФОРМИРОВАНИЯ КАРИОЗНЫХ ПОЛОСТЕЙ III КЛАССА.
Форма и размеры кариозной полости во многом определяются доступностью к кариозной полости и степенью поражения ее стенок. Неглубокая кариозная при наличии широкого межзубного промежутка или отсутствии соседнего зуба может быть сформирована в пределах контактной поверхности зуба. При этом сформированная полость чаще имеет вид треугольника, основание которого обращено к шейке зуба, а стороны параллельны вертикальным граням коронки. Вершина треугольника обращена к шейке зуба.
Для лучшей фиксации пломбы придесневую стенку формируют под прямым или острым углом по отношению к дну (пульповой стенке). Препарирование полости производят фиссурными борами и обратноконусными.

РИС. 25.Кариозная полость III класса.
а – до препарирования
б, в – после препарирования
г – на поперечном распиле
В отдельных случаях при неглубокой кариозной полости для лучшей фиксации пломбы на язычной поверхности коронки следует формировать дополнительную площадку. Дно кариозной полости может быть валикообразным для сохранения достаточного слоя дентина, прикрывающего пульпу. С целью лучшей фиксации пломбы в ряде случаев создают опорные пункты в подлежащем дентине, в одной из наиболее хорошо сохранившихся стенок полости.
Кариозные полости III класса могут одновременно локализоваться на обеих контактных поверхностях или на контактных поверхностях и в пришеечной области. В подобных случаях методом выбора может служить комбинированная форма полости.
Из соображений эстетики губную поверхность коронки зуба максимально сохраняют даже при отсутствии подлежащего дентина. При этом особо тщательно удаляют пигментированный дентин, чтобы исключить возможность просвечивания его через эмаль.
При одновременном разрушении язычной и губной стенок следует стремиться сохранять угол коронки, который находиться вблизи очага поражения.
Если в кариозный процесс вовлечена вестибулярная поверхность коронки, но хорошо сохранилась язычная, препарирование осуществляют со стороны преддверия рта. Препятствием для формирования придесневой стенки полости III и IY класса может быть гипертрофия десневого сосочка, вросшего в эту полость. В этом случае воспаленный сосочек коагулируют или иссекают. Дальнейшее формирование полости осуществляют после заживления раны.
Этапы обезболивания, раскрытия, расширения и некрэктомии выполняют обязательно, также как и этапы медикаментозной обработки полости, ее высушивания и пломбирования.
Рис.26.
Кариозная полость III класса (поражение губной и язычной поверхности)
а – до препарирования
б – вид сформированной полости
в – та же полость на поперечном распиле
г – вид полости с вестибулярной поверхности.

ОСОБЕННОСТИ ФОРМИРОВАНИЯ ПОЛОСТЕЙ IY КЛАССА
Основной задачей при формировании полостей Y класса является восстановление разрушенного угла коронки зуба. Препарирование кариозной полости слагается из двух этапов: обработка основной полости и формирование дополнительной площадки, которая способствует фиксации пломбы и препятствует ее смещению в боковых направлениях.
Иногда для уточнения соотношений дна кариозной полости IY класса с коронковой полостью необходима рентгенограмма.
Основную кариозную полость обрабатывают так же, как и полость III класса. Предпочтительнее препарирование полости с язычной стороны, максимально сохраняя твердые ткани губной поверхности. Во время работы бором следует учитывать близость рога пульпы и наличие относительно тонких слоев эмали и дентина в пришеечной области.
Место для дополнительной площадки и ее форму определяют с учетом обширности поражения твердых тканей и состояния режущего края зуба. При небольшой кариозной полости и широком стертом режущем крае дополнительная площадка может быть создана в виде продольной канавки вдоль режущего края. При более обширной кариозной полости необходимо экономно иссекать ткани основной полости, а дополнительную площадку формировать рядом с язычным валиком. Дополнительную опорную полость формируют в виде овала, треугольника, ласточкиного хвоста под некоторым углом к основной полости.
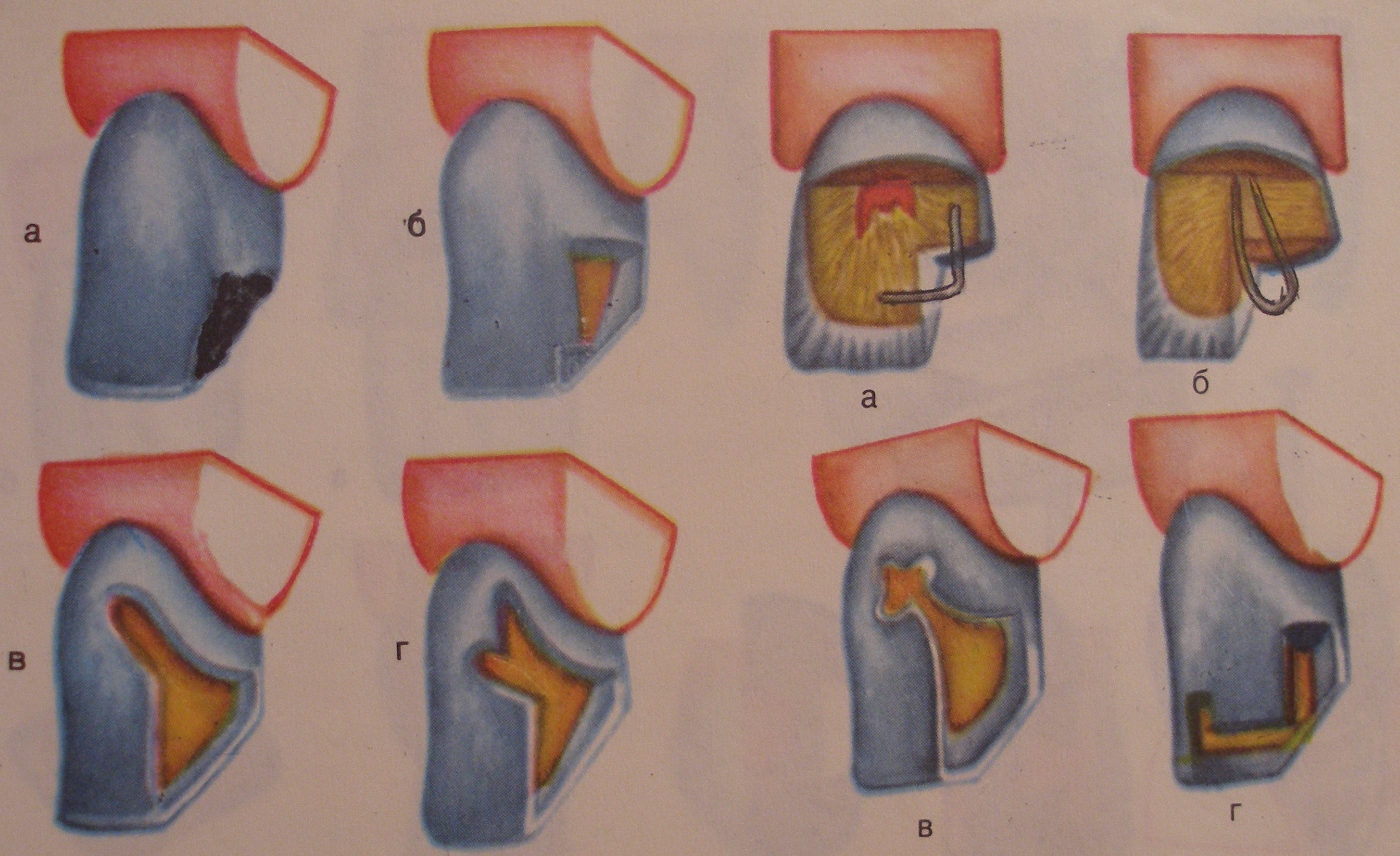
РИС.27.
Варианты препарирования кариозных полостей IY класса
а –до препарирования
б, в, г – разновидности дополнительных полостей
Как в основной, так и в дополнительной полости в найболее сохранившихся участках твердых тканей при помощи колесовидного бора делают неглубокие бороздки, углубления, способствующие укреплению будущей пломбы. При формировании дна полости учитывают как локализацию, так и кривизну коронковой полости зуба.
Этапы обезболивания, раскрытия, расширения и некрэктомии выполняют обязательно, также как и этапы медикаментозной обработки полости, ее высушивания и пломбирования.
ОСОБЕННОСТИ ФОРМИРОВАНИЯ ПОЛОСТЕЙ Y
Кариозные полости Y класса обычно возникают на вестибулярной поверхности в области пришеечной трети коронки, иногда нижняя граница полости заходит под десневой край, а верхняя ограничивается экватором коронки.
Учитывая выраженную болевую чувствительность этой области, препарирование обязательно осуществляют под анестезией.
На всех зубах полость формируют в виде вытянутого овала или почковидный. При этом особое внимание обращают на обработку придесневой стенки, которая часто бывает прикрыта воспаленной десной. Если стенка кариозной полости, обращенная к жевательной поверхности, имеет подрытые края эмали, то они должны быть устранены. Боковые стенки полости формируют под прямым или небольшим острым углом к плоскости дна, с некоторым сужением входного отверстия.
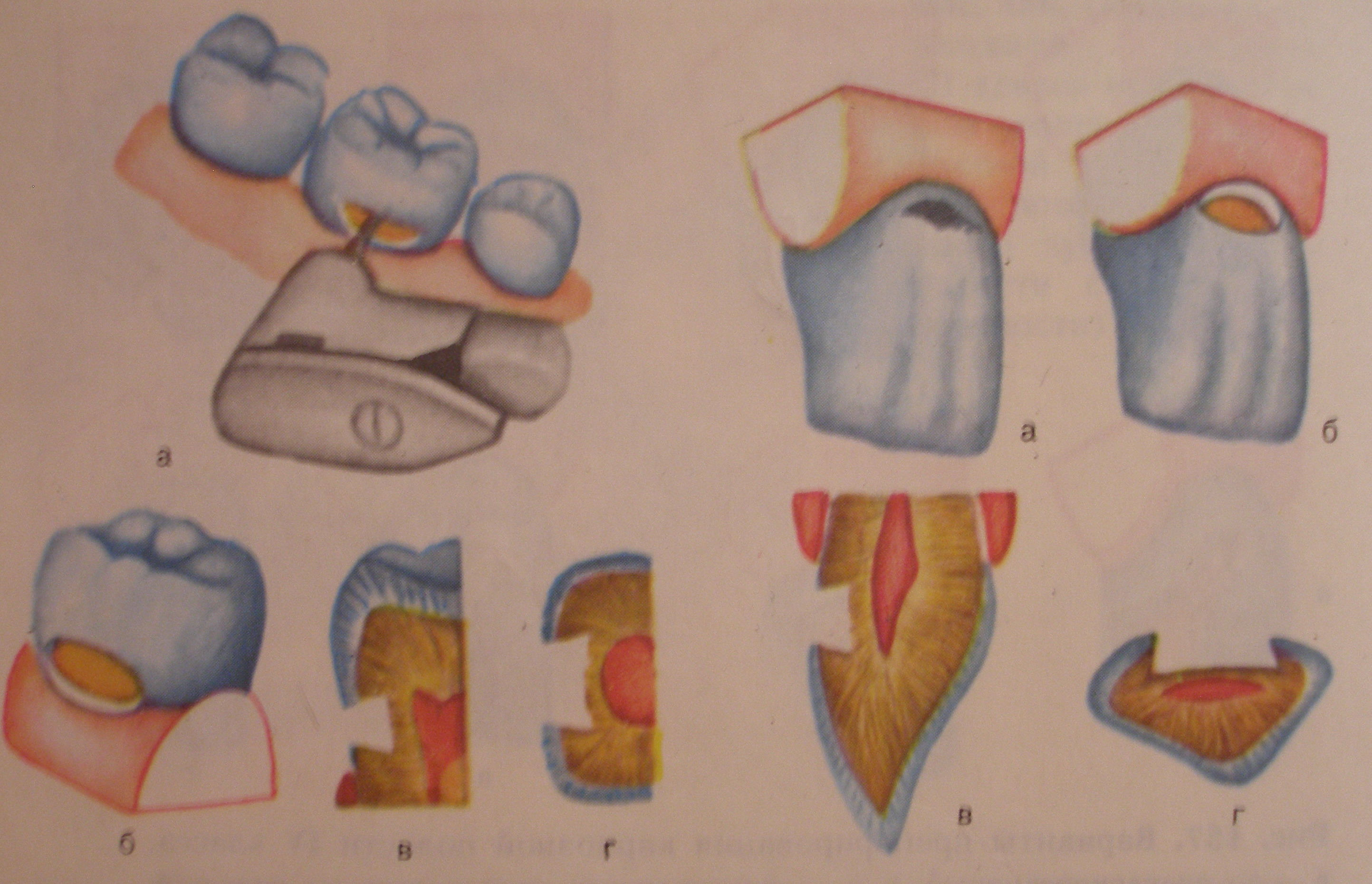
РИС.28.
Полость Y класса на моляре
а – положение бора при препарировании
б – вид сформированной полости с вестибулярной поверхности
в – вид сбоку
г – вид сверху
Для лучшей фиксации постоянной пломбы в стенках полости колесовидным или обратноконусным бором малого размера формируют ретенционные канавки. Дно полости чаще делают выпуклым, учитывая топографию коронковой полости зуба.
Кариозные полости Y класса на передних зубах обрабатывают при помощи прямого наконечника, а на молярах – угловым. В работе используют фиссурные, колесовидные и обратноконусные боры.
Этапы обезболивания, раскрытия, расширения и некрэктомии выполняют обязательно, также как и этапы медикаментозной обработки полости, ее высушивания и пломбирования.
Особенности пломбирования кариозных полостей различных классов
При пломбировании кариозных полостей композиционными материалами необходимо соблюдать ряд этапов, которые включают следующие:
1. Подготовка пациента и выбор цвета пломбировочного материала.
2. Обезболивание.
3. Препарирование кариозной полости.
4. Наложение коффердама (возможно и до препарирования).
5. Наложение изолирующей прокладки (при необходимости).
6. Обработка адгезивной системой.
7. Заполнение полости композиционным материалом (в случае применения светоотверждаемых материалов — послойное).
8. Окончательная обработка и полировка реставрации. Основные этапы совпадают при пломбировании кариозных полостей разных классов, но все же имеют некоторые особенности.
ПОЛОСТИ I КЛАССА. При препарировании кариозных полостей, особенно при обработке эмалевого края, необходимо помнить о довольно сильной жевательной нагрузке, которую испытывают зубы в боковых участках челюстей. Создание скоса эмали зависит от вида применяемого композиционного материала и может не проводиться при использовании материалов с адгезивными системами, образующими прочную связь с твердыми тканями зубов. Применение изолирующей прокладки тоже зависит от вида материала и наличия или отсутствия в применяемом композите адгезивной системы 4-го — 5-го поколений.
Внесение композиционного материала химической полимеризации желательно одной-двумя порциями с небольшим избытком на поверхности пломбы. Заполнение полости фотокомпозитом производится послойно, косыми слоями, максимально прилегающими к стенкам полости. Фиксацию формы материала проводят с помощью лампы через твердые ткани боковой стенки, направляя лучи максимально от шейки зуба к жевательной поверхности (чтобы обеспечить приклеивание материала ко дну кариозной полости). Окончательную полимеризацию наложенного слоя материала проводят со стороны жевательной поверхности. Следующий косой слой накладывается у противоположной боковой стенки кариозной полости и засвечивание материала проводится аналогично.
Часть кариозной полости, соответствующая утраченному дентину, заполняется композитом опаковых оттенков, из которого формируются и основания утраченных бугров жевательной поверхности. Для достижения большего косметического эффекта под фиссурами жевательной поверхности используют эмалевые оттенки материала желто-коричневой гаммы. Жевательную поверхность формируют эмалевыми оттенками избранных ранее цветов. Такое сочетание оттенков материала позволяет имитировать естественную желтизну фиссур жевательной поверхности
ПОЛОСТИ II КЛАССА. При пломбировании полостей II класса самым сложным является создание контактных пунктов и хорошей маргинальной адаптации материала к придесневой стенке кариозной полости. Обязательным является расклинивание зубов специальными распаторами или клиньями (деревянными или прозрачными в зависимости от вида применяемого композиционного материала). Клинья также фиксируют металлическую или прозрачную матрицу.
Композит химической полимеризации вносится с избытком в подготовленную полость одной-двумя порциями. Светоотверждаемый материал вносится послойно, косыми слоями, максимально прилегающими к боковой стенке. Фиксация формы материала проводится через боковую стенку с максимальным отведением световода к шейке (направление луча света от шейки к жевательной поверхности для обеспечения присоединения материала к придесневой стенке). Окончательная полимеризация данного слоя проводится со стороны кариозной полости. Для усиления действия света полимеризационной лампы можно использовать зубное зеркало, которым отражают свет на дистальную поверхность реставрации.
Учитывая сложность присоединения светоотверждаемого композита к придесневой стенке рекомендуется часть реставрации, прилегающей к десне, выполнить из компомера, стеклоиономерного цемента или композита химического отверждения. Следующий косой слой накладывается у противоположной боковой стенки и отсвечивается аналогично. Принцип заполнения кариозной полости материалом различных цветовых оттенков и степени прозрачности, формирования жевательной поверхности аналогичны полостям I класса.
Обработка контактной поверхности производится без удаления клиньев. Для проверки надежности созданного контактного пункта в него вводится матрица, а клинья вынимаются. Матрица должна фиксироваться в межзубном промежутке и выниматься с некоторым усилием. Качество обработки и полировки созданной контактной поверхности проверяется с помощью зубных нитей (дентальных флоссов): нить должна свободно, без задержек скользить по поверхности.
ПОЛОСТИ III И IV КЛАССОВ. Пломбирование кариозных полостей 3 и 4 классов связано с трудностями эстетического восстановления фронтальных зубов и создания контактных пунктов (обязательное расклинивание зубов и применение матрицы). Восстановить естественный оттенок и прозрачность зуба можно, если обязательно использовать опаковые цвета (пломбы, выполненные из композита только эмалевых оттенков, выглядят более тёмными при естественном освящении вследствие просвечивания тёмного фона полости рта). Общепринятым является восстановление утраченного дентина из опаковых оттенков композита.
Засвечивание этих порций проводится в первую очередь через эмаль для лучшего присоединения материала ко дну кариозной полости. Особо внимательно и тщательно обрабатываются порции композита, прилегающие к придесневой стенке. Отсвечивание этих порций для фиксации формы проводят со стороны шейки зуба через эмаль, используя прозрачные клинья. Если край кариозной полости близко прилежит к десне, нужно очень осторожно работать инструментами во избежание травмирования её тканей и возникновения нежелательной кровоточивости.
При восстановлении утраченной эмали нужно помнить о различии цветовых оттенков тела, шейки и режущего края зуба. Обязательно учитывается степень прозрачности зубов, поскольку при высокой прозрачности режущий край восстанавливают из прозрачного оттенка композита. При сохранении вестибулярной стенки полости основной её объём заполняется опаковыми оттенками, контактная и язычная поверхности выполняются из эмалевых оттенков. Обработка и проверка созданной контактной поверхности проводиться также, как и в полостях 2 класса.
Иногда рекомендуется для улучшения косметического эффекта реставрации скашивать эмалевый край кариозной полости на вестибулярной поверхности зуба.
При заполнении её композитом в этом месте образуется постепенный его переход на твёрдые ткани, что улучшает косметический эффект и маскирует линию перехода «композит-эмаль». Можно сверху линию перехода перекрыть прозрачными резцовыми оттенками композита.
ПОЛОСТИ 5 КЛАССА. Выбор пломбировочного материала для заполнения полостей 5 класса довольно обширен, поскольку здесь успешно применяются стеклоиономерные цементы, компомеры и композиты. Применение стеклоиономеров и компомеров получило широкое распространение вследствие простоты использования: не требуют протравливания, обладают хорошей адгезией к дентину, позволяют быстро восстановить дефект, дают хороший косметический эффект. Появление компомеров с улучшеными свойствами, например “Dyrakt AP (“Dentsply”) ещё более укрепляет позиции этого вида материалов.
При использовании композитов очень важна изоляция кариозной полости от ротовой жидкости, особенно зубов нижней челюсти. Утраченная часть дентина восстанавливается из опаковых оттенков, засвечивание на фиксацию формы целесообразно проводить через ткани зуба. Очень тщательно припасовывают порции композита к придесневой стенке, используя засвечивание через зуб и со стороны шейки для обеспечения качественного присоединения материала. При внесении и пластической обработке порций композита нужно очень осторожно обращаться с прилегающей десной во избежание её травмирования и кровоточивости. Аналогичную осторожность необходимо соблюдать при окончательной обработке и полировании пломбы.
Кариес. Определение. Классификация. Заболеваемость кариесом. Кариесогенная ситуация в полости рта.
Кариес - это локальный патологический процесс, проявляющийся после прорезывания зубов, при котором происходят деминерализация и размягчение твёрдых тканей зуба с последующим образованием полости.
Классификация кариеса.
1. По глубине поражения:
- начальный;
- поверхностный;
- средний;
- глубокий.
2. По клинико-топографическому признаку:
- фиссурный;
- пришеечный;
- смежный (контактный);
- кариес слепых ямок.
3. По анатомо-гистологическому признаку:
- кариес эмали;
- кариес дентина;
- кариес цемента (у больных пародонтозом).
4. По течению:
- цветущий кариес;
- острый кариес (цвет полости не изменён);
- хронический (цвет полости изменён);
- рецидивный кариес (прогрессирование кариозного процесса рядом с пломбой).
Ретроградный кариес - разрушение ТТЗ происходит со стороны погибшей пульпы.
Этиология.
Кариес - это полиэтиологическое заболевание.
Общие причины:
1. Неполноценная питьевая вода (снижение уровня содержания F в воде). Механизм местного противокариозного действия фторидов:
- фтор замещает гидроксильную группу гидроксиапатита - образование более устойчивого к воздействию кислот фторапатита («стабильный фторид»);
- стимуляция реминерализации (катализирование включения минеральных компонентов в эмаль и ускорение кристаллизации гидроксиапатита);
- образование на поверхности эмали малорастворимого фторида кальция - медленно диссоциирует - поставляет в большом количестве ионы фтора для реакции замещения гидроксила в апатитах эмали;
- снижение выработки кислоты микроорганизмами: блокирование ферментов гликолиза - прерывание процесса образования молочной кислоты;
- снижение адгезии бактерий на поверхности зуба за счёт замедления образования липотеихоновой кислоты;
- блокирование реакций синтеза микроорганизмами внеклеточных полисахаридов декстрана и левана, фиксирующих зубную бляшку к поверхности зуба;
- изменение электрического потенциала поверхности эмали и препятствие за счёт этого осаждения на неё микробных частиц;
- повышение функциональной активности слюнных желёз за счёт сосудорасширяющего действия фтора.
2. Неполноценное питание (грубые дефициты питания в течение длительного времени - недостаток микроэлементов за счёт которых созревает эмаль).
3. Заболевания эндокринной системы (сахарный диабет, генетическая предрасположенность), заболевания нервной системы (олигофрения), заболевания внутренних органов в период формирования и созревания ТТЗ.
4. Вредные производства (кислотные, сахарные, мукомольные).
5. Нарушение резистентности тканей зуба - определяется полноценностью структуры:
- оптимальность структуры;
- генетический код.
Местные факторы:
1. Наличие ацидогенной микрофлоры в полости рта.
2. Нарушение свойств и состава ротовой жидкости.
3. Наличие углеводистых пищевых остатков в полости рта - возникновение зубной бляшки.
Доказано, что углеводная диета является ведущим фактором в возникновении кариеса зубов, причём кариесогенный эффект углеводов проявляется при непосредственном контакте их с поверхностью эмали зуба. На основании многочисленных клинических и экспериментальных данных был сделан вывод, что для возникновения кариеса, кроме углеводов, необходимы и микроорганизмы. Длительное время обсуждался вопрос о механизме участия микроорганизмов в начальном повреждении эмали. Это было связано с тем, что в начальной стадии повреждения эмали микроорганизмы не обнаруживаются в очаге поражения. В настоящее время установлена роль зубной бляшки в локальном изменении рН, величина которого изменяется в зависимости от содержания в пище легко ферментируемых углеводов (моно- и дисахариды).
Всё сказанное выше подтверждает, что для возникновения кариозного процесса необходимы углеводы, микроорганизмы и их контакт с эмалью зуба.
Длительное время дискутировался вопрос о роли перенесённых и сопутствующих заболеваний в возникновении кариеса. Высказывались мнения о причинно-следственной связи кариеса с туберкулёзом, ревматизмом и другими заболеваниями. Такой подход подтверждения не получил, однако полностью исключить влияние общих заболеваний на возникновение кариеса нельзя. Важно правильно понять связи и определить механизм процесса. Возможны два варианта влияния общего состояния организма:
1. Реализация через пульпу.
2. Реализация через полость рта и слюноотделение.
Влияние общих заболеваний через пульпу на уже сформированные (зрелые) ткани зуба убедительно не доказано. Эмаль зуба - высокоминерализованная ткань, не содержащая нервных волокон и кровеносных сосудов, - поддерживает своё постоянство за счёт ионного обмена с окружающей средой - ротовой жидкостью. Изменение структуры эмали за счёт зубной жидкости документально не подтверждено. А вот изменение количества и качества ротовой жидкости активно влияет на состояние эмали зуба. Влияние общих заболеваний сказывается на состоянии тканей зуба в основном в период развития этих тканей. Предполагается, что под воздействием общих заболеваний изменяются условия формирования и созревания ТТЗ (в первую очередь эмали), что делает их менее устойчивыми к воздействию кариесогенных факторов. Поэтому нельзя переоценивать кариесогенное влияние перенесённых и сопутствующих заболеваний, особенно у взрослых, так как не только формирование, но и созревание ТТЗ уже давно завершилось.
Патогенез.
В возникновении кариеса важнейшая роль принадлежит зубному налету.
ЗБ - это приобретённое, генетически не детерминированние образование на поверхности зубов, представляющее собой автономную самовоспроизводящуюся структуру, состоящую из микрофлоры (основной вид - Streptococcus mutans), полисахаридов, детрита полости рта, продуктов и субстратов обмена веществ.
Микробный зубной налёт является сильным фактором дестабилизации кислотно-основного состояния (КОС) в ротовой жидкости. В зависимости от субстрата, который метаболизирует та или иная микрофлора, вида микроорганизмов и их соотношения в разных зонах полости рта, суммарное изменение КОС в основной жидкости может происходить в сторону как ацидоза, так и алкалоза.
Ацидоз развивается в зубном налёте чрезвычайно быстро вследствие преобладания ацидогенной микрофлоры, главным образом стрептококков, ферментирующих простые углеводы.
Углеводистая пища + ацидогенная микрофлора = большое количество органических кислот - быстрое увеличение ионов водорода в зубном налёте - изменение Рн ротовой жидкости - при достижении критической отметки 6,0, ротовая жидкость из перенасыщенной кальцием и фтором превращается в недонасыщенную - утрачивание реминерализующих свойств и приобретение деминерализующих свойств - деминерализация эмали - возникновение кариеса.
Профилактика кариеса.
1. Уменьшение потребления углеводов.
2. Снижение частоты потребления углеводов.
3. Замена метаболизируемых в полости рта углеводов неметаболизируемыми.
4. Уменьшение времени пребывания углеводов в полости рта.
5. Приём пищи с очищающими свойствами (овощи, фрукты, мясо куском, жевательная резинка).
6. Качественная гигиена полости рта.
7. Регулярная санация полости рта.
8. Приём поливитаминов с микроэлементами.
9. Санпросветработа.
Дата добавления: 2014-12-14; просмотров: 3546;
