Оперативное лечение заключается в иссечении образований в пределах непораженных тканей с ушиваниемраны.
Ринофима. Этоопухолеподобное поражениесальной железы. Локализуется накоже хрящевого отделаноса, бывает в основном у мужчин среднего и пожилоговозраста. Клиническаякартина характеризуется появлением на коже носа безболезненного бугристогоразрастания багрово-синюшного цвета, плотноэластичнойконсистенции. Ринофима увеличивается медленно,в течение нескольких и даже десятков лет, приводитк выраженной деформации носаи обезображиванию лица (рис. 159).
Патоморфологическаякартина характеризуется гиперплазией сальных желез с выраженнойваскуляризацией и хроническим воспалением.
Лечениехирургическое, заключается в иссечении патологических разрастании с одномоментной кожной пластикой.При небольших размерах ринофимывозможно удалениеразрастании с
помощью фрезы с наложением на раневую поверхность мазевой повязки, под которой происходит самостоятельная эпителизация раны.
Опухольволосяного матрикса (обызвествленная эпителиома Малерба). Это доброкачественная опухоль волосяного фолликула. Она чаще встречается у детей и лиц молодого возраста. Локализуется преимущественно на лице, в околоушной области. Рост опухоли медленный <в течение нескольких месяцев). Вначале обнаруживают небольшое уплотнение в виде узелка, расположенного внутрикожно Диаметр узелка постепенно увеличивается и достигает 2—3 см Пальпаторно определяется плотное обызвествленное образование, подвижное, с четкими границами, неправильной формы. Кожа под ним истончается, иногда прорывается с образованием свища, при зондировании которого определяется наличие костеподобного вещества.
Микроскопически опухоль содержит два вида клеток: базофиль-ные, сходные с элементами базально-клеточной карциномы, и эози-нофильные клетки-тени. Встречаются зоны обызвествления и осси-фикации стромы
Лечение заключается в иссечении опухоли
Невус. Это доброкачественное образование развивается из ме-ланоцитов эпидермиса или дермы, бывает врожденным и приобретенным, часто множественным.
Клинически невус проявляется в виде плоского, приподнятого, гладкого или бородавчатого безболезненного образования. Он локализуется чаще на коже лица и шеи, может самостоятельно исчезать, а также озлокачествляться
Гистологически различают следующие разновидности невусов:
пограничный, сложный, внутридермальный, эпителиоидный, внутриклеточный, из баллонообразных клеток, галоневус, гигантский пигментированный, инволюционный, голубой и клеточный голубой.
Пограничный невус встречается редко (до 3,9%) и может переходить в сложный. Сложный невус имеет бородавчатый вид и иногда содержит волосы. Чаще (до 85%) наблюдается внутридермальный невус.
Эпителиоидный, или веретеноклеточный невус (юношеская ме-ланома), — куполообразное новообразование на коже лица, встречается редко (1%), в основном у детей. Гистологическая картина такого невуса иногда напоминает меланому, хотя является разновидностью сложного невуса. Невус из баллонообразных клеток клинически проявляется в виде небольшого темно-коричневого узелка с ободком эритемы вокруг него.
Галоневусимеет такое название вследствие наличия депигмен-тированного кольца вокругузелка красно-коричневого цвета. Обычно это образование непревышает 0,5 см, возможна его спонтанная инволюция
Гигантский пигментированный невус — врожденное образование, часто поражает лицо, волосистую часть головы (рис. 160). Иногда наблюдаются невусы-сателлиты. Такие невусы представляют собой
 темно-пигментированные волосатые образования, иногда узловатые, наиболее часто озлокаче-ствляются в меланому.
темно-пигментированные волосатые образования, иногда узловатые, наиболее часто озлокаче-ствляются в меланому.
Инволюционный невус (фиброзная папула носа) является результатом фиброзного перерождения невуса и представляет возвышающееся слабопигментированное образование вблизи крыльев носа.
Голубой невус — это образование в виде ограниченного узла размером до 1,5 см, цвет его соответствует названию. Клеточный голубой невус несколько сходен с голубым, однако может достигать размеров до нескольких сантиметров. Ввиду более тесного расположения многочисленных меланоцитов, что определяется микроскопически, он имеет интенсивную окраску, вплоть до черного цвета.
Невусы в виде плоских пигментированных пятен необходимо дифференцировать от капиллярной гемангиомы. При надавливании на невус изменения ее окраски не происходит, гемангиома кратковременно бледнеет.
Основные признаки озлокачествления невуса: увеличение размера его и степени пигментации, появление воспалительной реакции с гиперемией вокруг «языка пламени», кровоточивость, изъязвление, а также возникновение дочерних образований-сателлитов вокруг пигментированного пятна. Малигнизации часто способствуют трав-мирование, инсоляция невуса.
Лечение невуса хирургическое, зависит от его размера, локализации и клинических проявлений. Большой невус лица, ведущий к эстетическим нарушениям, иссекают с одномоментной пластикой местными тканями или пересадкой свободного кожного ауто-трансплантата либо применяют поэтапное иссечение.
Невус, даже небольших размеров, подвергающийся постоянной травме (воротником, очками, расческой и др.), удаляют. При появлении признаков активизации роста невуса требуется дополнительная радиоизотопная диагностика, которая позволяет определить доброкачественность или злокачественность процесса. При сохранении доброкачественного характера невуса необходимо провести его иссечение, при этом границы операции должны быть расширены. В последние годы для лечения невусов стали широко использовать криодеструкцию.
Злокачественная меланома. Это высокозлокачественная опухоль, состоящая из аномальных меланоцитов, пигментированных в раз-
личной степени. Встречается редко, преимущественно у лиц молодого и среднего возраста. Меланома может возникать первично на коже или же развивается из предшествующих изменений в виде невуса, предракового меланоза, меланотического пятна Гетчинсона.
Клиническая картина меланомы разнообразна. Она проявляется в виде пигментированного плоского пятна, грибовидного или па-пилломатозного разрастания, располагается на узком или широком основании, имеет разные форму и размеры. Поверхность ее гладкая или шероховатая, нередко изъязвляется, консистенция от мягкой до плотноэластичной, отмечается различная степень пигментации, включая беспигментные образования. Меланома обычно не достигает большого размера, так как в ранние сроки метастазирует по лимфатическим и кровеносным путям в кожу, сердце, легкие, приводя к генерализации процесса. Она обладает цикличностью течения. При появлении метастаза процесс как бы затихает, затем через определенный промежуток времени наступает следующая волна ме-тастазирования. Травмирование меланомы способствует быстрому распространению процесса, что обусловлено особенностями гистологической структуры опухоли: меланоциты характеризуются слабым сцеплением между собой (сепарация или сегрегация меланоцитов) , и даже при незначительной травме происходит отрыв клеток (А. И. Пачес).
Меланому диагностируют на основании анамнеза и клинических данных. Однако установить окончательный диагноз не всегда возможно.
В диагностике широко используют радиоизотопное исследование с помощью радиоактивного "Р, а также реакцию лучевой меланурии. Для определения последней проводят исследование мочи после 2— 3-кратного облучения опухоли. Возможно также применение тер-мовизиографии.
Для морфологической верификации используют цитологическое изучение мазка или отпечатков с поверхности изъязвившейся опухоли. Не рекомендуется производить соскоб с язвенной поверхности, пункцию и биопсию опухоли, так как незначительная травма ведет к генерализации процесса.
Лечение. В настоящее время применяют комбинированное лечение, заключающееся в предоперационной лучевой терапии с последующим широким иссечением пораженных тканей, отступя не менее чем на 3 см от границ опухоли. Удаление регионарных метастазов осуществляют в виде операции Крайля или фасциаль-но-футлярного иссечения клетчатки шеи в едином блоке с первичным очагом. В последние годы используют метод криодеструк-ции, а также имеются попытки применения химио- и иммунотерапии.
Прогноз неблагоприятный. Результат лечения зависит от степени инвазивности меланомы. Если опухоль не распространяется за пределы эпидермиса кожи, эффект лучше, чем при инвазии опухолью дермы. Наихудший прогноз отмечается при распространении меланомы в подкожную жировую клетчатку.
Кератиновая киста. Среди этих образований выделяют клинически сходные между собой эпидермальную и волосяную кисты, различающиеся лишь микроструктурой содержимого. В первом случае киста содержит слой кератина, во втором — аморфную массу серо-белого цвета. Кератиновая киста часто локализуется на коже лица, шеи, волосистой части головы. Появляется в период полового созревания, преимущественно у юношей, реже у мужчин зрелого и пожилого возраста. Бывает одиночной и множественной, нередко возникновению предшествуют acne vulgaris. Образование кисты связано с закупоркой выводных отверстий фолликулов сальной железы. Она медленно увеличивается вследствие накопления содержимого.
Клиническая киста проявляется в виде ограниченного округло-овального образования. Располагается под эпидермисом кожи и тесно с ним спаяна в области выводного протока сальной железы. Кожа над ней иногда становится синюшного оттенка и растягивается при больших ее размерах. Пальпаторно киста эластической консистенции, безболезненна. Она часто нагнаивается, при этом появляются боль, припухлость и гиперемия окружающих тканей.
Микроскопически эпидермальная киста выстлана многослойным плоским эпителием и заполнена слоями кератина.
Лечение. Кисту удаляют с капсулой, при этом необходимо иссекать участок кожи, спаянный с кистой.
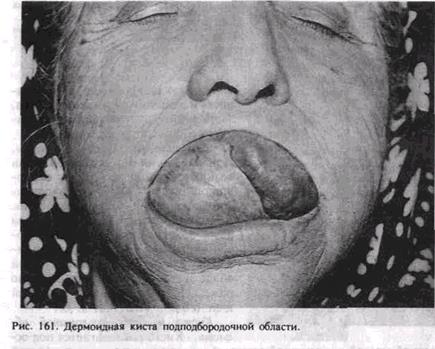
Дермоидная киста. Образуется в результатепорока развитияи формирования лица в местах сращения у эмбриона лобного, верхнечелюстныхи нижнечелюстных бугров. Обычно располагаетсяв подподбородочной области, на днеполости рта, укорня и крыльев носа, внутреннего и наружного краев глазницы,чаще встречаетсяу молодых лиц.
Дермоиднаякиста представляет собой полостное образование с толстой кожистойоболочкой, заполненноекашицеобразной массой грязно-белого цветас неприятным запахом.Содержимое кисты состоит из слущившегосяэпидермиса, продуктов выделениясальных,потовых желези волосяных фолликулов, иногда сналичием волос.
При осмотреотмечается опухолевидное образование округлой формы с четкимиграницами, безболезненное, не спаянное с покрывающей ее кожей или слизистой оболочкой. Располагаясь надне полости рта, оноопределяется строго по средней линии над ч ел юстно-подъязычной мышцей и просвечивает желтоватым цветом. Киста большогоразмера оттесняет кверху язык, становятся затрудненными речь и приемпищи (рис. 161).
Гистологическиоболочка кисты содержит элементыкожи, включая эпидермальнуювыстилку, волосяные фолликулы и сальные железы.
Лечениезаключается в иссечении кисты скапсулой. При расположении кисты надчелюстно-подъязычной мышцей проводят операцию внутриротовым подходом.Кисту подподбородочной области удаляют черезнаружный разрез.
Врожденные кисты и свищи лица и шеи. Срединих различаютбранхиальные (от греч.branhia — жабры) и тиреоглоссальные
кисты и свищи. Возникновение бранхиальной кисты и свища связано с аномалией развития 1-й и 2-й жаберных щелей и дуг. Тиреоглоссальная киста и свищ образуются вследствие неполной редукции у эмбриона щитовидно-язычного протока. Врожденные кисты и свищи встречаются сравнительно редко и составляют около 5% всех новообразований лица и челюстей. Аномалия жаберных щелей наблюдается чаще тиреоглоссальной (соответственно 61 и 39% случаев).
Врожденные кисты наблюдаются в основном у детей и лиц молодого возраста. Клиническое течение бранхиальных и тирео-глоссальных кист и свищей сходно, однако они имеют свои характерные особенности, обусловленные локализацией.
Киста увеличивается медленно, в течение нескольких лет. Определяется в виде безболезненного ограниченного образования округлой или овальной формы, эластической консистенции, не спаянного с кожей. Кисту обнаруживают случайно либо при возникновении воспаления. В случае присоединения специфической микрофлоры (микобактерии туберкулеза, актиномицеты) диагностика затрудняется.
Врожденные свищи могут быть полными, при этом имеется два выводных отверстия: наружное — на коже, внутреннее — на слизистой оболочке полости рта, и неполными — с одним устьем, наружным или внутренним. В диагностике свищей имеет значение контрастная фистулография с помощью йодолипола. Она позволяет
 Рис. 162. Ьранхиальные свищи и кисты лица и шеи.
Рис. 162. Ьранхиальные свищи и кисты лица и шеи.
Дата добавления: 2014-12-22; просмотров: 1633;
