Лейкоцитоз – стан, при якому вміст білих кров’яних тілець перевищує 10 000 в 1мкл крові, якщо ж їх менше 4000 в 1мкл крові, то цей стан називається лейкопенією.
Розрізняють фізіологічнийта реактивний лейкоцитози:
а) фізіологічний лейкоцитоз по своїй природі є перерозподільним, тобто обумовлений перерозподілом лейкоцитів між судинами різних органів та тканин. Він характеризується невеликим підвищенням числа лейкоцитів, відсутністю змін в лейкоформулі та короткотривалістю. Розрізняють такі види фізіологічних лейкоцитозів:
- травний – виникає після вживання їжі;
- міогенний – після важкої фізичної праці;
- емоційний;
- больовий.
б) реактивні лейкоцитози розвиваються при запальних та інфекційних захворюваннях.
9. Тромбоцити, їх фізіологічна роль.
Тромбоцити або кров’яні пластинки – безколірні двояковпуклі утворення, які за своїми розмірами в 2 – 8р. менші від еритроцитів. В крові здорових людей міститься 200 – 400 Х 109/л тромбоцитів (200 000 – 400 000 в 1мкл). Вони утворюються в кістковому мозку із мегакаріоцитів (із 1 мегакаріоцита формується 3000 – 4000 кров’яних пластинок). Їх число змінюється при емоціях, фізичному навантаженні, після їжі. В крові тромбоцити перебувають в неактивному стані. Їх активація наступає в результаті контакту з ушкодженою поверхнею судини і дії деяких факторів згортання. Активовані тромбоцити виділяють ряд речовин, які необхідні для гемостазу – тромбоцитарні фактори згортання (тромбоцитарний тромбопластин, антигепариновий фактор, фібриноген, тромбостенін, судиннозвужуючий фактор, фактор аґреґації).
Окрім участі в гемостазі, тромбоцити здійснюють транспорт креаторних речовин, що є важливим для збереження структури судинної стінки.
10. Судинно-тромбоцитарний гемостаз, його фізіологічне значення.
|
 |  |
Судинно-тромбоцитарний гемостаз (СТГз) – сукупність судинних та клітинних (тромбоцитарних) реакцій, які забезпечують закриття пошкоджень в стінці судин тромбоцитарним тромбом і зупинку кровотечі із судин мікроциркуляторного русла (прекапіляри, капіляри, посткапіляри), тобто судин з низькою лінійною швидкістю кровотоку та низьким тиском.
СТГз протікає в декілька фаз:
1. Рефлекторний спазм судин – у відповідь на подразнення їх стінок (подальше звуження судин пов’язане з дією гуморальних факторів – серотонін, тромбоксан, адреналін і т.д). Дана реакція спрямована на тимчасову зупинку кровотечі або часткове зменшення крововтрати.
2. Адгезія (прилипання) тромбоцитів до пошкодженої стінки судини. Цьому сприяють:
а) зміна заряду клітин ендотелія (з “-“ на “+”) пошкодженої судини (це зменшує взаємне відштовхування тромбоцитів (що заряджені “-“) та ендотеліоцитів);
б) колагенові волокна в місці пошкодження;
в) фібронектин, фактор Віллебранда (ці дві речовини виділяються із тромбоцитів і утворюють зв’язки як з даними клітинами, так і зі стінкою судини, що полегшує та прискорює адгезію.
3. Аґреґація (злипання) тромбоцитів. Дана фаза поділяється на 2 підфази:
1) зворотня – процес утворення конгломерату (скупчення) клітин, що пропускає через себе плазму крові. Стимулятором данаго процесу є судинна (“зовнішня”) та тромбоцитарна (“внутрішня”) АДФ;
2) не зворотня – процес, головним стимулятором якого є тромбін Ù стимуляція “в’язкого метаморфозу” тромбоцитів Ù зміна їх структури (тромбоцити стають сферичними і утворюють відростки, що полегшує їх аґреґацію) Ù злиття змінених тромбоцитів в гомогенну масу, яка не пропускає плазму крові;
4. Ретракція тромбоцитарного тромба – його ущільнення і закріплення в пошкоджених судинах за рахунок скорочення актоміозиноподібного (містить субодиниці А і М, що подібні до актину та міозину) білка тромбоцитів – тромбостеніну (АТФ-залежний процес), що забезпечує віджимання та ущільнення тромбу.
В результаті описаних процесів утворюється білий тромбоцитарний тромб, який може забезпечити зупинку кровотечі із судин мікроциркуляторного русла, але не може зупинити кровотечу з крупних судин (з великою лінійною швидкістю руху крові чи з високим тиском – там він руйнується через недостатню механічну міцність).
11. Коагуляційний гемостаз, його фізіологічне значення.
Коагуляційний гемостаз (КГз) – процес зсідання крові, тобто зміна її аґреґатного стану (перехід з рідкого стану в желеподібний – із золю в гель). В результаті таких змін утворюється фібриновий згусток – тромб, що закриває отвір (пошкодження) у судині. КГз забезпечує зупинку кровотечі з великих судин, де висока лінійна швидкість кровотоку і високий тиск. КГз протікає у три фази, котрі взаємопов’язані та взаємозалежні.
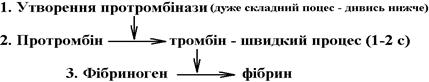
1.Утворення кровяної та тканинної протромбіназ (схему утворення протромбінази за внутрішнім та зовнішнім механізмами дивись в додатку);
2.Перетворення протромбіну у тромбін;
3.Перетворення фібриногену у фібрин;
Взаємний зв’язок цих фаз полягає в тому, що продукт попередньої реакції ініціює наступну (автокаталітичний процес).
 Утворення фібрину – складний процес. Спочатку утворюється фібрин-мономер, потім він полімеризується – утворюється фібрин-полімер. Спочатку цей фібрин-полімер є нестійким, при цьому він розчинний у воді (фібрин-S). Потім міцність його збільшується, він перетворюється у нерозчиний фібрин (фібрин-I). Утворенню фібрину-І сприяє ХІІІ фактор зсідання крові – фібриназа. Фібрин-І є досить міцними нитками, що складають опору згустка крові, надають йому міцності. Тому такий згусток, на відміну від тромбоцитарного, може зупинити кровотечу з великих судин.
Утворення фібрину – складний процес. Спочатку утворюється фібрин-мономер, потім він полімеризується – утворюється фібрин-полімер. Спочатку цей фібрин-полімер є нестійким, при цьому він розчинний у воді (фібрин-S). Потім міцність його збільшується, він перетворюється у нерозчиний фібрин (фібрин-I). Утворенню фібрину-І сприяє ХІІІ фактор зсідання крові – фібриназа. Фібрин-І є досить міцними нитками, що складають опору згустка крові, надають йому міцності. Тому такий згусток, на відміну від тромбоцитарного, може зупинити кровотечу з великих судин.
Виділяють ще так звані післяфази гемокоагуляції – вони розвиваються після зсідання як такого, ще їх називають четвертою та п’ятою фазами.
Це:
1) Ретракція кров’яного згустка – його стискування, ущільнення (на 25-30% від попереднього об’єму). І це відбувається завдяки скроченню актоміозиноподібних білків, котрі входять до складу тромбоцитів. Сприяє цьому процесу фермент тромбостенін, котрий виділяється із тромбоцитів (фактор-6). Для здійснення ретракції необхідно 2-4 години.
Завдяки ретракції:
- збільшується механічна міцність тромба;
- частково відновлюється просвіт ушкодженої судини та кровотік в ній;
- зближуються краї ушкодженої судини, що полегшує її репарацію.
2) Фібриноліз – розчинення кровяного згустка завдяки руйнуванню ниток фібрину ферментом плазміном Ù руйнується основа тромбу Ù руйнується сам тромб Ù відновлюється просвіт судини та кровотік в ній.
В плазмі крові знаходиться попередник плазміну – плазміноген. Він перетворюється на плазмін під впливом активаторів (ХІІ фактор зсідання крові, деякі речовини, що виділяються з пошкоджених тканин, наприклад урокіназа, речовини, що виділяються мікроорганізмами, наприклад стрептокіназа). В нормі процес фібринолізу максимально активується через декілька діб після ушкодження судини та зсідання крові – коли завершуються процеси репарації стінки судини.
12. Коагулянти, антикоагулянти, фактори фібринолізу, їх фізіологічне значення.
Циркулююча кров має все необхідне для згортання, але залишається рідкою. Збереження рідкого стану крові – одного з найбільш важливих параметрів гомеостазу – головна функція системи регуляції аґреґатного стану крові та колоїдів.
Прискорення згортання крові називають гіперкоагулемією, а сповільнення – гіпокоагулемією.
Розвиток гіперкоагулемії відбувається при активації симпатичного відділу вегетативної нервової системи та стресових реакціях, що зумовлено дією адреналіну та норадреналіну. Причиною гіперкоагуляції є те, що адреналін вивільняє із стінок судин тромбопластин, який в кровотоці швидко перетворюється на тканинну протромбіназу. Під дією адреналіну з судин виділяються також природні антикоагулянти та активатори фібринолізу, але визначальною є дія більш потужного тромбопластину.
Рідкий стан крові забезпечується такими механізмами:
1. Згортанню перешкоджає гладенька поверхня ендотелію судин, що попереджає активацію фактора Хаґемана та аґреґацію тромбоцитів.
2. Стінки судин та форменні елементи крові мають негативний заряд, що відштовхує клітини крові від судин.
3. Стінки крові вкриті тонким шаром розчинного фібрину, який адсорбує активні фактори згортання, особливо тромбін.
4. Згортанню заважає велика швидкість течії крові, що не дає факторам коагуляції досягнути необхідної концентрації в одному місці.
5. Рідкий стан крові підтримується наявними в крові природніми антикоагулянтами.
Антикоагулянти поділяють на дві групи:
1) що утворюються до початку процесу згортання (первинні) – антитромбін ІІІ та антитромбін IV (α2-макроглобулін), гепарин.
2) що утворюються в процесі згортання крові та фібринолізу (вторинні) – фібрин, що утворився адсорбує та нейтралізує до 90% тромбіну, тому фібрин називають антитромбіном І.
В стані спокою вміст антикоагулянтів невеликий, але він стрімко зростає у відповідь на згортання крові.
Фібриноліз – трьохетапний процес розщеплення фібрину, який складає основу тромба. Головна його функція – відновлення просвіту судини, яка закупорена тромбом. Розщеплення фібрину відбувається під дією протеолітичного ферменту плазміну, який перебуває в плазмі у вигляді профермента плазміногена. Перетворюється він в плазмін завдяки внутрішнім (ферменти крові) та зовнішнім (тканинні активатори) механізмам активації. В крові є такі стимулятори фібринолізу: фактор Хаґемана, урокіназа, трипсин, лужна фосфатаза, калікриїн-кінінова система та комплемент С1. До інгібіторів фібринолітичного процеса належать: антилізокінази, антиактиватори, антиплазміни.
Природнім стимулятором фібринолізу є внутрішньосудинне згортання чи прискорення цього процесу. У здорових людей активація фібринолізу завжди відбувається вторинно – у відповідь на посилення гемокоагуляції.
13. Фізіологічна характеристика системи АВО крові. Умови сумісності крові донора і реципієнта. Проби, перед переливанням крові.
Виділяють біля 20 групових систем крові. З них дві системи є основними (система АВ0 та резус), інші системи не основні.
В крові виділяють групові системи за наявністю (або відстністю):
1) аглютиногенів в оболонці еритроцитів;
- аглютиногени – речовини мукополісахаридної природи;
- мають антигенні властивості, тобто при попаданні в організм, який не має цього аглютиногена, зумовлює утворення імунних антитіл Ù взаємодія їх з антигенами (аглютиногенами) еритроцитів Ù злипання (аглютинація) Ù гемоліз;
- присутні у всіх групових системах крові.
2) аглютинінів (аглютиніни українською – злипні!) в плазмі крові;
- аглютиніни – антитіла до відповідних аглютиногенів еритроцитів;
- нормальні (природні, вроджені) аглютиніни є в системі АВ0. В більшості інших групових систем крові нормальних антитіл (аглютинінів) немає, але при попаданні в організм людей, які не містять певного аглютиногена цього аглютиногена, організм відповідає виробництвом імунних антитіл.
Групову належність необхідно враховувати при переливанні крові. Кров донора (людина, у якої беруть кров для переливання) та реципієнта (людина, якій переливають кров) мають бути сумісними. Це означає, що плазма крові реципієнта не повинна містити аглютинінів до аглютиногенів еритроцита донора.
В системі АВ0 виділяють 4 групи крові (за наявністю аглютиногенів А, В, 0 в оболонці еритроцитів та аглютинінів α та β в плазмі крові):
| Група крові | Наявність аглютиногенів | Наявність аглютинінів |
| I | α та β | |
| II | А | β |
| III | В | α |
| IV | А, В | відсутні |
З таблиці видно, що якщо в еритроцитах є певний аглютиноген, то в плазмі крові відсутній однойменний аглютинін. Якщо в еритроцитах немає аглютиногена, то вплазмі крові є відповідний аглютинін. Це пов’язано із здатністю однойменних аглютинінів та аглютиногенів (А та α, В і β) взаємодіяти між собою. При такій взаємодії відбувається злипання еритроцитів Ù утворення конгломератів еритроцитів Ù закупорка судин цими конгломератами Ù порушення мікроциркуляції. При таких реакціях виділяються біологічно активні речовини, які пошкоджуть структуру та функцію судин. Найбільше страждають судини нирок та функції органа. Аглютиновані червоні кров’яні тільця потім руйнуються (гемолізуються).
Визначення групової належності крові (групи крові) в системі АВ0 базується на використанні цоліклонів анти-А та анти-В. Цоліклони містять чисті антитіла до аглютиногенів А (цоліклон анти-А) чи В (цоліклон анти-В). На чистій сухій поверхні змішують цоліклони з кров’ю (у співвідношені 10:1) та дивляться чи зумовлює цоліклон аглютинацію еритроцитів. Якщо певний цоліклон зумовлює реакцію аглютинації, то в еритроцитах крові є відповідний аглютиноген, якщо ж не зумовлює, то це означає, що відповідного аглютиногена в еритроцитах немає. Так взнають, які аглютиногени є в еритроцитах, а яких немає та роблять висновок про групову належність крові.
| Група крові | Цоліклон анти-А | Цоліклон анти-В |
| 0 (I) | “-” немає А | “-” немає В |
| А (II) | “+” є А | “-” немає В |
| В (III) | “-”немає А | “+” є В |
| АВ (IV) | “+” є А | “+” є В |
“-” – немає аглютинації еритроцитів;
“+” – є аглютинація еритроцитів.
Визначення групововї належності крові необхідне перед переливанням крові. Прокуратурою дозволяється переливання лише одногрупної крові за системою АВ0!!! При переливанні неодногрупної крові може відбуватися зустріч однойменних аглютиногенів та аглютинінів Ù реакція аглютинації еритроцитів Ù закупорка судин та виділення біологічно активних речовин Ù порушення функції нирок та інших органів. Такий стан має назву гемотрансфузійного шоку. В результаті такого шоку люди нерідко гинуть.
Антигени А неоднорідні. Кров більшості людей другої та четвертої груп містять сильний антиген А. В крові приблизно 12 % людей другої та четвертої груп наявний менш сильний антиген А1. Є також інші різновидності антигенів А: А2, А3, А4, А5, А6...Ах. Пам’ятати про це необхідно тому, що при наявності в еритроцитах різновидностей аглютиногена А, в плазмі крові можуть бути так звані екстрааглютиніни (α1, α2 і т. д.). При цьому люди можуть мати однакову групу крові за системою АВ0, але їх кров буде несумісна при переливанні.
Наприклад:
друга група за системою АВ0, А (ІІ) β може мати такі варіанти:
- підгрупа А1 (ІІ) β
- підгрупа А2 (ІІ) β, α1.
Кров обох людей має другу групу крові за системою АВ0, але при переливанні призведе до ускладнень (відбудеться контакт однойменних аглютиногенів та аглютинінів Ù аглютинація еритроцитів).
Примітка: аглютиноген 0 деколи називають аглютиногеном Н – це речовина, з якою розвивається у одних людей аглютиноген А (друга група), а у інших – аглютиноген В (третя група), у третіх – А та В (четверта група). У людей першої групи аглютиногени А та В не розвиваються, в оболонках еритроцитів міститься аглютиноген 0 (Н).
Проби, що проводять перед переливанням крові.
1. Визначення групової належності донора та реципієнта за системою АВ0 (принцип – дивися вище). Дозволяється переливання тільки одногрупної крові за системою АВ0.
2. Визначення резус-належності крові донора та реципієнта (принцип – дивися нижче). Дозволяється переливання лише одногрупної крові за системою резус.
Окрім основних групових систем крові (АВ0 та резус) є ще біля 20 неосновних (М, S, КК...). За основними системами обов’язково визначають належність крові. Несумісність крові донора та реципієнта за неосновними груповими системами виключають за допомогою проб на сумісність: плазма крові реципієнта не повина містити аглютиніни до аглютиногенів еритроцитів крові донора (тому змішують плазму реципієнта з кров’ю донора у співвідношені 10 : 1).
3. Проба на індивідуальну групову належність крові донора та реципієнта. Проводять шляхом змішування плазми реципієнта з кров’ю донора на чистій, сухій поверхні при кімнатній температурі без додавання колоїдів. При таких умовах реагують повні антитіла (холодова аглютинація). Облік реакції проводять за відсутністю чи наявністю аглютинації. Її наявність свідчить про несумісність крові донора та реципієнта – переливання проводити неможна.
4. Проба на резус-сумісність крові донора та реципієнта. Проводять шляхом змішування плазми реципієнта з кров’ю донора, додають колоїд (желатин, альбумін) та ставлят на водяну баню (48-49 градусів). При таких умовах реагують неповні антитіла; часто такими антитілами є антитіла до резус-фактора (звідси назва проби). Облік реакції проводять за відсутністю чи наявністю реакції аглютинації. Її наявність свідчить про несумісність крові донора та реципієнта – переливання крові проводити неможна.
5. Біологічна проба – реципієнту тричі вводять кров внтрішньовенно струйно по 5 мл з інтервалами 5-10 хв. В інтервалах між вливанням порцій крові цікавляться станом реципієнта (головна біль, дрижаки, біль у кістках, особливо в попереку – нирки!). Якщо ці скарги не з’являються, переливають всю дозу крові.
14. Фізіологічна характеристика резус-системи крові Значення резус-належності при переливанні крові та при вагітності.
Резус система, як і система АВ0, є основною груповою системою крові. Резус система влаштована відносно простіше, ніж система АВ0. Вона має лише аглютиніни, які містяться в оболонках еритроцитів. Позначаються ці аглютиногени як Д, С, Е (класифікація Фішера) чи Rh°, rh', rh'' (класифікація Вінера). Найбільш важливим (сильним) та поширеним аглютиногеном системи резус є Д (Rh°). Якщо в оболонках еритроцитів є ці аглютиногени, вона називається резус-позитивною, якщо їх немає, кров називається резус-негативною. 85% людей є резус-позитивними, 15% – резус-негативними.
Для донорів критерії більш суворі: кров донора рахується резус-негативною, якщо немає жодного аглютиногена системи резус (Rh°, rh', rh'').
В системі резус є ще три аглютиногена, які мають невелику антигенну силу та вивчені менше. Це аглютиногени с, d, e (класифікація Фішера) чи Hr°, hr', hr'' (класифікація Вінера).
Таким чином, в резус-системі відсутні природні аглютиніни, але при попаданні в організм резус-негативних людей резус-позитивної крові (може бути при вагітності резус-негативної жінки резус-позитивним плодом; при переливанні резус-негативним людям резус-позитивної крові) відбувається вироблення імунних антитіл до резус-фактора. Ці антитіла зумовлюють аглютинацію еритроцитів (плід – при вагітності, донора – при переливанні крові).
Перше переливання резус-позитивної крові резус-негативному рецепієнту не зумовлює розвиток гемотрансфузійного шоку: антитіла утворюються повільно, їхня концентрація (титр) в плазмі крові для аглютинації стане достатньою лише через 2 тижні, коли еритроцити донора вже будуть зруйновані. Але друге переливання резус-позитивної крові резус-негативній людині миттєво зумовить розвиток шоку (організм реципієнта сенсибілізований – містить достатню кількість антитіл в плазмі крові до резус-фактора Ù імунна реакція Ù гемотрансфузійний шок).
Тому при переливанні крові обов’язково визначають резус-належність крові донора до рецепієнта та переливають лише однгрупну кров.
Принцип визначення резус-належності крові такий самий, як і групової належності за системою АВ0. Але використовують імунні анти-резус сироватки (містять імунні антитіла до резус-фактора). Якщо сироватка під час змішування з дослідною кров’ю зумовлює реакцію аглютинації еритроцитів, значить вони (еритроцити) містять резус-фактор (кров резус-позитивна). Якщо сироватка не зумовлює реакцію аглютинації. Отже, в оболонці еритроцитів немає резус-фактора й кров резус-негативна. Дозволяється переливання лише одногрупної крові за системою резус.
При вагітності небезпека резус-конфлікта є, якщо резус-негативна породілля та резус-позитивний плід. В цих умовах організм матері виробляє імунні антитіла до резус-фактора еритроцитів плода. Як правило, перша вагітність закінчується успішно. Причина цього: плацента при нормальному протіканні вагітності не пропускає еритоцити. Тому імунізація матері під час вагітності неможлива. Плацентарний бар’єр порушується Ù еритроцити плода попадають в організм матері Ù імунізація матері Ù вироблення антитіл до резус-фактора, які будуть перебувати в крові до кінця життя матері.
Під час другої вагітності антитіла до резус-фактора будуть з організму матері попадати в організм плода (ці антитіла відносяться до імуноглобулінів класу G та легко проходять через плаценту). Попавши в організм плоду, антитіла, зумовлюють аглютинацію та гемоліз його еритроцитів. При других пологах резус-позитивна кров плода знову попадає в організм матері Ù імунізація підсилюється Ù погіршується прогноз наступної вагітності. Таким чином, кожна наступна вагітність резус-негативної жінки резус-позитивним плодом погіршує прогноз наступної вагітності.
Дата добавления: 2014-12-18; просмотров: 1220;
