Перинатальная смертность
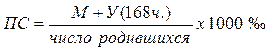
Факторы риска невынашивания беременности разделяются на определяющие и сопутствующие.
Определяющие делятся на две большие группы:
I. По силе влияния (4 группы):
1) максимального риска;
2) значительного риска;
3) среднего риска;
4) малого риска.
II. По характеру влияния:
1) осложнения беременности F=31,3;
2) осложнения родов F=21,4;
3) качество помощи F=18,8;
4) социально-демографические F=19,2;
5) гестационный возраст F=225,3;
6) масса тела при рождении F=124,2.
Уровни оказания помощи при вынашивании:
1. Специализированные приемы.
2. Консультативная помощь.
3. Специализированные стационары.
4. Перинатальные центры (лучше всего).
Задачи врача:
1) выявление причин;
2) реабилитация к предстоящей беременности,
3) адаптированное ведение запланированной беременности.
Клиническая картина преждевременного прерывания беременности зависит от стадии выкидыша и срока беременности, жалобы на боли в низу живота и поясницы, периодическое напряжение матки.
Различают 5 стадий течения раннего аборта:
1) грожающий; 2) начавшийся; 3) аборт в ходу; 4) неполный; 5) полный аборт. Правильный режим и лечение при первых двух стадиях аборта позволяют сохранить беременность. При последующих стадиях требуется удаление плодного яйца или его задержавшихся частей. Симптомы угрожающего и начавшегося аборта различают по состоянию шейки матки (неизмененная или несколько укороченная с закрытым или приоткрытым каналом) и интенсивности болевого синдрома, напряжению матки или наличие кровянистых выделений.
Диагностика
1) объективные данные;
2) изменение базальной температуры;
3) изменение кольпоцитограмм >15%;
4) изменение уровня гормонов в крови и их экскреция с мочой прогестерон, эстрадиол и эстриол, прогнадиол, ХГ, 17-KS и ДЭА;
5) изменение тонуса при тонусметрии и гистерографии.
УЗИ признаки угрозы - низкое расположение эмбриона или предлежащей части, изменение формы плодного яйца, сокращение миометрия, отслойка хориона.
Лечение при угрозе прерывания в I триместре должно быть комплексным. Медикаментозные препараты, особенно гормональные, следует назначать по строгим показаниям и в минимальных дозах, сочетая их с немедикаментозными средствами (иглорефлексотерапия, эндоназальная гальванизация, электроаналгезия):
1) постельный режим;
2) психотерапия и седативные средства (н-ка пустырника, валериана, тазепам, седуксен);
3) спазмолитики (папаверин, но-шпа, баралгин);
4) гормонотерапия под контролем гормонов крови или кольпоцитограмм:
а) эстрогены с 5-6 недель; микрофоллин 0,05 мг ½ табл. 2 раза; прогестерон 0,1% - 1,0 в/мышечно; туринал 5 мг 3 раза; ХГ 750-1000 ЕД 2 раза в неделю;
б) при надпочечниковой гиперандрогении показан дексаметазон в дозе 0,5-0,125 мг в зависимости от экскреции 17-KS.
У женщин с привычным невынашиванием (гипофункция яичников, генитальный инфантилизм, пороки развития матки) гормональное лечение начинают с 5 недель - микрофаллин 1/2-1/4 таблетки; с 7 недель - туринал 5 мг 1-2 раза в день, затем 17-ОПК 12,5% 1 раз в 10 дней 2 мл в/мышечно + ХГ 750-1000ЕД 2 раза в неделю. Гормональную терапию продолжают до 14-16 недель, а эстрогены до 10 недель беременности.
Во II триместре беременности клиническая картина характеризуется болями, повышением тонуса матки, появляются признаки ИЦН.
Лечение - гормональная терапия не используется. Назначаются постельный режим, спазмолитики, седативные средства. Начиная с 18-20 недель назначают токолитическую терапию. Токолиз самый эффективный с использованием β-миметиков: партусистин, бриканил, алупент, гинипрал. Назначают токолиз с в/венного введения β-миметика 0,5 мг партусистена в 400 мл 0,9% р-ра NaCl медленно с 8 до 40 капель в минуту в течение 7-12 часов, за 30 сек. до окончания инфузии дают per os 5 мг партусистена, а затем через 4-6 часов по 5 мг per os. Токолиз 2% р-ром MgSO4 200 мл в/венно капельно в течение часа 5-7 дней подряд.
Индометацин - на курс до 1000 мг:
1-й день - 50 мг 4 раза;
2-3-й день - 50 мг 3 раза;
4-5-й день - 50 мг 2 раза;
6-9-й день - 50 мг на ночь.
Сочетать с элекрофорезом MgSO4 синусоидальным модулированным током и электрорелаксация матки.
Одной из частых причин прерывания беременности во II - IIIтриместрах служит патологическое состояние шейки матки, определяемое термином «недостаточность шейки матки» или «истмико-цервикальная недостаточность», которая наблюдается у 15-42,7% женщин, страдающих невынашиванием беременности. Недостаточность шейки матки структурными и функциональными изменениями истмического отдела матки. Шейка матки образована, в основном, из волокнистой соединительной ткани. Плотная мускулатура составляет немногим более 15% и не концентрируется в мышцы.
На высоте гистологического внутреннего зева количество волокнистой ткани уменьшается, количество мышечных волокон возрастает до 30% и, концентрируясь, играет роль сфинктера. Просвет перешейка представляет собой канал, который кверху переходит в полость тела матки, а книзу - в канал шейки матки. На всем протяжении этот канал выстлан слизистой оболочкой, строение которой характерно для слизистой тела матки.
В течение менструального цикла истмический отдел шейки матки претерпевает закономерные изменения. В I фазе истмический отдел расширяется. Во II фазе - сужается. Циклические изменения перешейка матки, в зависимости от фазы менструального цикла, свидетельствуют о том, что мускулатура перешейка матки реагирует на изменения уровня половых гормонов в течение менструального цикла.
Причины возникновения ИЦН:
1) повреждение мышечной системы (своего рода сфинктер шейки);
2) изменение пропорционального соотношения между соединительной и мышечной тканью;
3) нарушение нейро-гумаральных воздействий на шейку матки.
I. Органическая ИЦНвозникает в результате повреждения системы, «закрывающей» полость матки:
1) выскабливание полости матки;
2) глубокие разрывы шейки матки после патологических родов;
3) акушерские операции - щипцы, плодоразрушающие.
II. Функциональная ИЦН.Патогенез сложен и недостаточно изучен:
1) при гипоплазии матки;
2) при генитальном инфантилизме.
Механизм прерывания беременности при ИЦН состоит в том, что в связи с укорочением и размягчением шейки матки, зияния внутреннего зева и канала шейки матки плодное яйцо не имеет физиологической опоры в нижнем сегменте матки. При увеличении в/маточного давления по мере развития беременности плодные оболочки выпячиваются в расширенный канал шейки матки, инфицируются и вскрываются.
Лечение ИЦН лучше производить вне беременности индивидуально, в зависимости от ее причины.
Методы и модификация хирургического лечения ИЦН во время беременности можно разделить на 3 группы.
I. Механическое сужение функционально неполноценного внутреннего зева шейки матки.
II. Зашивание наружного зева шейки матки.
III. Сужение шейки матки путем создания мышечной дубликатуры по боковым стенкам матки.
Наиболее оптимальным является Iметод. Наиболее широкое распространение получили модификации метода Широдкара: метод Макдональда, круговой шов по методу Любимовой, П-образные швы по методу Любимовой и Мамедамявой.
Показания к хирургической коррекции ИЦН:
1. Наличие в анамнезе самопроизвольных выкидышей и преждевременных родов.
2. Прогрессирующая, по данным клинического обследования, ИЦН: изменение консистенции, укорочение, постепенное увеличение, «зияние» наружного зева и всего канала шейки матки и раскрытие внутреннего зева. Сроки коррекции с 11 до 27 недель; оптимально в 13-17 недель.
Дата добавления: 2019-07-26; просмотров: 330;
