Патогенез и проявления травматического шока
Стадия компенсациипо выраженности и продолжительности, как правило, коррелирует с масштабом и степенью травмы: чем они больше, тем короче эта стадия и наоборот. Последнее объясняется быстрым срывом компенсаторных, защитных и восстановительных реакций. Пациент возбуждён. Много говорит о происшедшем с ним, болезненно реагирует на прикосновение или попытки перенести его, беспорядочно и много жестикулирует (гиперрефлексия). Имеются признаки активации симпатикоадреналовой системы (бледность кожных покровов и видимых слизистых. расширение зрачков, повышение АД, увеличение ЧСС, скорости кровотока, частоты дыхания). Эти реакции имеют определённое адаптивное значение: в условиях повреждения организма, особенно при наличии кровопотери, они являются важным компонентом общего адаптационного синдрома и процесса экстренной компенсации гипоксии.
У пострадавших повышен выброс и стероидных гормонов коры надпочечников. Это способствует использованию глюкозы нервной тканью, миокардом и другими органами, стабилизации базальных мембран стенок микрососудов и клеточных мембран. Последнее препятствует избыточному повышению их проницаемости и, соответственно, уменьшает отёк тканей, степень сгущения крови, выход из клеток и далее в межклеточную жидкость ферментов лизосом и других макромолекулярных соединений. В целом, это снижает уровень токсемии.
Стадия декомпенсации травматического шокахарактеризуется: – перенапряжением, истощением и срывом адаптивных реакций организма, – прогрессирующим снижением эффективности нейроэндокринной регуляции, – нарастающей недостаточностью органов и их систем.
Указанные изменения обусловливают характерные проявления:
– падение АД и развитие коллапса (систолическое АД может снизиться при лёгкой степени шока до 90 мм рт.ст., при средней – до 70 мм рт.ст., при тяжёлой – до 40–50 мм рт.ст.);
– увеличение частоты пульса (до 180–210 в минуту), его слабое наполнение, выпадение отдельных его волн;
– повышенный массированный выход жидкости из сосудистого русла в ткани;
– уменьшение ОЦК (на 25–40% и более ниже нормального) и увеличение Ht;
– гиперкоагуляцию крови и тромбоз, преимущественно в сосудах микроциркуляторного русла; позднее могут развиться диссеминированное внутрисосудистое свёртывание крови, тромбоз, фибринолиз и геморрагии;
– депонирование большого количества крови в сосудах органов брюшной полости, лёгких, селезёнки, печени, что ведёт к прогрессирующему снижению сердечного выброса и АД;
– нарушения микрогемоциркуляции в лёгких, отёк их, обструкцию бронхиол и очаговые ателектазы с развитием острой дыхательной недостаточности;описанные изменения обозначены как «синдром шоковых лёгких» (рис.21–9).
Ы ВЁРСТКА Вставить файл «ПФ Рис 21 9основные звенья патогенеза шоковых легких»
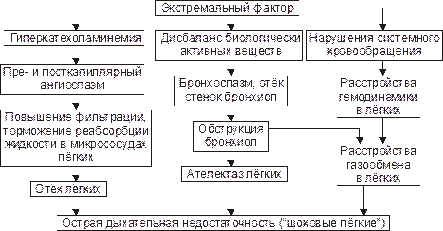
Рис.21–9.Основные звенья патогенеза «шоковых лёгких».
– значительное снижение кровоснабжения почек, тромбоз и сладж в их сосудах, отёк их паренхимы, образование цилиндров в канальцах почек. Это вызывает острую почечную недостаточность и уремию(указанные изменения обозначают как синдром «шоковых почек», рис. 21–10).
Ы ВЁРСТКА Вставить файл «ПФ Рис 21 10основные звенья патогенеза шоковых почек»

Рис.21–10.Основные звенья патогенеза «шоковых почек».
– существенные расстройства гемодинамики в печени, что приводит к её тотальной недостаточности (синдром «шоковой печени»);
– расстройства гемодинамики в сосудах брыжейки и стенках кишки, вызывающие нарушения функций ЖКТ с развитием синдрома кишечной аутоинфекции и аутоинтоксикации.
Дата добавления: 2016-12-08; просмотров: 617;
